Le fait qu’un déséquilibre microbien soit significatif en termes de maladie est considéré comme une certitude. La nature exacte des processus associés fait l’objet d’études en cours. Il est également prouvé que l’exposome peut favoriser ou aggraver l’état de la peau affectée par l’acné. Les résultats concernant les implications thérapeutiques sont encore peu nombreux, mais il s’agit d’un domaine de recherche prometteur.
Jusqu’à présent, les relations physiopathologiques de l’acné vulgaire n’ont pas encore été complètement élucidées [1,2]. Le rôle du microbiome dans l’apparition et la persistance de l’acné a fait l’objet d’un intérêt croissant au cours des dernières années. Les relations sont très complexes et les hypothèses les plus diverses font actuellement l’objet de recherches. Dans le cadre de la remise à niveau virtuelle en dermatologie et en allergologie, le Dr Maja A. Hofmann, PD, Charité Universitätsmedizin Berlin (D), a donné un aperçu actuel du rôle du microbiome cutané.
Focus sur la dysbiose microbienne en tant que facteur pathogène
Le fait que la composition et l’activité du microbiome cutané soient perturbées en cas d’acné a été démontré empiriquement à plusieurs reprises. De nombreuses études récentes visent à déterminer quels microbes sont impliqués et de quelle manière [3]. “Chaque personne a un microbiome différent et une dysbiose est souvent observée, non seulement dans l’acné mais aussi dans d’autres maladies”, explique la conférencière. Cette modification de la barrière cutanée, déclenchée par des changements du microbiote, peut conduire à un état pathologique (aperçu 1). Dans un état sain, les bactéries, les virus et les parasites sont empêchés de pénétrer à l’intérieur de l’organisme par des barrières de protection primaires et des composants associés du système de défense immunitaire. Si des micro-organismes pénètrent malgré tout dans les tissus, la lymphe et la circulation sanguine, ils sont attaqués par la barrière secondaire, un système très complexe de composants innés (phagocytes, cellules Natural Killer, système du complément) et adaptatifs (“spécifiques”) du système immunitaire. Le système immunitaire s’oriente d’une part vers des molécules marqueurs spécifiques à chaque individu à la surface des cellules du corps (“Major histocompatibility complex”, système CMH) et d’autre part vers des molécules microbiennes (“Pathogen-associated molecular patterns”, PAMPs).

Des études sur l’interaction des différentes bactéries sur la peau permettront d’en savoir plus sur la physiopathologie de l’acné vulgaire dans les années à venir, selon le Dr Hofmann [2]. Propionibacterium acnes produit une petite molécule, la coproporphyrine III, qui induit la formation d’un biofilm par Staphylococcus aureus (S. aureus), lequel est pathogène et entraîne une réaction immunitaire, explique l’intervenante en se référant à un article paru dans Nature 2018 [4].
Dans un article publié en 2020 par Dreno et al. une diminution de la diversité du microbiome de la peau due à une colonisation accrue par Cutibacterium acnes (C. acnes), déclenchée par les changements hormonaux et l’augmentation de la production de sébum qui en résulte, a été décrite comme un facteur pathogénique important [1]. On pense toujours qu’une colonisation accrue par Cutibacterium acnes et Staphylococcus epidermis (S. epidermis) est caractéristique de l’acné. C. acnes contient de nombreux clusters de gènes biosynthétiques et des lipases qui sont impliqués dans la production et la libération de molécules antimicrobiennes et immunomodulatrices et peut ainsi modifier le microenvironnement. Il a également été démontré que la diversité des phylotypes de C. acnes est réduite dans les peaux affectées par l’acné [5,6].
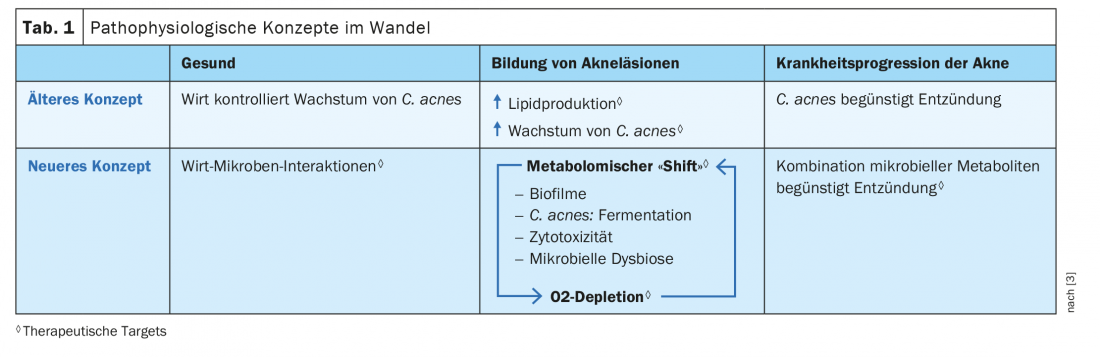
Se référant aux résultats d’études de séquençage métagénomique, un article de O’Neill et Gallo 2018 remet en question le concept selon lequel la prolifération de C. acnes dans les follicules pileux, déclenchée par la production de sébum, est le seul moteur de l’inflammation et de la progression de l’acné [3]. Les auteurs postulent un modèle alternatif de la maladie, dans lequel une combinaison de différents métabolites microbiens, dans le cadre d’une structure d’interaction bidirectionnelle, agit comme un moteur du processus inflammatoire associé à l’acné (tableau 1).
L’exposome est également impliqué
Outre les nombreux facteurs déclencheurs internes, des facteurs externes contribuent également à modifier le spectre des germes de la peau. L’exposome, c’est-à-dire l’ensemble des facteurs environnementaux liés à la maladie, est également impliqué dans ce processus (aperçu 2) [7]. L’exposome de la peau est défini comme l’ensemble des facteurs environnementaux tout au long de la vie qui ont une influence sur l’état de la peau et les maladies cutanées [7]. Il s’agit par exemple de l’alimentation, des médicaments, des toxines environnementales, des facteurs climatiques, des facteurs psychosociaux [8]. Il est important d’informer les patients qu’une alimentation équilibrée peut contribuer à stabiliser l’acné, a-t-elle ajouté [2]. Les facteurs déclencheurs possibles sont par exemple les produits laitiers et les sucreries (en particulier le chocolat). En ce qui concerne les médicaments, les antidépresseurs et les antiépileptiques, entre autres, peuvent avoir une influence négative sur l’état des personnes souffrant d’acné. Il est également connu qu’une humidité élevée combinée à des températures élevées peut contribuer à l’aggravation des symptômes en modifiant le biofilm. Et l’on sait aussi aujourd’hui que le stress joue un rôle non négligeable. Il n’est pas inutile d’aborder ces facteurs, mais l’expérience montre qu’il y a souvent peu de temps pour cela dans la pratique clinique quotidienne, a déclaré l’oratrice.

Utilisation thérapeutique : il faut surmonter les obstacles
Le maintien de l’équilibre du microbiote cutané au sein des follicules et à la surface de la peau est considéré comme essentiel pour les peaux à risque d’acné ou affectées par l’acné [1]. Cependant, les connaissances de la recherche à ce sujet sont encore très incomplètes [3]. Selon O’Neill et Gallo 2018, les analyses métagénomiques longitudinales des modifications phénotypiques du microbiome au cours d’un traitement par antibiotiques ou isotrétinoïne peuvent être instructives – en particulier chez les patients réfractaires au traitement ou chez ceux qui présentent des récidives après le traitement. Les auteurs considèrent qu’une meilleure compréhension des interactions entre C. acnes et S. epidermis est essentielle, d’une part pour une meilleure compréhension de la physiopathologie et d’autre part pour la détection de métabolites secondaires qui peuvent être utilisés à des fins thérapeutiques [3]. Alors que les antibiotiques oraux et topiques sont les principaux piliers éprouvés du traitement, il existe encore de nombreuses lacunes dans la connaissance du microbiote en tant que cible thérapeutique et de l’option d’éradication des principaux commensaux. Les principaux obstacles aux études scientifiques dans ce domaine incluent le manque de techniques moléculaires pour manipuler génétiquement C. acnes et l’absence d’un modèle in vivo représentatif de l’acné. Il reste donc de nombreuses questions non résolues concernant l’interaction des facteurs microbiens et non microbiens dans la pathogenèse de l’acné et la manière dont ces connaissances peuvent être traduites en applications thérapeutiques.
Source : FomF (D) Dermatologie et Allergie 2020
Littérature :
- Dréno B, et al : J Cosmet Dermatol 2020 ; 19(9) : 2201-2211.
- Hofmann MA : Acné et rosacée – qu’est-ce qui aide le mieux et pour qui ? PD Dr. med. Maja A. Hofmann, remise à niveau en dermatologie et allergologie, Hofheim (D), 12.09.2020.
- O’Neill AM, Gallo RL : Microbiome 2018 ; 6(1) : 177.
- Byrd AL : Nat Rec Microbiol 2018 ; 16(3) : 143-155.
- Kwon HH, Suh DH. Internat J Dermatol. 2016 ; 55(11) : 1196-1204.
- Qidwai A, et al : Human Microbiome J 2017 ; 4 : 7-13.
- Passeron T, et al : JEADV 2020 ; 34 (IssueS4) : 4-25.
- Dreno B, et al : JEADV 2018 ; 32 : 812-819.
- Dreno B, et al : J Eur Acad Dermatol Venereolb 2020 ; 34 : 1057-1064.
- Lederberg J, McCray AT : Scientist 2001 ; 15(7) : 8.
- Hinghofer-Szalkay H : Un voyage à travers la physiologie. Stratégies de défense, colonisation microbienne du corps, em. Univ.-Prof. Dr.med. Helmut Hinghofer-Szalkay, http://physiologie.cc/XVII.1.htm
- Dréno B, et al : Nonprescription acne vulgaris treatments : Their role in our treatment armamentarium – An international panel discussion. J Cosmet Dermatol 2020 ; 19(9) : 2201-2211.
- Hofmann MA : Acné et rosacée – quelle est la meilleure aide pour qui ? PD Dr. med. Maja A. Hofmann, remise à niveau en dermatologie et allergologie, Hofheim (D), 12.09.2020.
- O’Neill AM, Gallo RL : Interactions hôte-microbiome et progrès récents dans la compréhension de la biologie de l’acné vulgaire. Microbiome 2018 ; 6(1) : 177.
- Byrd AL : Le microbiome de la peau humaine. Nat Rec Microbiol 2018 ; 16(3) : 143-155
- Kwon HH, Suh DH. Progrès récents dans la recherche sur la diversité des souches de Propionibacterium acnes et sur l’acné : pathogène ou facteur secondaire ? Internat J Dermatol. 2016 ; 55(11) : 1196-1204.
- Qidwai A, et al. : Les principes émergents de la biogenèse de l’acné : un problème dermatologique de la puberté. Microbiome humain J 2017 ; 4 : 7-13.
- Passeron T, et al : Impact clinique et biologique de l’exposome sur la peau. JEADV 2020 ; 34 (IssueS4) : 4-25.
- Dreno B, et al : L’influence de l’exposome sur l’acné. JEADV 2018 ; 32 : 812-819.
- Dreno B, et al : The role of the exposome in acne : results from an international patient survey. J Eur Acad Dermatol Venereolb 2020 ; 34 : 1057-1064.
- Lederberg J, McCray AT : ‘Ome Sweet ‘Omics – A Genealogical Treasury of Words, Trésor généalogique des mots. Scientist 2001 ; 15(7) : 8.
- Hinghofer-Szalkay H : Un voyage à travers la physiologie. Stratégies de défense, colonisation microbienne du corps, em. Univ.-Prof. Dr.med. Helmut Hinghofer-Szalkay, http://physiologie.cc/XVII.1.htm
DERMATOLOGIE PRAXIS 2020 ; 30(6) : 44-45 (publié le 6.12.20, ahead of print)