Le dépistage des tumeurs à l’aide des seuls marqueurs tumoraux n’a pas de sens, sauf pour le PSA/cancer de la prostate. Le dépistage du cancer de la prostate doit être discuté individuellement avec le patient. Lors du diagnostic initial d’une tumeur, du suivi du traitement et du suivi post-thérapeutique, les marqueurs tumoraux peuvent compléter la norme.
Les marqueurs tumoraux sériques ou marqueurs tumoraux systémiques (ci-après dénommés marqueurs tumoraux) sont produits et sécrétés par les cellules tumorales malignes. Les marqueurs tumoraux peuvent être détectés dans le sang périphérique. Les marqueurs biochimiques les plus courants sont des molécules spécifiques aux tumeurs, telles que des enzymes, des hormones, des facteurs de croissance ou des métabolites. En fonction de leur spécificité et de leur sensibilité, les marqueurs tumoraux sont utilisés pour le dépistage, le diagnostic, le suivi du traitement tumoral ou le suivi post-thérapeutique. Certains marqueurs tumoraux ont ainsi acquis une place de choix dans la pratique clinique quotidienne, mais les indications se rapportent à un groupe relativement restreint de patients atteints de tumeurs. Les auteurs de cet article estiment qu’il y a actuellement trop de dosages de marqueurs tumoraux, ce qui peut dans certains cas être source d’anxiété et d’incertitude pour les patients. Cet article vise à fournir un bref aperçu de l’utilisation recommandée des marqueurs tumoraux.
Marqueurs tumoraux dans les tumeurs germinales
Les tumeurs des cellules germinales (TCC) comprennent le tératome, le dysgerminome, les tumeurs du sac vitellin et le choriocarcinome chez les femmes, et le séminome et les TCC non séminomateuses (tumeur du sac vitellin, choriocarcinome, carcinome embryonnaire, tératome) chez les hommes. Dans ces tumeurs, l’alphafoetoprotéine (AFP), la β-gonadotrophine chorionique humaine (β-HCG) et la lactate déshydrogénase (LDH) ont une importance en tant que marqueurs tumoraux.
Alphafoetoprotéine (AFP)
L’AFP est produite dans le sac vitellin du fœtus, dans le foie du fœtus et dans l’intestin du fœtus. Le miroir atteint son niveau maximal pendant la période 12-14. Le taux de glycémie atteint son pic à la fin de la 12e semaine de grossesse et diminue ensuite de manière linéaire. Jusqu’à l’âge d’un an, l’AFP a chuté à des niveaux bas. L’AFP peut être détectée dans les carcinomes embryonnaires ou tératomes (20-25%), dans les TCC non séminomateux (60%) et dans le carcinome hépatocellulaire (41-65%) [1]. Les carcinomes choroïdiens purs et les séminomes purs ne produisent pas d’AFP. Si l’AFP est élevée dans les séminomes et les choriocarcinomes purs, c’est une indication importante de tumeurs mixtes.
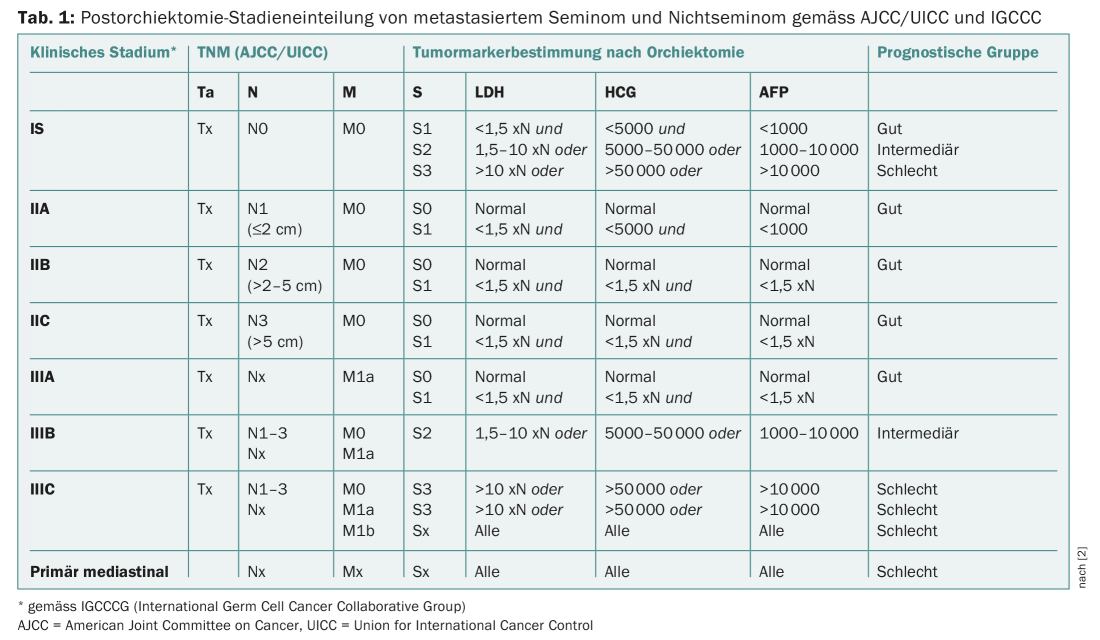
L’APF, la β-HCG et la LDH font partie de la classification diagnostique et pronostique de la TCC (tab. 1). Des valeurs faussement positives peuvent survenir en cas d’hépatopathies (cirrhose, hépatite), d’abus de drogues ou d’alcool et, rarement, sous forme idiopathique familiale. La demi-vie de l’AFP est de cinq à sept jours. Après un traitement efficace, le taux d’AFP devrait se normaliser selon cette cinétique. Un taux élevé d’AFP (>10’000 ng/ml) est associé à un mauvais pronostic dans les séminomes et les TCC non séminomateuses [2]. L’AFP et la β-HCG ont également une valeur diagnostique dans le suivi des tumeurs.
β-gonadotrophine chorionique humaine (β-HCG)
La β-HCG est nettement augmentée en cas de non-séminome ou de choriocarcinome et n’est que modérément augmentée en cas de carcinome à cellules embryonnaires ou de TCC mixte. Des élévations de β-HCG sont également observées en cas de môle vésiculaire et de tumeurs trophoblastiques placentaires. La demi-vie sérique de la β-HCG est de 24 à 36 heures. Les concentrations plasmatiques de β-HCG se normalisent après une orchidectomie conformément à cette cinétique, respectivement persistent en cas de maladie tumorale résiduelle [3].
Des valeurs faussement positives de β-HCG sont observées en cas d’hypogonadisme, de syndrome de lyse tumorale, d’anticorps hétérophiles, de consommation de marijuana et de grossesse. Dans les séminomes de stade I, la β-HCG est élevée chez 10 à 20 % des patients, et dans les séminomes disséminés (secondaires à la présence de portions de syncytiothrophoblaste), chez 30 à 50 % des patients (rarement >500 mUI/ml). En cas de môle vésicale, les taux systémiques de β-HCG dépassent typiquement 100’000 mUI/ml et sont même plus élevés que pendant la grossesse. Les tumeurs trophoblastiques placentaires présentent une faible élévation de la β-HCG, tandis que les tumeurs trophoblastiques épithélioïdes présentent une expression faible ou nulle de la β-HCG.
Lactate déshydrogénase (LDH)
La LDH est un marqueur tumoral peu sensible et peu spécifique chez les patients atteints de TCC non séminomateuses. La LDH est élevée chez 40 à 60% des hommes atteints de TCC testiculaire. Le degré d’élévation de la LDH a une valeur pronostique chez les hommes atteints de TCC avancée.
Application clinique de l’AFP, de la β-HCG et de la LDH
Les taux sériques d’AFP, de β-HCG et de LDH sont déterminés pour permettre une classification correcte des stades lors du premier diagnostic d’un TCC. Un dosage supplémentaire de ces marqueurs tumoraux est effectué après l’orchidectomie, suivi de contrôles hebdomadaires jusqu’à la normalisation complète des marqueurs tumoraux initialement élevés. Après l’orchidectomie, les trois marqueurs tumoraux sont utilisés pour stratifier le risque (tableau 1). Chez les hommes présentant une TCC non séminomateuse et une élévation persistante de l’AFP ou de la β-HCG après orchidectomie, il faut supposer que la tumeur est à un stade métastatique. Une fois le traitement primaire terminé, les marqueurs tumoraux (β-HCG, AFP et LDH) sont utilisés en complément du suivi radiologique. Selon l’histologie, le stade et le traitement antérieur, l’algorithme prévoit des contrôles trimestriels jusqu’à la troisième année, suivis de contrôles semestriels jusqu’à la cinquième année et de contrôles annuels jusqu’à la dixième année [4]. Une étude rétrospective plus ancienne a porté sur 125 patients atteints de TCC récidivantes. L’augmentation des marqueurs tumoraux était l’indicateur le plus précoce de récidive dans les cas de non-séminome (35/87 patients = 40%). Pour les séminomes, l’imagerie était l’indicateur le plus précoce de récidive (9/36 patients = 42%) [5].
Le PSA comme marqueur tumoral du cancer de la prostate
Le PSA (antigène spécifique de la prostate) est produit dans les cellules glandulaires de la prostate sous forme de proenzyme (proPSA). Le proPSA est transformé en PSA actif par une protéolyse. Le PSA actif est soit protéolysé et passe dans la circulation sanguine sous forme non liée (PSA libre), soit il se lie rapidement sous forme de PSA non protéolysé à des inhibiteurs de protéases tels que l’α1-antichymotrypsine ou l’α2-macroglobuline. Le PSA libre et le PSA lié sont déterminés ensemble comme le PSA total. La demi-vie du PSA est de deux à trois jours.
Dépistage du PSA dans la pratique
Un dépistage large du PSA n’est pas recommandé. Le dépistage sélectif du PSA après une information détaillée du patient peut être envisagé, en particulier chez les patients à risque qui présentent un risque nettement plus élevé de développer un cancer de la prostate biologiquement significatif :
- Hommes d’ethnie africaine
- Hommes dont le père ou le frère est atteint d’un cancer de la prostate
- Patientes présentant des mutations germinales de BRCA 1 ou BRCA 2
- Hommes atteints du syndrome de Lynch (cancer du côlon héréditaire non polyposique).
Le dépistage du PSA commence par un premier dosage du PSA à l’âge de 50 ans (45 ans pour les patients à risque) et est généralement combiné à un examen rectal digital. Une seule augmentation du taux de PSA doit être répétée. Plusieurs facteurs influent sur le taux de PSA : l’augmentation physiologique avec l’âge, les différences ethniques et les effets des médicaments (augmentation avec les anabolisants, diminution jusqu’à 50% avec les inhibiteurs de l’α1-réductase). Les hommes asymptomatiques de plus de 70 ans ne devraient pas bénéficier d’un dépistage du PSA [6].
A titre indicatif, en cas de dépistage du cancer de la prostate et d’un PSA <1 ng/ml, un prochain contrôle peut être effectué après trois ans, après deux ans pour un PSA de 1 à <2 ng/ml et après un an pour un PSA de 2 à <3 ng/ml [7]. Des taux de PSA faussement élevés peuvent également être observés chez les patients atteints d’hyperplasie bénigne de la prostate et de prostatite inflammatoire ou infectieuse. La palpation digitale rectale ou la pratique prolongée du vélo peuvent également entraîner une augmentation du taux de PSA, c’est pourquoi le taux de PSA doit être déterminé au préalable. Après l’éjaculation, le taux de PSA peut être augmenté de 0,4 à 0,5 ng/ml pendant deux à trois jours.
Des propositions alternatives pour un dépistage plus large du PSA ont été récemment publiées. L’importance pronostique à long terme du PSA est intéressante. Il a ainsi été démontré que les hommes de 60 ans ayant un PSA >2 ng/ml ont un risque significativement plus élevé de mourir d’un cancer de la prostate [8]. Les patients ayant un PSA > ng/ml au moment du diagnostic ont une survie globale significativement réduite. Certains hommes atteints de cancers de la prostate agressifs (neuroendocrines, indifférenciés) ont un PSA bas, signe d’une faible différenciation des cellules tumorales. La faible sensibilité du PSA pose problème : elle est de 20% pour un PSA cut-off de 4,0 ng/ml et un risque moyen de maladie ou d’accident de la circulation. 50% chez les patients à risque. Cela peut entraîner un nombre considérable de biopsies négatives, avec l’incertitude qui en découle pour les patients. Les biopsies de la prostate comportent également un risque de complications telles que fièvre, frissons, douleurs, hématurie, hématochézie (présence de sang frais dans les selles) et éjaculation sanglante.
Études de dépistage du PSA
Les avantages cliniques du dépistage du PSA ont été évalués dans deux grandes études randomisées (ERSPC = European Randomized Study for Screening for Prostate Cancer [9] et PLCO = Prostate, Lung, Colorectal and Ovarian Cancer Screening Trial [10]), qui avaient toutes deux pour critère d’évaluation la mortalité spécifique au cancer de la prostate.
Dans l’étude ERSPC, 162 243 hommes âgés de 55 à 69 ans ont été randomisés dans un groupe avec dépistage du PSA tous les quatre ans ou dans un groupe témoin sans dépistage du PSA. Après un suivi médian de neuf ans, l’incidence cumulée des cancers de la prostate était de 8,2% dans le groupe de dépistage et de 4,8% dans le groupe témoin. Le rapport des décès dus au cancer de la prostate était de 0,8 (groupe de dépistage du PSA/groupe témoin) (Fig. 1). Il en résulte donc une mortalité inférieure de 20% dans le groupe de dépistage, mais avec un risque plus important de surdiagnostic. Les données après 11 ans de suivi ont montré que pour éviter un décès, 1055 hommes devaient être dépistés et 37 cancers de la prostate diagnostiqués [9].
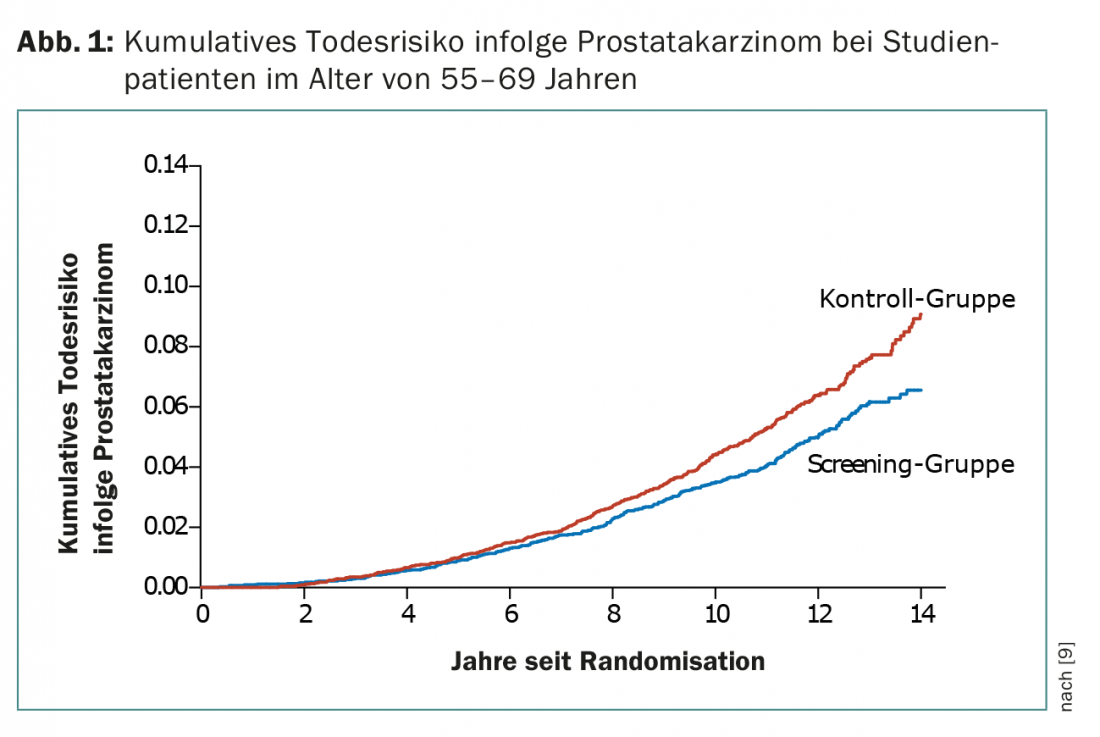
Dans l’étude PLCO, 76 693 hommes ont été assignés soit au groupe de dépistage (PSA annuel pendant six ans et toucher rectal digital annuel pendant quatre ans), soit au groupe de contrôle. Aucune réduction de la mortalité n’a été démontrée dans le groupe de dépistage [10]. Après sept ans de suivi, l’incidence du cancer de la prostate pour 10 000 personnes-années était de 116 (2 820 tumeurs) dans le groupe de dépistage et de 95 (2 322 tumeurs) dans le groupe témoin (RR 1,22). L’incidence des décès pour 10 000 personnes-années était de 2,0 (50 décès) dans le groupe de dépistage et de 1,7 (44 décès) dans le groupe témoin (rapport 1:1,13) [10].
L’évaluabilité des grandes études de dépistage du PSA est notamment limitée par la “contamination” (dépistage du PSA dans le bras de contrôle) et par le fait qu’une partie des sujets avaient déjà subi un contrôle du PSA avant le début de l’étude. Sur la base des données présentées, il n’est actuellement pas recommandé de procéder à un dépistage non sélectif du PSA.
Diagnostic supplémentaire en cas de taux élevés de PSA
Les valeurs de PSA comprises entre 2,5 et 10 ng/ml, qui peuvent déjà représenter une valeur pathologique en fonction de l’âge et du volume de la prostate, constituent un défi diagnostique particulier. Dans ce cas, les “dérivés du PSA” peuvent présenter un avantage diagnostique supplémentaire :
- Ratio PSA : proportion de PSA libre par rapport au PSA total
- Densité du PSA : volume de la prostate divisé par le PSA total
- PSA-Velocity : augmentation de l’EPI au fil du temps.
Une augmentation annuelle du PSA >0,75 ng/ml est suspecte de la présence d’un cancer de la prostate. Le rapport PSA améliore la sensibilité du diagnostic du cancer de la prostate lorsque le taux de PSA total se situe dans une fourchette de 4 à 10 ng/ml. Un taux de PSA bas indique la présence d’un cancer de la prostate [11], mais aucun cut-off uniforme n’a été utilisé (10-25%). En cas de PSA anormal et/ou de résultat digital-rectal pathologique, il convient d’envisager une IRM de la prostate qui, si la pathologie le justifie, permet de cibler le prélèvement de la biopsie.
Contrôle du PSA après prostatectomie
Les patients ayant subi une prostatectomie radicale présentent une récidive biochimique si le taux sérique de PSA est supérieur à 0,2 ng/ml à deux reprises. La radiothérapie de sauvetage doit être précoce (PSA <0,5 ng/ml) [12]. On parle de récidive biochimique après radiothérapie avec ou sans hormonothérapie lorsque le taux de PSA >2 ng/ml s’élève au-dessus du nadir [13,14].
Suivi du traitement par PSA
On parle de cancer de la prostate résistant à la castration chez les patients qui subissent une progression de la maladie sous traitement de déprivation androgénique, définie par une augmentation séquentielle du PSA de ≥2 ng/ml via le nadir en au moins une semaine. La testostérone doit être supprimée de manière adéquate, définie par la testostérone sérique <50 ng/l (1,7 nmol/l). Après le début du traitement, les taux de PSA ne doivent pas être réévalués avant douze semaines (cave “PSA flair”) ; en cas d’augmentation du PSA, celle-ci doit être confirmée par un deuxième dosage du PSA après ≥3 semaines [15].
Autres marqueurs tumoraux
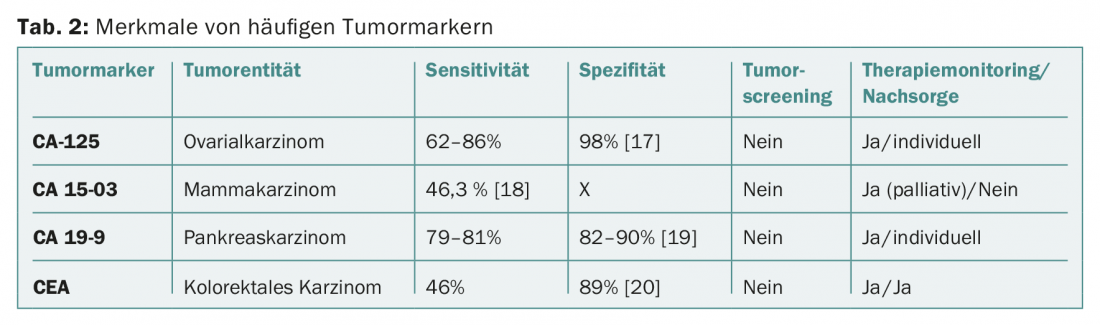
Les marqueurs tumoraux sont le plus souvent utilisés pour le suivi du traitement. La spécificité et la sensibilité de la plupart des marqueurs tumoraux sériques sont trop faibles pour qu’ils puissent être utilisés de manière pertinente pour le diagnostic de tumeurs ou le dépistage (tableau 2). Les exceptions sont les syndromes tumoraux familiaux connus, tels que le syndrome de Von Hippel-Lindau (VHL) ou la néoplasie endocrinienne multiple (MEN) (tab. 3).
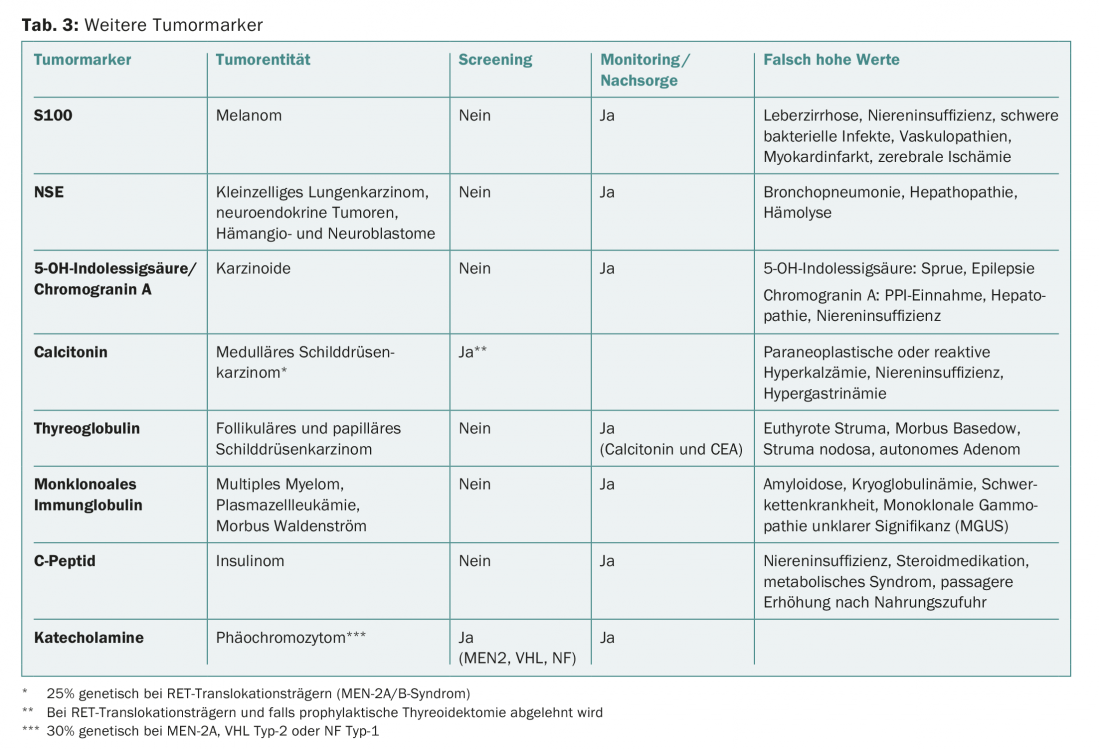
L’ACE est un marqueur relativement peu spécifique, mais il a sa place dans le suivi des cancers du côlon et du rectum traités à titre curatif (dosage tous les trois mois la première année, tous les six mois la deuxième et la troisième année, tous les ans la quatrième et la cinquième année).
Le CA-125 est souvent utilisé pour le suivi thérapeutique et le suivi des cancers de l’ovaire. Cependant, une récidive biochimique avec une augmentation séquentielle du CA-125 sans symptomatologie clinique correspondante ne devrait pas être considérée comme une indication pour un traitement cytotoxique de la récidive [16].
Littérature :
- Gupta S, et al. : Test characteristics of alpha-fetoprotein for detecting hepatocellular carcinoma in patients with hepatitis C. A systematic review and critical analysis. Ann Intern Med 2003 ; 139 : 46-50.
- Oldenburg J, et al : Testicular seminoma and non-seminoma : ESMO Clinical Practice Guidelines for diagnosis, treatment, follow-up. Ann Oncol 2013 ; 24 Suppl 6 : vi125-132.
- Bosl GJ, Motzer RJ : Cancer des cellules germinales testiculaires. N Engl J Med 1997 ; 337 : 242-253.
- Milose JC, et al : Role of biochemical markers in testicular cancer : diagnosis, staging, and surveillance. Open Access J Urol 2011 ; 4 : 1-8.
- Trigo JM, et al : Marqueurs tumoraux au moment de la récidive chez les patients atteints de tumeurs à cellules germinales. Cancer 2000 ; 88 : 162-168.
- Parker C, et al : Cancer de la prostate : ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol 2015 ; 26 Suppl 5 : v69-77.
- Gasser T, et al. : Détermination du PSA – Recommandations de la Société Suisse d’Urologie (SSU). Forum Med Suisse 2012 ; 12(6) : 126-128.
- Vickers AJ, et al : Concentration de l’antigène spécifique de la prostate à l’âge de 60 ans et décès ou métastases d’un cancer de la prostate : étude cas-témoins. BMJ 2010 ; 341 : c4521.
- Schroder FH, et al : Screening and prostate cancer mortality : results of the European Randomised Study of Screening for Prostate Cancer (ERSPC) at 13 years of follow-up. Lancet 2014 ; 384 : 2027-2035.
- Andriole GL, et al : Prostate cancer screening in the randomized Prostate, Lung, Colorectal, and Ovarian Cancer Screening Trial : mortality results after 13 years of follow-up. J Natl Cancer Inst 2012 ; 104 : 125-132.
- Catalona WJ, et al : Utilisation du pourcentage d’antigène spécifique de la prostate libre pour améliorer la différenciation du cancer de la prostate de la maladie prostatique bénigne : un essai clinique prospectif multicentrique. JAMA 1998 ; 279 : 1542-1547.
- Lilja H, et al : Prediction of significant prostate cancer diagnosed 20 to 30 years later with a single measure of prostate specific antigen at or before age 50. Cancer 2011 ; 117 : 1210-1219.
- Déclaration de consensus : lignes directrices pour le PSA après radiothérapie. American Society for Therapeutic Radiology and Oncology Consensus Panel. Int J Radiat Oncol Biol Phys 1997 ; 37 : 1035-1041.
- Roach M, et al : Définition de l’échec biochimique après radiothérapie avec ou sans hormonothérapie chez les hommes atteints de cancer de la prostate cliniquement localisé : recommandations de la conférence de consensus RTOG-ASTRO Phoenix. Int J Radiat Oncol Biol Phys 2006 ; 65 : 965-974.
- Scher HI, et al : Design and end points of clinical trials for patients with progressive prostate cancer and castrate levels of testosterone : recommendations of the Prostate Cancer Clinical Trials Working Group. J Clin Oncol 2008 ; 26 : 1148-1159.
- Rustin GJ, et al : Early versus delayed treatment of relapsed ovarian cancer (MRC OV05/EORTC 55955) : a randomised trial. Lancet 2010 ; 376 : 1155-1163.
- Menon U, et al : Étude prospective utilisant l’algorithme de risque de cancer de l’ovaire pour dépister le cancer de l’ovaire. J Clin Oncol 2005 ; 23 : 7919-7926.
- Molina R, et al : Les niveaux sériques de C-erbB-2, CEA et CA 15.3 dans le diagnostic précoce de la récidive des patients atteints de cancer du sein. Anticancer Res 1999 ; 19 : 2551-2555.
- Ballehaninna UK, Chamberlain RS : The clinical utility of serum CA 19-9 in the diagnosis, prognosis and management of pancreatic adenocarcinoma : An evidence based appraisal. J Gastrointest Oncol 2012 ; 3 : 105-119.
- Liu Z, et al : A systematic review and meta-analysis of diagnostic and pronostic serum biomarkers of colorectal cancer. PLoS One 2014 ; 9 : e103910.
InFo ONKOLOGIE & HÄMATOLOGIE 2016 ; 4(4) : 5-9