La modification du mode de vie est la première étape du traitement du diabète de type 2. L’alimentation et les habitudes alimentaires jouent donc un rôle très important à cet égard. Compte tenu de la multitude de régimes alimentaires, la question se pose de savoir lesquels sont efficaces pour lutter contre la maladie. Des chercheurs néerlandais ont étudié l’impact de l’application régulière d’un régime de jeûne de 5 jours (fasting-mimicking diet, FMD) dans le cadre des soins primaires réguliers du diabète de type 2 sur le contrôle du métabolisme et la prévention des complications.
Les programmes FMD réguliers d’une durée de 4 à 7 jours consécutifs visent à reproduire les effets physiologiques du jeûne à l’eau pure tout en minimisant son impact. Ils permettent aux participants de consommer des repas légers pendant la période de jeûne et limitent cette consommation à un nombre de jours restreint. Ce régime à base de formules végétales et à faible teneur énergétique est principalement composé de glucides complexes et de graisses saines. En raison de la nature végétale du régime, il est pauvre en protéines, en acides aminés essentiels et en sucres et contient relativement beaucoup de fibres et de graisses insaturées. Outre la faible teneur en énergie, ces caractéristiques sont importantes pour les effets de jeûne escomptés du régime (c’est-à-dire la réduction du taux de glucose sérique, de l’IGF-1 et de l’insuline, l’augmentation de la protéine-1 de liaison au facteur de croissance similaire à l’insuline et des corps cétoniques, ainsi que la réduction des marqueurs d’inflammation). Chez les personnes en bonne santé (non diabétiques), il a été démontré que trois cycles de 5 jours de FMD par mois réduisent la masse grasse, la pression artérielle, les triglycérides et la glycémie à jeun, en particulier chez les personnes présentant des valeurs élevées de ces facteurs de risque à la ligne de base.
Le Dr Elske L. van den Burg du Département de santé publique et de soins primaires du Centre médical universitaire de Leiden (LUMC), aux Pays-Bas, et ses collègues ont mené une étude randomisée, contrôlée et en aveugle pour évaluer la réponse clinique à des cycles mensuels de 5 jours de FMD en complément des soins habituels, par rapport aux soins habituels seuls, chez des personnes atteintes de diabète de type 2 dans un environnement réel, c’est-à-dire sous la surveillance et le traitement habituels d’un médecin généraliste [1]. Les personnes éligibles étaient des personnes atteintes de diabète de type 2, d’un IMC ≥27 kg/m2 et d’un âge compris entre >18 ans et <75 ans. Pour être inclus dans l’étude, les participants devaient également avoir un taux d’HbA1c de >48 mmol/mol (6,5 %) et, quel que soit leur taux d’HbA1c, être traités uniquement par des conseils sur le mode de vie et/ou par des conseils sur le mode de vie plus metformine comme seul hypoglycémiant.
Contrôles à 6 et 12 mois
Le groupe témoin et le groupe FMD ont tous deux reçu le suivi habituel de leur médecin généraliste. Celui-ci comprenait une évaluation clinique et biochimique de trois mois, des conseils sur le mode de vie avec la possibilité de consulter un diététicien, ainsi qu’un ajustement de la prise de médicaments si nécessaire. L’ajustement de la dose de médicaments hypoglycémiants était laissé à l’entière discrétion des médecins généralistes, qui se sont basés sur les directives néerlandaises pour le traitement du diabète de type 2. Le groupe d’intervention a reçu 12 cycles de FMD pendant cinq jours consécutifs par mois en complément de son traitement habituel. Les participants ont été contactés par téléphone une fois au cours de chaque période de FMD afin de favoriser l’observance. Le FMD (disponible dans le commerce) consistait en des substituts de repas complets. Les ingrédients étaient tous d’origine végétale et sont généralement considérés comme sûrs. La teneur en énergie et la composition en macronutriments étaient les suivantes :
- Le jour 1 contenait environ 4600 kJ (environ 1100 kcal ; 10% de protéines, 56% de lipides, 34% de glucides complexes) ;
- les jours 2 à 5 étaient identiques et ont fourni environ 3150 kJ (environ 750 kcal ; 9% de protéines, 44% de lipides, 47% de glucides complexes).
L’alimentation des participants pesant plus de 100 kg a été complétée par une barre de croustillant au chocolat par jour (environ 375 kJ/90 kcal) avec une composition en macronutriments similaire. Le groupe témoin n’a reçu que l’approvisionnement habituel. Le respect du plan expérimental a été vérifié oralement chaque mois. Les résultats primaires et secondaires ont été mesurés au début de l’étude, puis à 6 et 12 mois, et pour les participants FMD, 3 semaines après le dernier cycle FMD.
Les résultats primaires étaient les variations du taux d’HbA1c et de la dose de médicaments hypoglycémiants par rapport à la valeur initiale. Le score d’effet des médicaments (MES) a été utilisé comme mesure indirecte du traitement par médicaments hypoglycémiants. Les résultats secondaires comprenaient le poids corporel, l’IMC, la graisse corporelle totale, le tour de taille, la pression artérielle, le glucose plasmatique à jeun, l’insuline et les profils lipidiques. En outre, les concentrations de glucose plasmatique et d’insuline en réponse à un test de tolérance au glucose oral (oGTT) ont été utilisées pour calculer l’indice de Matsuda (qui reflète la sensibilité à l’insuline) et l’indice de disposition (qui reflète la sécrétion d’insuline endogène). Les événements indésirables (EI) ont été enregistrés lors de deux visites en face à face à 6 et 12 mois ou, en cas d’EI graves, signalés immédiatement.
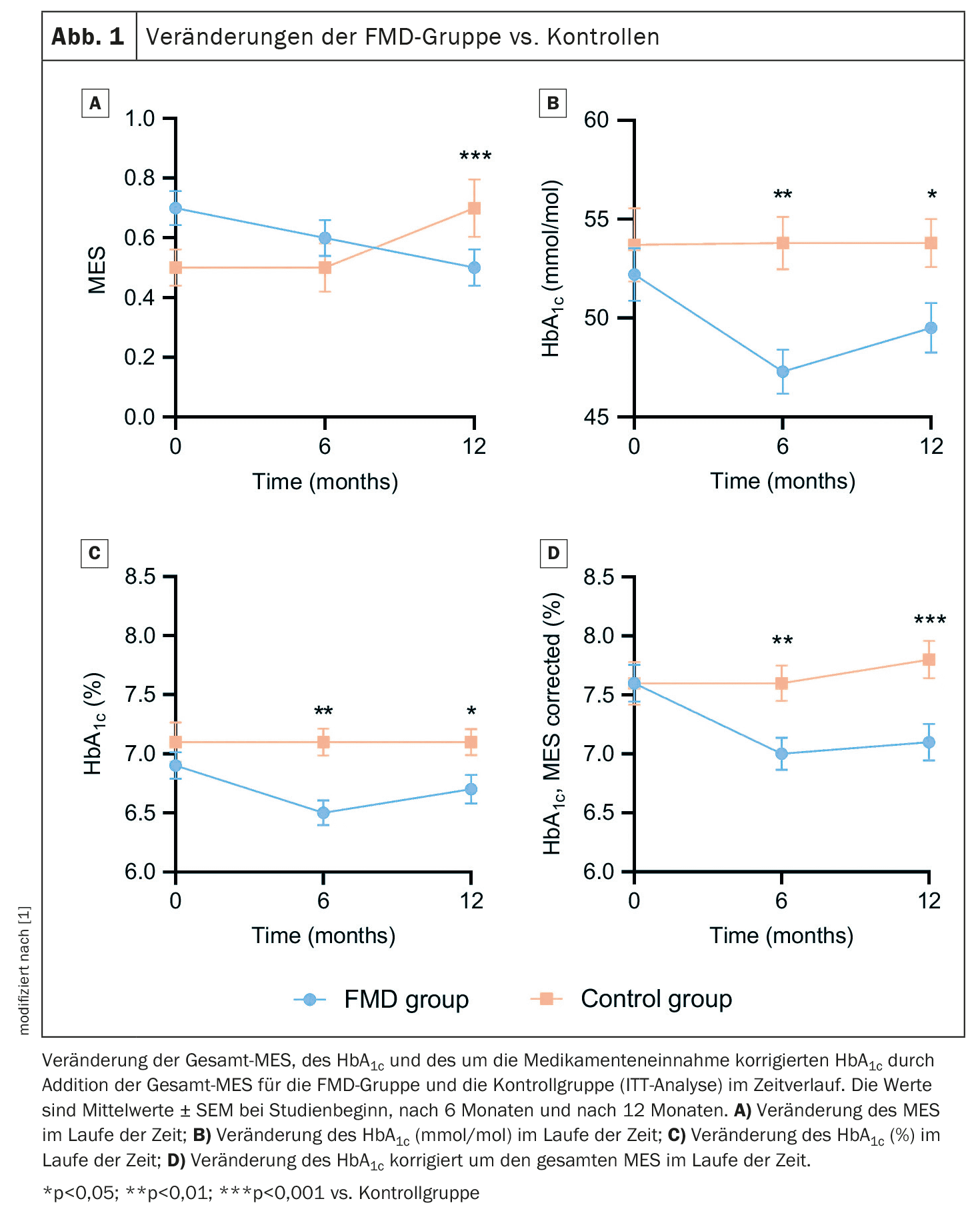
16% ont pu arrêter complètement les médicaments hypoglycémiants
Les données de 49 participants à la FMD et de 43 témoins étaient disponibles pour l’analyse en intention de traiter (ITT). La prise de médicaments hypoglycémiants, mesurée par l’ESM, a diminué dans le groupe FMD, passant de 0,7 ± 0,4 (moyenne ± écart-type, ET) au début de l’étude à 0,5 ± 0,4 après 12 mois, alors qu’elle a augmenté dans le groupe témoin, passant de 0,5 ± 0,4 à 0,7 ± 0,6. Cela a donné un effet de traitement estimé ajusté de -0,3 (IC à 95% -0,4 à -0,2 ; p<0,001) (Fig. 1A). Les résultats à 6 mois étaient similaires. Les médicaments hypoglycémiants ont été complètement arrêtés chez 16% (n=7) des participants du groupe FMD et 5% (n=2) des participants témoins (p=0,16), tandis que des médicaments supplémentaires ont été prescrits chez 2% (n=1) du groupe FMD et 26% (n=10) des témoins (p=0,006). Les taux d’HbA1c sont passés de 52,2 ± 9,3 mmol/mol (6,9 ± 0,8%) (moyenne ± écart-type) au début de l’étude à 49,5 ± 8,2 mmol/mol (6,7 ± 0,8%) après 12 mois dans le groupe FMD. Elles ont augmenté dans le groupe témoin, ce qui a donné des effets estimés ajustés du traitement de -3,2 mmol/mol (IC à 95% -8,0 à -2,0) et -0,3% (IC à 95% -0,6 à -0,0) (p=0,04) (Fig. 1B+C).
Comme les mesures primaires que sont les médicaments hypoglycémiants et l’HbA1c s’influencent mutuellement, elles ont été combinées de deux manières différentes afin de mieux refléter le contrôle glycémique, expliquent les auteurs. Le taux d’HbA1c(%) corrigé pour le traitement médicamenteux a diminué en ajoutant l’ESM total de 7,6 ± 1,1% (moyenne ± écart-type) au début de l’étude à 7,1 ± 1,0% après 12 mois dans le groupe FMD, mais a augmenté de 7,6 ± 1,2% au début de l’étude à 7,8 ± 1,0% dans le groupe témoin, ce qui a donné un effet estimé ajusté du traitement de -0,6% (IC 95% -0,9 à -0,3 ; p<0,001) (Fig. 1D). En outre, la gestion glycémique s’est améliorée chez 53% des participants FMD vs 8% des témoins, est restée stable chez 23% vs 33% et s’est détériorée chez 23% vs 59% (p<0,001).
Amélioration de la résistance à l’insuline
Les auteurs soulignent que la proportion de participants chez qui la médication hypoglycémiante a été réduite était huit fois plus élevée dans le groupe FMD (40%) que dans le groupe témoin (5%). Il est intéressant de noter que 42% des participants du groupe FMD ont vu leur taux d’HbA1c diminuer de ≥5 mmol/mol (0,5%) malgré la réduction de la prise de médicaments, alors que ce n’était le cas que pour 15% des témoins. En outre, le poids corporel moyen, le pourcentage de graisse corporelle et le tour de taille ont diminué davantage chez les participants au programme FMD que chez les témoins, tandis que la masse maigre n’a pas changé. Les changements anthropométriques se sont accompagnés d’une amélioration de la résistance à l’insuline, comme l’a montré l’indice de Matsuda.
En général, le programme diététique a été bien toléré, comme le montre le nombre similaire d’événements indésirables (légers à modérés) et de taux d’abandon dans les groupes. Il convient toutefois de noter qu’un certain nombre de plaintes (mineures) ont été signalées lors d’appels téléphoniques pendant l’application du régime, ce qui a conduit cinq participants à interrompre la FMD. Selon les auteurs, il pourrait être conseillé d’avertir les participants au FMD de l’existence d’éventuels signes transitoires de déficit énergétique (fatigue, vertiges, maux de tête). Malgré ces problèmes, la majorité des participants sont restés motivés et ont suivi le programme.
Les auteurs concluent que l’intégration d’un programme mensuel de FMD, sans conseils supplémentaires sur le mode de vie, dans le suivi régulier des personnes atteintes de diabète de type 2 et prenant de la metformine, réduit le besoin de médicaments hypoglycémiants et diminue le taux d’HbA1c.
Messages Take-Home
- L’utilisation régulière de la FMD réduit considérablement le besoin de médicaments hypoglycémiants et améliore le taux d’HbA1c par rapport à un traitement standard régulier seul.
- L’utilisation régulière de FMD améliore la gestion de la glycémie par rapport à un traitement régulier chez une proportion importante de participants.
- L’utilisation régulière de la FMD réduit le poids corporel, l’IMC, le tour de taille et le taux de graisse corporelle par rapport à un suivi régulier seul.
- L’intégration de programmes de FMD dans les soins primaires de routine pour le diabète de type 2 améliore les mesures anthropométriques, facilite le contrôle de la glycémie et réduit le fardeau de la prise de médicaments sans nécessiter de modifications (supplémentaires) du mode de vie quotidien.
Littérature :
- van den Burg EL, Schoonakker MP, van Peet PG, et al.: Integration of a fasting-mimicking diet programme in primary care for type 2 diabetes reduces the need for medication and improves glycaemic control: a 12-month randomised controlled trial. Diabetologia 2024; 67: 1245–1259; doi: 10.1007/s00125-024-06137-0.
InFo DIABETOLOGIE ENDOKRINOLOGIE 2024; 1(3): 18–20