Avec l’âge, les douleurs de la hanche sont un motif fréquent de consultation chez le médecin généraliste. Plus le bon diagnostic est posé tôt, plus les options thérapeutiques sont importantes. Cependant, les modifications radiologiques ne sont pas nécessairement corrélées à l’ampleur des troubles et au tableau clinique.
Avec l’âge, les douleurs au niveau de la hanche sont un motif fréquent de consultation chez le médecin généraliste. Outre diverses pathologies issues de différentes disciplines, notamment chirurgicales, gynécologiques et urologiques, le diagnostic différentiel doit prendre en compte de multiples pathologies du spectre orthopédique et traumatologique. Le médecin généraliste, qui est souvent le premier interlocuteur, joue un rôle clé dans l’évolution de la maladie.
Plus le bon diagnostic est posé tôt, plus les options thérapeutiques sont importantes. Il permet également d’éviter des traitements ou même des opérations inutiles. Seuls une anamnèse ciblée et un examen physique avec diagnostic facultatif permettent d’évaluer le large éventail de diagnostics différentiels possibles. La délimitation du diagnostic permet, si nécessaire, l’orientation rapide et précise vers un spécialiste. Il est ensuite obligatoire de procéder à un diagnostic élargi adéquat et de commencer un traitement efficace.
Cause des douleurs de hanche : coxarthrose environ 40
L’usure du cartilage provoque une inflammation douloureuse de l’articulation de la hanche. Les premiers signes d’alerte sont une douleur matinale au début de l’opération, accompagnée d’une sensation de tiraillement dans l’aine, dans la région médiale ventrale de la cuisse, parfois jusqu’au genou, une sensation de pression ou une douleur dans les fesses. Plus tard, les tensions musculaires et les restrictions de mouvement s’y ajoutent et entretiennent la spirale négative des troubles.
L’arthrite est un diagnostic différentiel important de la coxarthrose. L’arthrite septique et les arthrites rhumatismales peuvent toutes deux entraîner une détérioration rapide du cartilage si elles ne sont pas traitées.
Le tableau 1 présente les diagnostics différentiels possibles.
Coxarthrose
Cependant, la plupart du temps, les douleurs sont dues à une arthrose progressive. Environ 5% de la population développe une coxarthrose symptomatique au cours de sa vie, avec une tendance à l’augmentation de l’espérance de vie. L’étiologie de la coxarthrose repose sur une genèse multifactorielle. Les facteurs de risque mécaniques comprennent les troubles de la forme post-traumatiques, la dysplasie de la hanche, la maladie de Perthes, l’épiphyseolysis capitis femoris et le conflit fémoro-acétabulaire. Outre l’âge et la prédisposition génétique, de nombreux autres facteurs de risque ont une influence négative sur le métabolisme du cartilage et favorisent le processus dégénératif : surcharge ou mauvaise charge sportive ou professionnelle, obésité, manque d’activité physique, infections, maladies métaboliques, collagénoses ainsi que les maladies appartenant au cercle rhumatismal. Ainsi, des problèmes liés à l’arthrose peuvent survenir bien avant la retraite en raison d’une usure forcée des partenaires articulaires. En outre, une part de plus en plus importante de la population a recours à des offres culturelles, à des possibilités de voyage et à des champs d’activité sportive, ce qui suppose l’existence d’une mobilité compensée par la douleur pour maintenir la qualité de vie subjective.
Diagnostic
Une évaluation clinique et radiologique suffisante permet généralement d’établir un diagnostic différentiel et une classification par stade. L’imagerie en coupe peut être indiquée en complément. Une infiltration diagnostique et thérapeutique positive peut également confirmer ou exclure une cause coxogène lors de l’évaluation du diagnostic différentiel.
La procédure d’examen de l’articulation de la hanche comprend
- Anamnèse (localisation de la douleur, début, caractère, douleur au démarrage, à l’effort, au repos, traumatisme, distance de marche, douleurs associées, diagnostics secondaires, activité)
- Inspection (statique, parties molles, démarche, longueur des jambes)
- Palpation de points de repère spécifiques
- Étendue du mouvement
- Évaluation de la neurologie et de la circulation sanguine
- Tests de provocation et tests fonctionnels spécifiques.
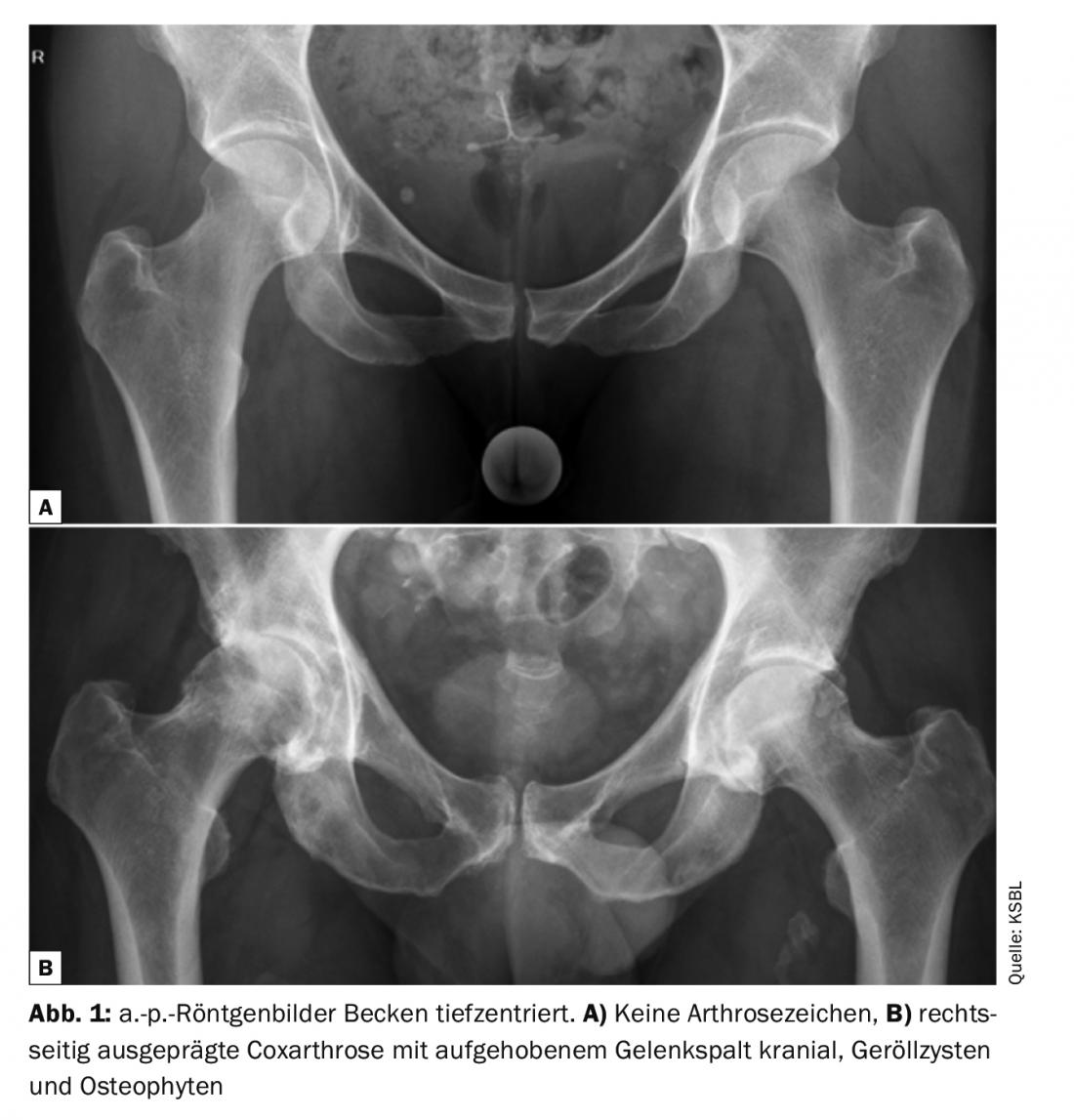
Le diagnostic radiologique de base des douleurs de l’articulation de la hanche est la radiographie du bassin a.-p. ainsi qu’un deuxième niveau, généralement sous forme de radiographie axiale. Une classification radiologique fréquente des maladies articulaires dégénératives selon Kellgren et Lawrence est la suivante :
- Grade I : faible sclérose sous-chondrale, pas d’ostéophytes
- Grade II : ostéophytes débutants, rétrécissement modéré de l’espace articulaire, sclérose sous-chondrale
- Degré III : ostéophytes prononcés, rétrécissement de l’espace articulaire, irrégularités des surfaces articulaires
- Grade IV : rétrécissement étendu de l’espace articulaire jusqu’à la destruction, kystes, déformation de la tête fémorale.
Les modifications radiologiques ne sont pas nécessairement corrélées à l’importance des douleurs de la hanche et au tableau clinique (Fig. 1).
Traitement de la coxarthrose
Les objectifs thérapeutiques sont la réduction et l’élimination de la douleur arthrosique, la réduction et l’élimination de l’inflammation secondaire, l’amélioration de la fonction et l’élimination ou le retard de la progression de l’arthrose.
La prévention primaire est également importante pour empêcher l’apparition de l’arthrose et réduire les facteurs de risque sur lesquels il est possible d’agir en plus des facteurs constitutionnels. Il s’agit notamment de la réduction de l’obésité, de l’évitement des efforts nocifs pour les articulations (évaluation de la médecine du sport ou du travail), de l’ajustement optimal des maladies métaboliques. En outre, il est essentiel de diagnostiquer et de traiter à temps les troubles de la forme tels que la dysplasie de la hanche et le conflit fémoro-acétabulaire, car ils représentent une cause mécanique importante du point de vue pathomorphologique pour le développement de la coxarthrose. Grâce notamment à l’évaluation échographique généralisée des hanches de nourrissons selon la méthode de Graf dans le cadre des examens de dépistage, il est aujourd’hui possible de prendre des mesures précoces et suffisantes pour traiter la dysplasie de la hanche.
La prévention secondaire visant à empêcher la progression de l’arthrose comprend également la promotion d’une activité physique régulière, la réduction de l’obésité, l’information des patients, le renforcement des muscles qui soutiennent l’articulation et, le cas échéant, des interventions visant à préserver l’articulation, telles que des ostéotomies de conversion.
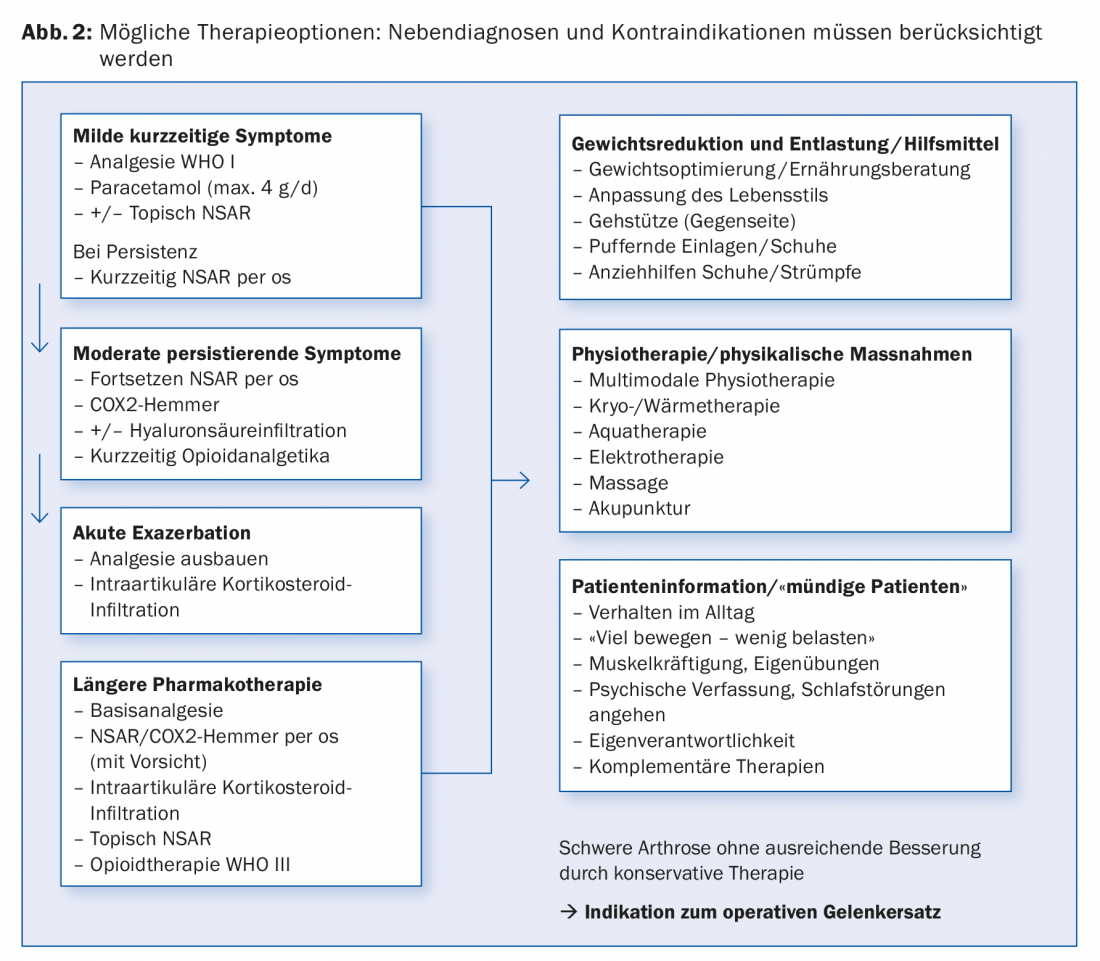
Qu’en est-il de la prévention tertiaire pour éviter les séquelles en cas d’arthrose manifeste ? La douleur et l’immobilité croissante favorisent à leur tour l’obésité et une multitude de pathologies médicales, en plus de limiter les performances professionnelles et privées. L’éventail des traitements conservateurs comprend des mesures topiques, médicamenteuses et physiothérapeutiques pour le traitement des symptômes et le maintien de la fonction articulaire. En cas d’affection avancée et de persistance des douleurs malgré un traitement conservateur, on procède au remplacement chirurgical de l’articulation.
Pour un aperçu des options thérapeutiques possibles, voir la figure 2.
Le moment optimal pour opérer
Actuellement, le débat public porte sur la question de savoir s’il faut opérer trop tôt ou trop vite, y compris dans le cas d’une arthroplastie. Ce débat est important, mais il doit aussi être controversé. Outre les intérêts économiques, sociopolitiques et les résultats radiologiques objectifs, le patient informé doit également être considéré avec son désir de traitement, sa souffrance cliniquement objectivable et subjective. Dans certains cas, cela conduit également à une incertitude chez les patients et à des orientations ultérieures, de sorte que certains patients se retrouvent dans un long parcours, parfois coûteux, parfois riche en complications (en raison, par exemple, de la prise d’analgésiques à long terme et des conséquences sanitaires et sociales de l’immobilisation croissante). Lorsqu’elle est correctement indiquée, l’implantation d’une prothèse totale est aujourd’hui une opération de routine à faible risque qui donne entière satisfaction aux patients. Les taux de réussite à long terme et la durée de vie sont bien documentés par les données des registres. Grâce à des concepts modernes de “fast track” avec, entre autres, une évaluation physiothérapeutique préopératoire, des voies d’accès peu invasives ménageant les muscles, l’administration d’acide tranexamique et une hospitalisation de courte durée, la mobilisation en pleine charge a lieu dès le jour de l’opération. De ce fait, les pertes de sang nécessitant une transfusion ainsi que les complications médicales péri- et postopératoires telles que les infections urinaires, les pneumonies et les thromboses sont rares.
Le moment optimal de l’opération dépend de chaque individu et de facteurs objectifs tels que l’état de l’articulation, l’âge, la distance de marche et la limitation des mouvements, ainsi que de facteurs personnels tels que l’exigence d’activité, la volonté d’opérer, la pression de la souffrance, les attentes et la situation professionnelle.
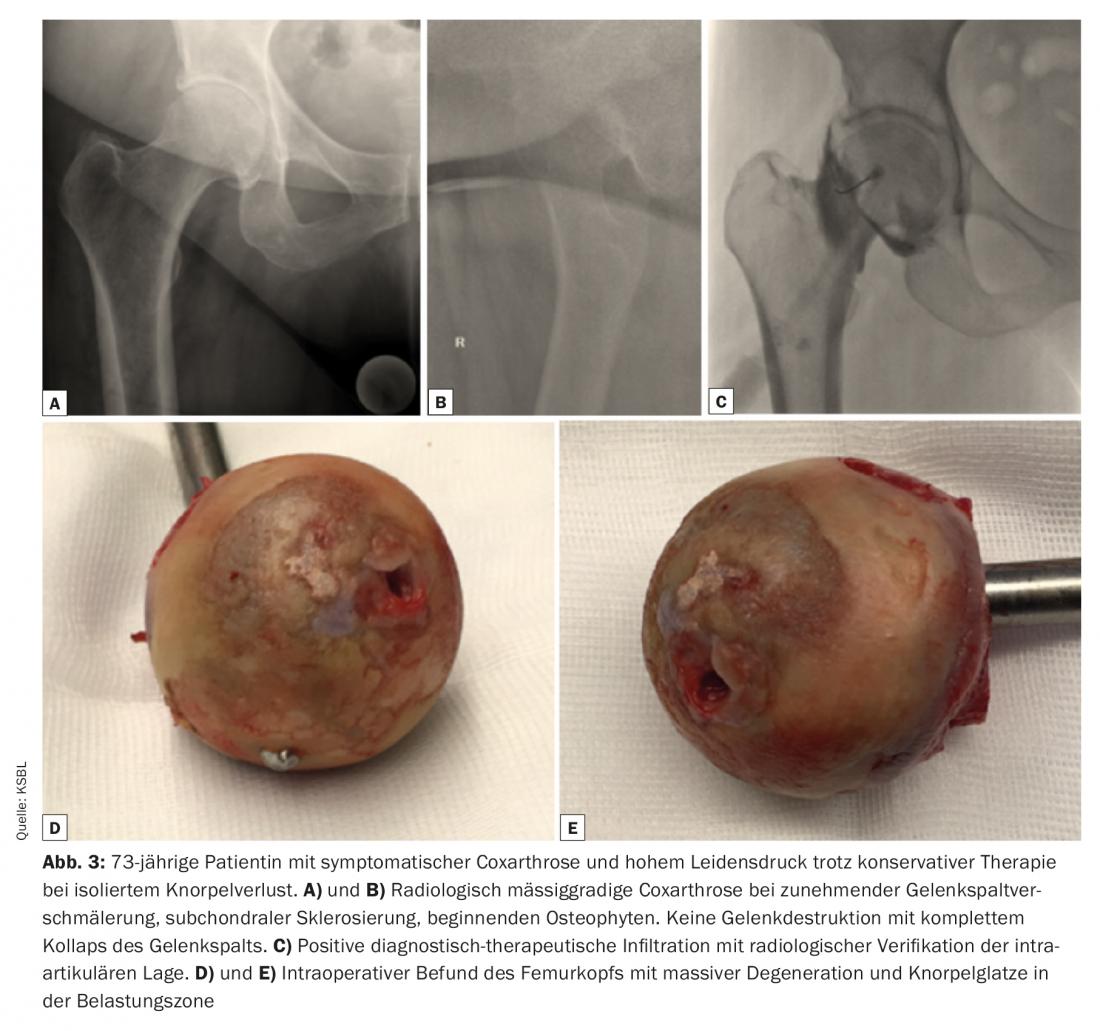
Un traitement conservateur d’au moins trois à six mois devrait être obligatoire après le début des symptômes. Indépendamment de l’âge, l’indication d’une prothèse articulaire doit être discutée en cas d’arthrose avancée et de douleurs arthrosiques coxogéniques dont la cause est établie et qui réduisent la qualité de vie malgré un traitement conservateur multimodal (fig. 3).
Durée de vie de la prothèse de hanche et raisons du changement de prothèse
Le mouvement des partenaires articulaires provoque une abrasion. Les particules d’abrasion peuvent entraîner un descellement aseptique après des années en raison de réactions inflammatoires. Il en résulte une perte de la connexion entre la prothèse et l’os. Dans le passé, les générations précédentes de polyéthylène ou les couples de glissement métal-métal ont parfois provoqué des lésions tissulaires prononcées avec des défauts importants. Un descellement peut affecter le cotyle, la tige de la prothèse ou les deux composants. Les paires de glissières en céramique ont une faible valeur d’abrasion, mais peuvent se casser et provoquer des bruits. La “prothèse idéale”, celle qui donne les meilleurs résultats pour tous les patients de la même manière, n’existe pas. En fonction de l’âge, de la qualité osseuse et de la situation de charge, il faut choisir l’implant ou le matériau le mieux adapté à la situation individuelle, avec la technique d’ancrage appropriée.
Les raisons pour lesquelles un changement de prothèse est nécessaire sont l’usure et le descellement, les ostéolyses, les luxations, les fractures périprothétiques et les infections.
Les données des registres internationaux indiquent des taux de révision de 0,4 à 0,8%. On peut donc dire que chez les patients qui reçoivent une prothèse à 50 ans, l’articulation artificielle fonctionne encore bien dans près de 85% des cas à 70 ans, et dans environ 80% des cas à 90 ans. Plus les patients sont âgés au moment de l’implantation de la prothèse, plus il est probable que l’articulation survive au patient. Par conséquent, si le patient a environ 70 ans lors de l’implantation primaire, la probabilité de survie de l’articulation artificielle à 90 ans est d’environ 90%. Il n’est donc plus recommandé de retarder l’opération lorsqu’elle est indiquée, car le risque périopératoire augmente avec l’âge et les maladies associées.
Messages Take-Home
- Le conflit fémoro-acétabulaire est, d’un point de vue pathomorphologique, une cause mécanique importante de l’apparition de la coxarthrose.
- Les signes radiologiques de la coxarthrose sont la sclérose sous-chondrale, les ostéophytes, le rétrécissement de l’espace articulaire et les kystes d’éboulis.
- Les modifications radiologiques ne sont pas nécessairement corrélées à l’importance des douleurs de la hanche et au tableau clinique.
- Lorsqu’elle est correctement indiquée, l’implantation d’une prothèse totale est une opération à faible risque qui donne entière satisfaction aux patients.
Littérature complémentaire :
- Martin HD, Palmer IJ : Histoire et examen physique de la hanche : les bases. Curr Rev Musculoskelet Med 2013 ; 6 : 219-225.
- Kellgren JH, Lawrence JS : Évaluation radiologique de l’ostéoarthrose. Ann Rheum Dis 1957 ; 16 : 494-502.
- Bohndorf K, et al. : [S3 Guideline. Partie 1 : Diagnostic et diagnostic différentiel de la nécrose de la tête fémorale non traumatique de l’adulte]. Z Orthop Unfall 2015 ; 153 : 375-386.
- Ganz R, et al : L’étiologie de l’ostéoarthrite de la hanche : un concept mécanique intégré. Clin Orthop Relat Res 2008 ; 466(2) : 264-272.
- Clinical Guideline Centre (UK) : Osteoarthrosis : Care and Management in Adults. Londres : National Institute for Health and Care Excellence (UK) 2014.
- Graf R : Échographie de la hanche du nourrisson et conséquences thérapeutiques. 6e éd. Stuttgart : Thieme 2010.
- The Royal Australian College of General Practitioners : Guideline for the non-surgical management of hip and knee osteoarthritis. 2009.
- Hansen TB : Fast track in hip arthroplasty. EFORT Open Rev 2017 ; 2(5) : 179-188.
- Müller M, et al. : [Diagnosis and therapy of particle disease in total hip arthroplasty]. Z Orthop Unfall 2015 ; 153(2) : 213-229.
PRATIQUE DU MÉDECIN DE FAMILLE 2018 ; 13(3) : 30-35