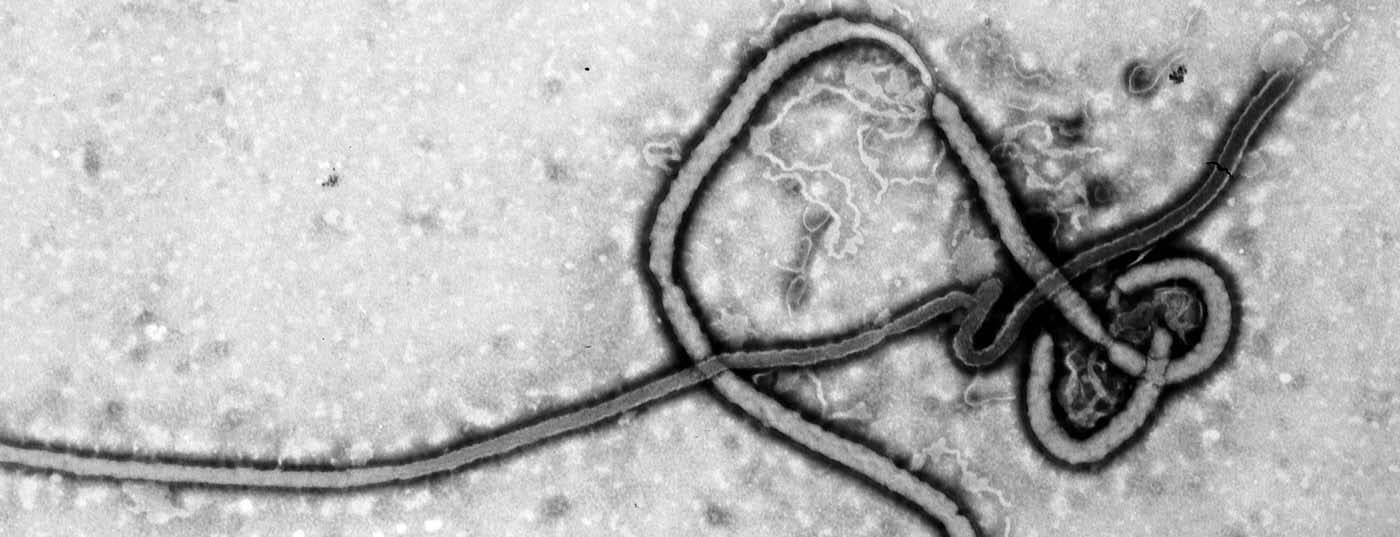
Selon l’OMS, plus de 10 000 personnes ont été infectées par Ebola et environ la moitié d’entre elles sont mortes du virus. Le nombre de cas non déclarés est bien plus élevé. Bien que l’épidémie sévisse principalement en Afrique de l’Ouest (et plus particulièrement en Guinée, au Libéria et en Sierra Leone), des personnes ont été atteintes pour la première fois en Europe et aux États-Unis en octobre. Comment la Suisse se prépare-t-elle à une éventuelle situation d’urgence et quelles sont les recommandations faites aux médecins ?
Parmi les cinq souches connues du virus Ebola, quatre sont transmissibles à l’homme ou présentent des symptômes après une incubation de 2 à 21 jours, avec de la fièvre, de la faiblesse, des courbatures, des maux de tête et une pharyngite. Des douleurs musculaires dans la région du dos sont également fréquentes. Ensuite, il y a la diarrhée et les vomissements. Entre le cinquième et le septième jour de la maladie, on observe une éruption cutanée caractéristique avec des vésicules. Il devient particulièrement dangereux en cas de troubles de la coagulation, qui peuvent par exemple provoquer des saignements dans le tractus gastro-intestinal, sur les gencives ou par voie sous-cutanée. Des insuffisances hépatiques et rénales sont également possibles. La transmission humaine ne se fait que chez les patients symptomatiques et exclusivement par leurs sécrétions corporelles telles que le sang, les vomissures, les excréments, l’urine ou la salive, et non par l’air. Le virus est également transmissible par le sperme, les hommes restent donc contagieux jusqu’à sept semaines après leur guérison. En outre, les cadavres sont une source importante d’infection. 50 à 90% des personnes infectées meurent du virus.
Comment la Suisse est-elle préparée ?
Jusqu’à présent, le virus Ebola n’a été introduit qu’une seule fois en Suisse, en 1995. Le risque d’entrée d’une personne malade étant actuellement considéré comme faible, les aéroports suisses n’effectuent pas de contrôles accrus aux frontières (il n’existe par ailleurs aucune liaison aérienne directe avec la Guinée, le Liberia et la Sierra Leone). L’évaluation des risques coïncide avec celle de l’UE. L’OFSP indique toutefois avoir élaboré un plan d’urgence avec les aéroports, qui sera appliqué si la situation s’aggrave. Selon le Conseil fédéral, les mesures correspondantes dans les hôpitaux et les centres d’accueil pour demandeurs d’asile font également l’objet d’un processus permanent de révision et d’optimisation. Certains demandeurs d’asile de Guinée, du Libéria et de Sierra Leone avaient jusqu’à présent été identifiés comme des cas suspects potentiels dans les centres d’accueil nationaux, où une contamination ne pouvait être exclue. Selon le Conseil fédéral, cela indique que le contrôle fonctionne. Aucune des personnes n’avait effectivement été infectée. Dans l’ensemble, peu de demandeurs d’asile entrent en Suisse en provenance des régions concernées.
Les employés suisses d’organisations humanitaires basées à Genève seraient dans un premier temps dirigés vers les Hôpitaux universitaires de Genève – où se trouve également le laboratoire de référence. Tous les tests de laboratoire visant à confirmer le diagnostic doivent être discutés avec un infectiologue et approuvés par le médecin cantonal compétent. Il n’existe pas encore de traitement causal, on ne peut que lutter contre les symptômes. Selon l’OFSP, tous les grands hôpitaux suisses disposent de chambres d’isolement appropriées et d’un personnel spécialement formé. D’autres hôpitaux élaborent également des concepts en cas d’urgence, en étroite concertation entre eux et avec des spécialistes. Plusieurs nouvelles méthodes de traitement, ainsi qu’un vaccin, font l’objet de recherches, mais ne sont actuellement ni approuvés ni disponibles. Fin octobre, Swissmedic a donné son feu vert à un essai clinique de phase I contrôlé par placebo au CHUV : Le vaccin cAd3-EBO-Z sera testé sur 120 volontaires, dont une partie se rendra en Afrique de l’Ouest. Il reste à voir dans quelle mesure ce produit est efficace et sûr. En cas de suspicion d’Ebola, les recommandations suivantes restent valables pour les prestataires de soins primaires :
- Demander si la personne a séjourné en Afrique de l’Ouest (Guinée, Libéria et Sierra Leone) au cours des trois dernières semaines.
- Si la réponse est non, la maladie à virus Ebola peut être exclue.
- Si la réponse est oui, le médecin doit contacter le médecin cantonal ou un médecin de référence désigné par le canton. Celui-ci évalue la situation et détermine la marche à suivre.
Le tableau 1 résume à nouveau la définition officielle suisse d’un cas suspect d’Ebola.

Mieux utiliser les ressources existantes
Un article publié récemment dans le New England Journal of Medicine [1] souligne qu’avec le meilleur traitement de soutien possible, on pourrait sauver beaucoup plus de vies que ce n’est le cas actuellement. Selon les auteurs, en l’absence de traitements antiviraux spécifiques ou de vaccins, certains médecins qui apportent leur aide dans les régions touchées tombent dans une sorte de nihilisme thérapeutique ou attendent le salut d’un traitement spécifique. On part toujours du principe qu’il y manque notamment le matériel nécessaire à un bon accompagnement. On sous-estime l’importance des mesures faciles à mettre en œuvre, comme les cathéters intraveineux, l’hydratation et les soins électrolytiques. Cela conduit à une sous-utilisation négligente de ces procédures et ne tient pas compte du risque de choc hypovolémique. Les médicaments expérimentaux ne pourraient être introduits que sur la base d’un traitement de soutien complet – et c’est précisément dans ce domaine qu’il y a encore beaucoup de progrès à faire, selon le document.
Réinfection possible ?
Dans un webcast du New England Journal of Medicine, il a été noté qu’à l’heure actuelle, la coordination et la prise de décision sur Ebola étaient en deçà des possibilités. Bien que la coopération internationale soit mieux structurée et organisée, il reste une marge de progression, selon un expert. Outre les États-Unis, l’OMS et les Nations unies ont intensifié leurs efforts et sont en passe d’élaborer une approche solide de cette épidémie, qui ne porte pas atteinte à la dignité des personnes et qui tienne compte du contexte social.
Interrogé sur le risque de réinfection ou de réapparition de la maladie après guérison, le Dr Armand Sprecher de Médecins Sans Frontières a répondu de la manière suivante : “Nous savons que les survivants ont des anticorps spécifiques dans le sang, mais nous ne savons pas quels sont les seuils qui offrent une protection sûre contre Ebola. Nous espérons acquérir davantage de connaissances à ce sujet dans le cadre de la recherche sur la vaccination”. Jusqu’à présent, on sait qu’à Monrovia, plusieurs enfants de moins de cinq ans traités sont revenus plusieurs semaines plus tard fébriles et positifs au PCR après avoir été négatifs au PCR. Comme les enfants présentaient également des symptômes neurologiques, les experts supposent que la réponse immunitaire a pu détruire les virus en périphérie, mais que l’infection virale a progressé dans le système nerveux central et s’est à nouveau manifestée ultérieurement sous forme de positivité.
Littérature :
- Lamontagne F, et al : Doing Today’s Work Superbly Well – Treating Ebola with Current Tools. N Engl J Med 2014 ; 371 : 1565-1566.
Pour toute question : Office fédéral de la santé publique, renseignements sur Ebola au numéro de téléphone +41 (0)58 463 00 00. L’infoline est ouverte tous les jours de 8h à 18h.
Pour plus d’informations sur Ebola : www.bag.admin.ch/de/ebola
PRATIQUE DU MÉDECIN DE FAMILLE 2014 ; 9(11) : 6