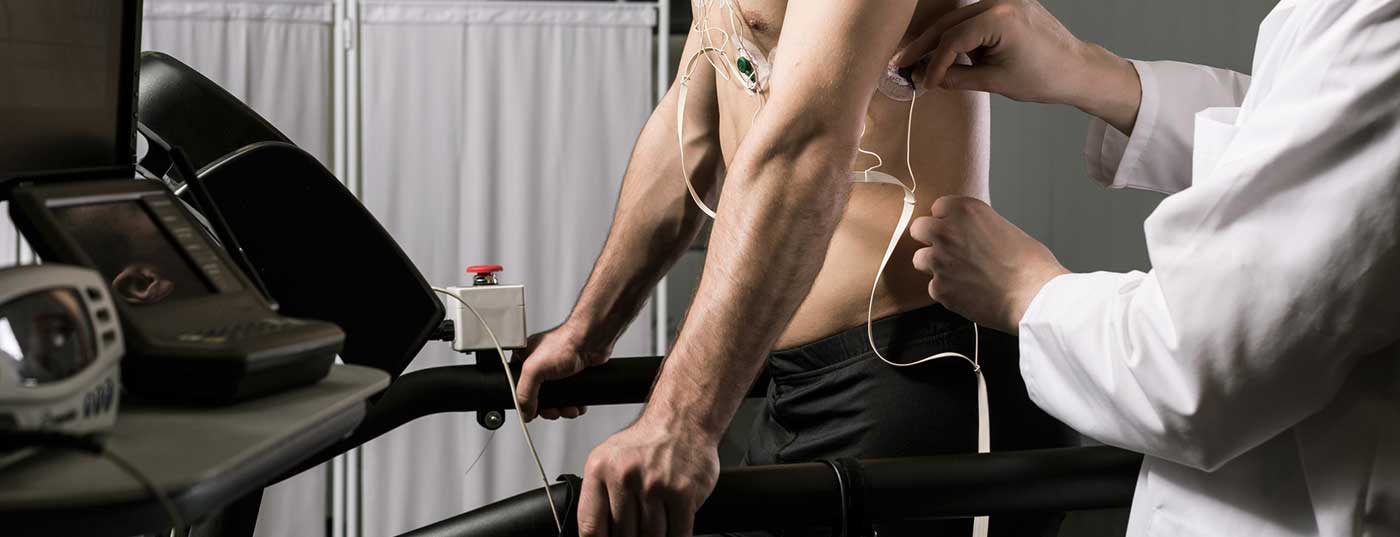
Contrairement aux athlètes de haut niveau, il n’existe pas de recommandations générales concernant la stratification du risque d’événements cardiovasculaires pour les athlètes amateurs. Un algorithme proposé par la Société européenne de réadaptation cardiaque se base sur le niveau de forme physique préexistant ainsi que sur l’intensité de l’activité sportive visée. Une enquête générale sur le profil de risque cardiovasculaire (par exemple à l’aide de l’outil SCORE de l’ESC) semble utile. Pour les patients à risque, un ECG d’effort est recommandé. Lorsque l’effort des patients est souvent impossible à atteindre, l’imagerie cardiaque serait l’étape suivante. L’IRM cardiaque permet ici une évaluation non irradiante de la morphologie, de la fonction et de la perfusion. Pour exclure ou suspecter une anomalie coronaire, l’ACTC est considérée comme la méthode de référence. Elle permet également d’évaluer la morphologie des artères coronaires en termes de présence de plaques.
Plusieurs études ont démontré l’effet positif de l’entraînement physique régulier sur la réduction de la mortalité globale, en particulier la réduction du risque cardiovasculaire par la modification des facteurs de risque “classiques” tels que l’obésité, l’hypertension artérielle, l’hyperlipidémie et les troubles de la tolérance au glucose [1–5].
Le bénéfice définitif d’un entraînement déjà modéré (20-30 min 3×/semaine) doit être comparé au risque potentiel d’événements cardiovasculaires, y compris la variante maximale de la mort subite d’origine cardiaque, dans le cadre de l’effort sportif. Les causes varient en fonction de l’âge, les causes héréditaires et les cas de myocardite souvent non diagnostiqués étant dominants chez les jeunes et de plus en plus remplacés par les maladies coronariennes à partir de 30-35 ans (tableau 1) [6].

Les données de registres nationaux allemands [7] et suisses [8] permettent même de conclure que la maladie coronarienne ou la rupture immédiate de plaque coronaire est déjà beaucoup plus fréquente chez les athlètes d’âge jeune qu’on ne le pensait auparavant. Pour les jeunes sportifs de haut niveau, des programmes de dépistage [9–13] existent déjà dans plusieurs pays afin de détecter précocement les pathologies cardiaques (notamment les anomalies coronariennes congénitales, les cardiomyopathies et les maladies du canal ionique). Contrairement aux patients souffrant d’une maladie cardiaque manifeste [14,15], il n’existe guère de recommandations fondées sur des preuves concernant l’évaluation des risques et des bénéfices chez les sportifs amateurs sans antécédents cardiaques. La rupture de plaque aiguë étant la cause la plus fréquente de mort cardiaque subite chez les patients âgés de 30 à 35 ans, il est important d’exclure une coronaropathie subclinique avant de commencer un entraînement physique intensif. Une stratification précoce du risque est recommandée, en particulier chez les patients à haut risque (antécédents familiaux positifs, c’est-à-dire infarctus du myocarde ou mort cardiaque subite chez des proches du premier degré avant l’âge de 50 ans, diabète sucré et/ou hypercholestérolémie marquée) [16].
Un algorithme proposé par la Société européenne de prévention et de réadaptation cardiovasculaires [17] pour évaluer le risque d’entraînement individuel avant le début d’une activité sportive régulière chez les personnes d’âge moyen (définies ici à partir de 35 ans) s’oriente sur le niveau de forme physique existant ainsi que sur l’intensité visée du sport de loisir afin de déterminer les mesures diagnostiques indiquées dans chaque cas. L’activité physique est mesurée par la quantification des équivalents métaboliques (MET), 1 MET reflétant la dépense métabolique d’une personne moyenne et pouvant être exprimée par 1 kcal/kg/h. L’activité physique est mesurée par la quantification des équivalents métaboliques (MET).
Pour les personnes ayant un faible niveau d’activité préexistant (<2 heures MET/semaine, ce qui correspond à max. ), il est recommandé de consulter un médecin avant de commencer une activité sportive modérée (à partir d’un niveau MET de 3, ce qui inclut presque toutes les formes de sport de loisir comme la marche nordique ou le vélo). Il est recommandé de procéder à un examen physique et à un ECG de repos, ainsi qu’à un examen détaillé des antécédents médicaux, en accordant une attention particulière à la détermination du profil de risque cardiovasculaire (à l’aide du calculateur de risque SCORE de l’ESC [18]). En cas de résultats d’examens pathologiques (constellation à haut risque selon SCORE, anomalies à l’ECG de repos ou à l’examen physique ou symptômes cardiaques décrits de manière subjective), il est recommandé de procéder à un examen plus approfondi, comme c’est généralement le cas dans la pratique clinique quotidienne. Dans ce cas, la recommandation prévoit, dans le cadre d’une évaluation médico-sportive, un ECG d’effort qui doit être réalisé jusqu’à l’effort maximal (figure 1).

Dans le cas d’un meilleur niveau de forme physique initial, la possibilité d’une “auto-évaluation” est évoquée pour les personnes visant un effort sportif modéré (3-6 MET). Dans ce cas, il est possible de déterminer la présence de facteurs de risque cardiaque ou de symptômes d’alerte correspondants, par exemple à l’aide de questionnaires standardisés. Ce n’est que si le résultat du test est anormal qu’une consultation médicale serait indiquée pour ces personnes.
Avant de commencer un entraînement physique intensif (>6 METs/h, par exemple un entraînement régulier à la course à pied ou la participation à des événements sportifs tels que des triathlons, etc.), il est toujours recommandé d’effectuer un bilan médical de base. Là encore, en cas de résultats d’examens médicaux anormaux, il convient de réaliser un ECG d’effort jusqu’à l’épuisement (Fig. 2).

Cependant, un problème bien connu dans la pratique clinique et démontré par de nombreuses études [19,20] est la valeur souvent très limitée de l’ECG d’effort. Le taux de faux positifs et de faux négatifs est relativement élevé, en particulier chez les patients asymptomatiques, et l’examen peut être considéré comme nettement moins sensible et spécifique chez les femmes.
L’ECG d’effort mis en œuvre dans le cadre des programmes de dépistage développés pour les sportifs de haut niveau peut donc convenir aux personnes ayant une certaine “forme physique de base” préexistante, afin de pouvoir clarifier de manière fiable, en cas de doute, des symptômes ou des modifications ECG potentiellement cardiaques peu clairs. Cependant, la composition démographique du groupe de sportifs amateurs volontaires que l’on rencontre en pratique clinique correspond peut-être davantage à celle des patients représentés, par exemple, dans les directives actuelles de l’ESC pour l’évaluation d’une éventuelle maladie coronarienne [21]. Dans ce cas, compte tenu de la valeur informative souvent réduite de la modalité de diagnostic, il est fait référence aux alternatives existantes en termes d’imagerie cardiaque avec, le cas échéant, une charge pharmacologique. Dans la vie quotidienne, il est donc possible de soumettre les patients dont l’ECG d’effort n’est pas réalisable ou non significatif, ou dont les résultats sont anormaux, à un autre diagnostic non invasif afin de s’assurer qu’ils sont aptes à pratiquer une activité sportive.
Échocardiographie transthoracique (ETT)
En tant que modalité d’imagerie peu coûteuse et facilement disponible, l’échocardiographie transthoracique occupe une place importante dans le diagnostic cardiologique de base, car elle permet de détecter rapidement la fonction globale de pompage, les troubles de la cinétique, les dimensions cardiaques et le statut des valves. Chez les patients plus jeunes, la détection précoce d’une cardiomyopathie hypertrophique (CMH) est le domaine de prédilection de l’ETT. Il convient toutefois de souligner le problème de la différenciation entre une hypertrophie “physiologique”, c’est-à-dire induite par une pratique sportive régulière en soi, et un épaississement pathologique du myocarde [22]. Le diagnostic d’autres cardiomyopathies (ARVC, CMP sans compression) peut également être difficile à distinguer du “cœur d’athlète” [23,24], de sorte qu’une imagerie alternative connectée (notamment le CMR) peut être nécessaire [6]. Les modifications qui peuvent apparaître dans le cadre de cette maladie, telles qu’un épanchement péricardique, des troubles de la cinétique régionale ou une réduction de la fonction de pompage, doivent être considérées comme non spécifiques. De plus, chez les patients très bien entraînés, ces derniers résultats peuvent également exister en tant que variante normale et, en cas de doute, être difficiles à différencier d’une cardiomyopathie dilatée sans imagerie supplémentaire [25]. Les techniques échocardiographiques récentes, telles que l’analyse du strain ou l’écho 3D, pourraient être utiles pour le diagnostic de la myocardite, mais leur valeur clinique reste actuellement discutable dans ce domaine et n’a été évaluée jusqu’à présent que dans le cadre de descriptions de cas [26,27].
Pour l’évaluation de l’appareil valvulaire, l’ETT reste un outil indispensable et permet de détecter rapidement les viatiques à tout âge. Dans le cas d’une coronaropathie importante, la présence de troubles de la mobilité de la paroi et leur localisation peuvent indiquer un problème de perfusion existant ou des événements coronariens plus anciens. En outre, une quantification rapide de la fonction de pompage est un élément essentiel du diagnostic cardiaque de routine et permet une stratification initiale du risque de mort subite d’origine cardiaque [28].
Angiographie coronarienne par scanner (CCTA)
Grâce à l’évolution technique de l’ACTC au cours de la dernière décennie, la dernière génération de scanners (au moins) de 64 lignes permet aujourd’hui de réaliser des scanners coronariens haute résolution avec une dose de rayonnement très faible (généralement inférieure à 5mSv, dans la plupart des cas inférieure à 2mSv) et une sensibilité élevée, ainsi qu’une excellente valeur prédictive négative pour la détection et l’exclusion d’une maladie coronarienne sténosante. [29,30,31]. Dans le cas d’une simple détermination de la charge calcique coronaire, il est possible de réduire encore l’exposition aux radiations et même de renoncer à l’administration de produit de contraste, ce qui permet par exemple, selon les directives actuelles du NICE [32] pour clarifier les douleurs thoraciques chez les patients ayant une faible probabilité pré-test de maladie coronarienne (10-29%), un scoring calcique initial suivi d’une CCTA en cas de charge calcique élevée est même recommandé en première ligne de diagnostic (au lieu d’un ECG d’effort). Cependant, le facteur limitant est la définition d’une charge calcique “élevée”, en dessous de laquelle seuls les patients à faible risque absolu peuvent descendre.
Malgré la grande utilité de l’ACTC en tant qu'”examen d’exclusion” d’une coronaropathie pertinente, les directives actuelles des sociétés savantes concernées ne recommandent l’ACTC que pour les patients présentant un risque cardiovasculaire intermédiaire. [21]En effet, le rapport bénéfice/risque n’est pas considéré comme suffisamment équilibré compte tenu de la dose de rayonnement et de l’exposition au produit de contraste (même si elles sont faibles).
En outre, le risque de rupture de plaque potentiellement létale pose le dilemme diagnostique de l’identification et de la représentation de la “plaque vulnérable”, car il est bien connu que même des sténoses coronaires de faible à moyenne importance peuvent être à l’origine d’une mort subite d’origine cardiaque en cas de rupture de plaque aiguë. Bien que l’ACTC soit limitée par sa résolution spatiale par rapport aux méthodes d’examen invasives telles que l’échographie intravasculaire ou la tomographie par cohérence optique en ce qui concerne la caractérisation plus précise de la structure des plaques éventuellement présentes, elle peut fournir des informations précieuses pour différencier les lésions très riches en lipides des lésions plutôt fibro-calcifiées et contribuer ainsi à la stratification du risque. [33,34].
Outre la visualisation des plaques d’athérosclérose et des sténoses, l’ACTC permet également de diagnostiquer les anomalies coronariennes, qui doivent être considérées comme une cause possible de mort subite cardiaque pendant l’exercice, en particulier chez les très jeunes athlètes. L’ACTC est considérée comme le standard de référence pour le diagnostic des anomalies coronariennes en raison de sa capacité à visualiser simultanément non seulement le vaisseau concerné, mais aussi les structures anatomiques environnantes (Fig. 3).

Imagerie par résonance magnétique (IRM) cardiaque
Les examens RM du cœur offrent la possibilité d’un diagnostic intégratif de la morphologie et de la fonction cardiaques, permettant de détecter une grande variété de pathologies avec une grande précision diagnostique. Pour la détermination des dimensions cardiaques, des volumes et de la fonction ventriculaire droite ou gauche, l’imagerie CMR est déjà l’étalon-or et convainc par son haut degré de reproductibilité et sa faible variabilité inter-observateurs par rapport à l’échocardiographie [35]. Pour les jeunes patients en particulier, cette modalité de diagnostic peu contraignante, car non irradiante, est devenue un outil indispensable pour l’examen des cardiomyopathies héréditaires (telles que la dysplasie arythmogène du ventricule droit (ARVD) ou la CMH (Fig. 4) , cause possible de mort subite d’origine cardiaque. L’administration d’un produit de contraste permet de réaliser des images de rehaussement tardif du gadolinium (LGE), ce qui permet une caractérisation différenciée des différentes anomalies structurelles myocardiques observées dans les cardiomyopathies, mais aussi dans les pathologies inflammatoires, sans oublier les pathologies ischémiques.

Concernant ce dernier point, la réalisation d’une étude de perfusion CMR en utilisant l’adénosine ou la dobutamine comme stresseur pharmacologique permet une détection fiable et non invasive des ischémies myocardiques pertinentes avec une sensibilité et une spécificité élevées [36–39].
En outre, la CMR permet également de diagnostiquer des [40] coronaires ou d’autres anomalies vasculaires afin de compléter les résultats morphologiques.
L’imagerie RM cardiaque permet donc, mieux que tout autre outil de diagnostic non invasif, d’explorer de manière exhaustive les éventuelles pathologies cardiaques qui, si elles ne sont pas détectées, peuvent représenter un risque pertinent dans le cadre de la pratique sportive, tant chez les jeunes sportifs sans profil de risque cardiaque (cardiomyopathies, anomalies coronariennes) que chez les athlètes amateurs d’âge moyen ou plus, présentant des facteurs de mode de vie appropriés et un risque croissant de maladie coronarienne pertinente.
Résumé
Contrairement aux recommandations existantes pour l’évaluation médico-sportive des sportifs de haut niveau, il n’existe guère de directives uniformes pour le diagnostic cardiaque de base des sportifs amateurs, compte tenu des données limitées disponibles. Pour la pratique clinique, il est recommandé de s’orienter sur le niveau de forme physique préexistant des patients, sur l’intensité de l’activité sportive visée ainsi que sur une enquête sur le profil de risque cardiaque, qui peut éventuellement être effectuée en “auto-évaluation”. Un examen avec ECG de repos et éventuellement même d’effort doit être réservé aux patients à risque ou aux personnes souhaitant effectuer un effort physique intense. En raison de la valeur informative souvent réduite de l’ECG d’effort, une modalité d’imagerie non invasive devrait être choisie en première intention dans les cas douteux. Les ruptures de plaque étant la cause la plus fréquente de SCD associée au sport chez les >30 à 35 ans, une ATCC est recommandée pour évaluer la morphologie des coronaires, en particulier chez les patients à haut risque présentant un profil de risque cardiovasculaire marqué. En alternative, la CMR apparaît globalement comme une méthode de choix pour un diagnostic cardiaque complet, au-delà du spectre de la maladie coronarienne, en raison de l’absence d’exposition aux radiations et des possibilités de diagnostic étendues pour une multitude de questions dans les groupes d’âge les plus divers.
Littérature :
- Paffenbarger Jr. RS, et al : The association of changes in physical-activity level and other lifestyle characteristics with mortality among men. The New England Journal of Medicine 1993 ; 328 : 538-545.
- Blair SN, et al : Influences of cardiorespiratory fitness and other precursors on cardiovascular disease and all-cause mortality in men and women. JAMA 1996 ; 276 : 205-210.
- Talbot LA, et al : Changes in leisure time physical activity and risk of all-cause mortality in men and women : The baltimore longitudinal study of aging. Prev Med 2007 ; 45 : 169-176.
- Sofi F, et al : Physical activity during leisure time and primary prevention of coronary heart disease : An updated meta-analysis of cohort studies. Eur J Cardiovasc Prev Rehabil 2008 ; 15 : 247-257.
- Nocon M, et al : Association of physical activity with all-cause and cardiovascular mortality : A systematic review and meta-analysis. Eur J Cardiovasc Prev Rehabil 2008 ; 15 : 239-246.
- La Gerche A, et al : Cardiac imaging and stress testing asymptomatic athletes to identify those at risk of sudden cardiac death. JACC Cardiovasc Imaging 2013 ; 6 : 993-1007.
- Bohm P, Scharhag J, Meyer T : Données d’un registre national sur les décès cardiaques soudains liés au sport en Allemagne. Eur J Prev Cardiol 2016 ; 23 : 649-656.
- Grani C, et al : Sports-related sudden cardiac death in Switzerland classified by static and dynamic components of exercise. Eur J Prev Cardiol 2016 ; 23 : 1228-1236.
- Maron BJ, et al : Cardiovascular preparticipation screening of competitive athletes. A statement for health professionals from the sudden death committee (clinical cardiology) and congenital cardiac defects committee (cardiovascular disease in the young), American Heart Association. Circulation 1996 ; 94 : 850-856.
- Maron BJ, et al : Recommendations and considerations related to preparticipation screening for cardiovascular anormalities in competitive athletes : 2007 update : A scientific statement from the American Heart Association council on nutrition, physical activity, and metabolism : Endorsed by the American College of Cardiology foundation. Circulation 2007 ; 115 : 1643-1655.
- Pelliccia A, et al. : Bethesda conference no. 36 and the European Society of Cardiology consensus recommendations revisited. A comparison of U.S. and European criteria for eligibility and disqualification of competitive athletes with cardiovascular anormalities. Journal of the American College of Cardiology 2008 ; 52 : 1990-1996.
- Corrado D, et al : Dépistage cardiovasculaire pré-participation des jeunes athlètes de compétition pour la prévention de la mort subite : proposition d’un protocole européen commun. Déclaration de consensus du groupe d’étude de cardiologie du sport du groupe de travail sur la réadaptation cardiaque et la physiologie de l’exercice et du groupe de travail sur les maladies myocardiques et péricardiques de la Société européenne de cardiologie. European Heart Journal 2005 ; 26 : 516-524.
- Corrado D, et al : Tendances des décès cardiovasculaires soudains chez les jeunes athlètes de compétition après la mise en œuvre d’un programme de dépistage de la préparation. JAMA 2006 ; 296 : 1593-1601.
- Börjesson M, et al : Esc study group of sports cardiology : Recommendations for participation in leisure-time physical activity and competitive sports for patients with ischaemic heart disease. Eur J Cardiovasc Prev Rehabil 2006 ; 13 : 137-149.
- Heidbüchel H, et al. : Recommandations pour la participation à des activités physiques de loisir et à des sports de compétition de patients souffrant d’arythmies et de conditions potentiellement arythmogènes. Partie ii : Arythmies ventriculaires, channelopathies et défibrillateurs implantables. Eur J Cardiovasc Prev Rehabil 2006 ; 13 : 676-686.
- Chugh SS, et al : Sudden cardiac death in the older athlete. Journal of the American College of Cardiology 2015 ; 65 : 493-502.
- Börjesson M, et al : Évaluation cardiovasculaire des individus d’âge moyen/seniors engagés dans des activités sportives de loisir : position des sections de physiologie de l’exercice et de cardiologie sportive de l’Association européenne de prévention et de réadaptation cardiovasculaires. Eur J Cardiovasc Prev Rehabil 2011 ; 18 : 446-458.
- Piepoli MF, et al. : 2016 European guidelines on cardiovascular disease prevention in clinical practice : The sixth joint task force of the European Society of Cardiology and other societies on cardiovascular disease prevention in clinical practice (constituted by representatives of 10 societies and by invited experts) developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). European Heart Journal 2016 ; 37 : 2315-2381.
- Gianrossi R, et al : Exercise-induced ST depression in the diagnosis of coronary artery disease. Une méta-analyse. Circulation 1989 ; 80 : 87-98.
- Josephson RA, et al : Can serial exercise testing improve the prediction of coronary events in asymptomatic individuals ? Circulation 1990 ; 81 : 20-24.
- Montalescot G, et al. : 2013 esc guidelines on the management of stable coronary artery disease : The task force on the management of stable coronary artery disease of the European society of cardiology. European Heart Journal 2013 ; 34 : 2949-3003.
- Lauschke J, Maisch B : Cœur d’athlète ou cardiomyopathie hypertrophique ? Clin Res Cardiol 2009 ; 98 : 80-88.
- La Gerche A, et al : Exercise-induced right ventricular dysfunction and structural remodelling in endurance athletes. European Heart Journal 2012 ; 33 : 998-1006.
- Caselli S, et al : Trabéculations ventriculaires gauches proéminentes chez les athlètes de compétition : une proposition de stratification et de gestion du risque. International Journal of Cardiology 2016 ; 223 : 590-595.
- Abergel E, et al. : Adaptations ventriculaires gauches en série chez les cyclistes professionnels de classe mondiale : implications pour le dépistage et le suivi des maladies. Journal de l’American College of Cardiology. 2004 ; 44 : 144-149.
- Jeserich M, et al : Non-invasive imaging in the diagnosis of acute viral myocarditis. Clin Res Cardiol 2009 ; 98 : 753-763.
- Afonso L, et al : Acute myocarditis : Can novel echocardiographic techniques assist with diagnosis ? Eur J Echocardiogr 2010 ; 11 : E5.
- Konety SH, et al : Echocardiographic predictors of sudden cardiac death : The atherosclerosis risk in communities study and cardiovascular health study. Circ Cardiovasc Imaging 2016 ; 9(8). doi : 10.1161/CIRCIMAGING.115.004431.
- Min JK, et al : Diagnostic non invasif et évaluation pronostique des individus avec une maladie coronarienne suspectée : perspective de l’angiographie tomographique coronaire. Circ Cardiovasc Imaging 2008 ; 1 : 270-281 ; discussion 281.
- Hamon M, et al : Performance diagnostique de la tomodensitométrie hélicoïdale multislice des artères coronaires par rapport à l’angiographie coronaire invasive conventionnelle : une méta-analyse. Journal of the American College of Cardiology 2006 ; 48 : 1896-1910.
- Gordic S, et al : Angiographie coronaire à haute vitesse avec scanner à double source de troisième génération : limites de la fréquence cardiaque. Int J Cardiovasc Imaging 2014 ; 30 : 1173-1179.
- Chest pain of recent onset : Assessment and diagnosis of recent onset chest pain or discomfort of suspected cardiac origin. Londres ; 2010.
- Saremi F, et al : Caractérisation des plaques coronaires à l’aide du ct. AJR Am J Roentgenol 2015 ; 204 : W249-260.
- Arbab-Zadeh A, et al : Le mythe de la “plaque vulnérable” : Transition d’une focalisation sur les lésions individuelles à un fardeau de maladie athérosclérotique pour l’évaluation du risque de maladie coronarienne. Journal of the American College of Cardiology 2015 ; 65 : 846-855.
- Hundley WG, et al : Accf/acr/aha/nasci/scmr 2010 expert consensus document on cardiovascular magnetic resonance : A report of the American College of Cardiology foundation task force on expert consensus documents. Circulation 2010 ; 121 : 2462-2508.
- Gotschy A, et al : Résonance magnétique cardiovasculaire pour l’évaluation de la maladie coronarienne. International Journal of Cardiology 2015 ; 193 : 84-92.
- Manka R, et al. : Comparaison tête-bêche de l’imagerie de perfusion de mr au premier passage pendant un stress à l’adénosine et à la dobutamine/atropine à haute dose. Int J Cardiovasc Imaging 2011 ; 27 : 995-1002.
- Jahnke C, et al : Valeur pronostique des tests de stress par résonance magnétique cardiaque : perfusion de stress à l’adénosine et imagerie des mouvements de paroi de stress à la dobutamine. Circulation 2007 ; 115 : 1769-1776.
- Paetsch I, et al. : Comparaison de la résonance magnétique de stress de la dobutamine, de la résonance magnétique de stress de l’adénosine, et de la perfusion par résonance magnétique de stress de l’adénosine. Circulation 2004 ; 110 : 835-842.
- Prakken NH, et al : Dépistage des anomalies de l’artère coronaire proximale par angiographie coronaire en 3 dimensions. Int J Cardiovasc Imaging 2010 ; 26 : 701-710.
Littérature complémentaire :
- Börjesson M, et al : Évaluation cardiovasculaire des individus d’âge moyen/seniors engagés dans des activités sportives de loisir : position des sections de physiologie de l’exercice et de cardiologie sportive de l’Association européenne de prévention et de réadaptation cardiovasculaires. Eur J Cardiovasc Prev Rehabil 2011 ; 18 : 446-458.
- Nocon M, et al : Association of physical activity with all-cause and cardiovascular mortality : A systematic review and meta-analysis. Eur J Cardiovasc Prev Rehabil 2008 ; 15 : 239-246.
- Piepoli MF, et al. : 2016 European guidelines on cardiovascular disease prevention in clinical practice : The sixth joint task force of the European society of cardiology and other societies on cardiovascular disease prevention in clinical practice (constituted by representatives of 10 societies and by invited experts) developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). European Heart Journal 2016 ; 37 : 2315-2381.
- Montalescot G, et al. : 2013 esc guidelines on the management of stable coronary artery disease : The task force on the management of stable coronary artery disease of the European Society of Cardiology. European Heart Journal 2013 ; 34 : 2949-3003.
- Gotschy A, et al : Résonance magnétique cardiovasculaire pour l’évaluation de la maladie coronarienne. International Journal of Cardiology 2015 ; 193 : 84-92.
- Min JK, Shaw LJ : Diagnostic non invasif et évaluation du pronostic des individus suspectés d’avoir une maladie coronarienne : perspective de l’angiographie tomographique coronaire. Circ Cardiovasc Imaging 2008 ; 1 : 270-281 ; discussion 281.
- Corrado D, et al : Dépistage cardiovasculaire pré-participation des jeunes athlètes de compétition pour la prévention de la mort subite : proposition d’un protocole européen commun. Déclaration de consensus du groupe d’étude de cardiologie du sport du groupe de travail sur la réadaptation cardiaque et la physiologie de l’exercice et du groupe de travail sur les maladies myocardiques et péricardiques de la Société européenne de cardiologie. European Heart Journal 2005 ; 26 : 516-524.
- Börjesson M, et al : Esc study group of sports cardiology : Recommendations for participation in leisure-time physical activity and competitive sports for patients with ischaemic heart disease. Eur J Cardiovasc Prev Rehabil 2006 ; 13 : 137-149.
- Chugh SS, et al : Sudden cardiac death in the older athlete. Journal of the American College of Cardiology 2015 ; 65 : 493-502.
- Grani C, et al : Sports-related sudden cardiac death in Switzerland classified by static and dynamic components of exercise. Eur J Prev Cardiol 2016 ; 23 : 1228-1236.
CARDIOVASC 2016 ; 15(6) : 25-32