La polyarthrose de la main peut être considérée à juste titre comme une maladie répandue. Environ la moitié de la population âgée de 50 ans et plus présente des modifications arthrosiques au niveau des articulations des doigts. Chez certains patients, les premières excroissances osseuses au niveau des articulations terminales apparaissent à un âge inférieur à 30 ans. Aucun lien entre l’activité physique et le développement d’une polyarthrose des doigts n’a été démontré à ce jour.
La polyarthrose de la main peut être considérée à juste titre comme une maladie répandue. Environ la moitié de la population âgée de 50 ans et plus présente des modifications arthrosiques au niveau des articulations des doigts. Chez certains patients, les premières excroissances osseuses au niveau des articulations terminales apparaissent à un âge inférieur à 30 ans. Aucun lien entre l’activité physique et le développement d’une polyarthrose des doigts n’a été démontré à ce jour.
En revanche, l’obésité semble être un facteur prédisposant au développement d’une polyarthrose digitale [1]. On attribue ce phénomène à la modification de la métabolique. L’arthrose des articulations des doigts peut également survenir à la suite d’un traumatisme ou d’une maladie rhumatismale inflammatoire. En outre, outre l’arthrose des doigts, l’arthrose des hanches, des genoux et des chevilles est plus fréquente, ce qui – outre l’accumulation familiale – indique une prédisposition génétique. Alors que la consommation de nicotine est associée à une incidence plus faible de polyarthrose digitale d’une part, la proportion de patients qui développent des symptômes en présence d’une polyarthrose digitale est plus élevée chez les fumeurs que chez les non-fumeurs [2].
Modèles d’infestation
L’atteinte typique de la polyarthrose de la main (figure 1) concerne les articulations terminales des doigts (arthrose de Heberden), les articulations médianes des doigts longs (arthrose de Bouchard) et l’articulation sterno-phalangienne du pouce (rhizarthrose). En outre, l’arthrose est fréquente dans l’articulation entre le scaphoïde, le trapèze et le trapèze, appelée articulation STT. Il convient d’en tenir compte, notamment lors du choix du traitement chirurgical de la rhizarthrose. Par rapport à l’arthrose post-traumatique, qui survient dans l’articulation préalablement endommagée par une fracture ou une luxation, la polyarthrose digitale touche généralement les deux mains. Ce schéma d’atteinte suggère que la polyarthrose pourrait être une maladie systémique, à l’instar des maladies rhumatismales inflammatoires. Le schéma d’atteinte de l’arthrite psoriasique est très similaire au schéma d’atteinte de la polyarthrose. Là encore, ce sont principalement les articulations des extrémités et du milieu des doigts qui sont touchées. Les articulations de base sont souvent exemptes d’altération depuis longtemps. Une caractéristique typique de l’arthrite psoriasique est que les tissus mous des doigts, et en particulier les gaines tendineuses, sont également enflammés, ce qui entraîne une augmentation significative de la circonférence du doigt.
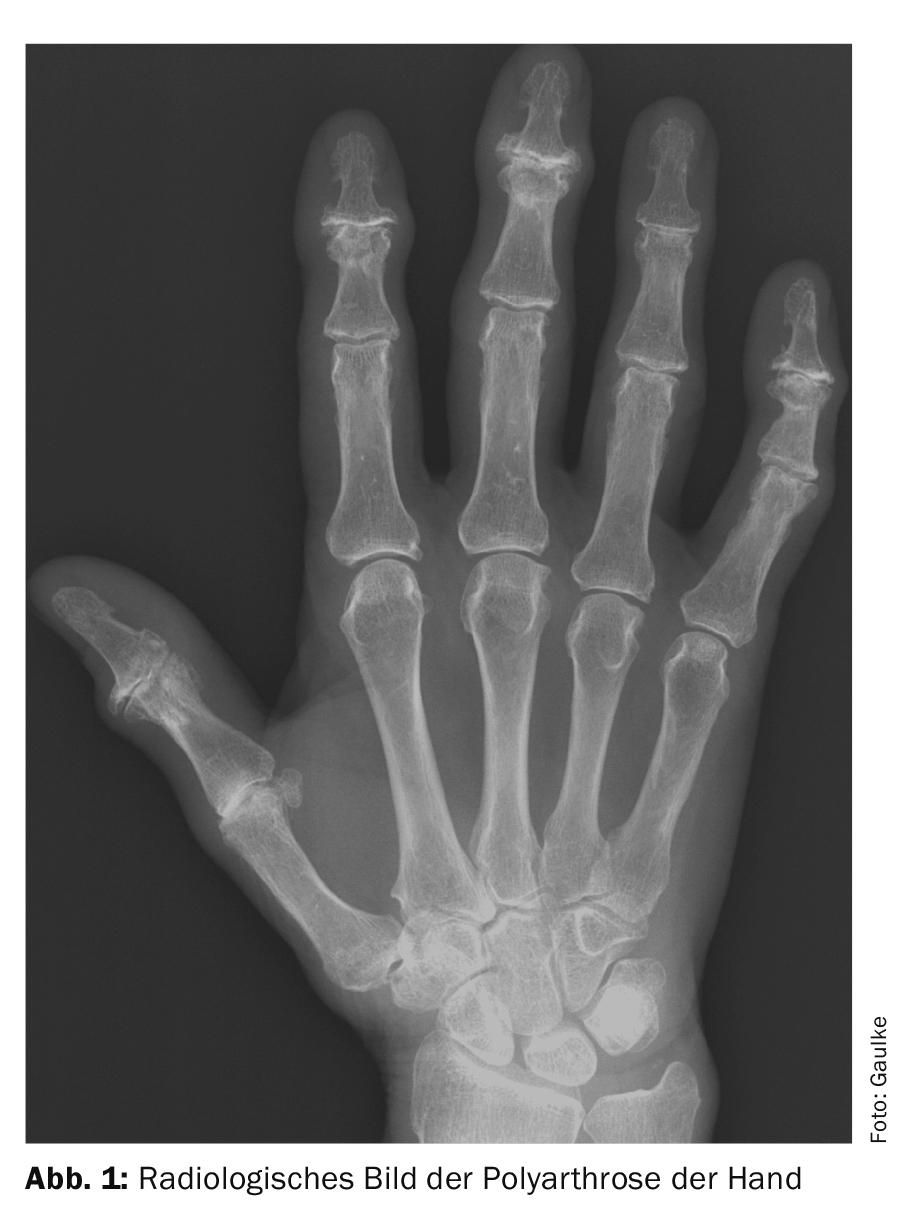
Malheureusement, il n’est pas toujours facile de faire la différence entre l’arthrite psoriasique et la polyarthrite digitale, car l’arthrite psoriasique peut survenir même en l’absence d’atteinte cutanée. Contrairement au schéma d’atteinte très similaire des deux maladies précédentes, le schéma d’atteinte de la polyarthrite rhumatoïde, qui est la maladie rhumatismale inflammatoire la plus fréquente, est très différent. Dans ce cas, ce sont généralement les articulations de la base et du milieu des doigts qui sont d’abord touchées, les articulations des extrémités des doigts restant souvent libres pendant longtemps. L’atteinte des deux mains est souvent symétrique, contrairement au schéma d’atteinte asymétrique de l’arthrite psoriasique et de la polyarthrose. Une autre indication importante pour le diagnostic différentiel de ces maladies est ce que l’on appelle la raideur matinale, qui dure souvent plus d’une demi-heure et persiste pendant des semaines dans les maladies rhumatismales inflammatoires non traitées, alors que la douleur de démarrage dans la polyarthrose ne dure que quelques minutes.

Les deux maladies ne se distinguent pas vraiment par l’apparition de douleurs à l’effort. Comme la polyarthrose peut également entraîner une activation de l’arthrose de certaines articulations avec un gonflement et une rougeur ainsi qu’une douleur plus forte, ces symptômes ne permettent pas de faire la distinction avec les maladies rhumatismales inflammatoires. La thérapie physique ainsi que l’administration d’antirhumatismaux non stéroïdiens permettent généralement de calmer l’activation et de ramener l’arthrose à son état antérieur à l’activation. Les mesures chirurgicales sont contre-indiquées à ce stade, en raison du bon pronostic des traitements conservateurs. Le diagnostic différentiel entre les maladies rhumatismales inflammatoires et les processus dégénératifs est important dans la mesure où le début précoce du traitement après les premiers symptômes est décisif pour le taux de rémission des maladies systémiques inflammatoires. Plus le traitement intervient tôt, plus les chances de guérison des maladies rhumatismales inflammatoires sont grandes. C’est pourquoi le traitement doit être mis en place dans les trois premiers mois suivant l’apparition des premiers symptômes. Comme il est possible qu’une arthrite rhumatoïde à début tardif (late onset rheumatoid arthritis = LORA) se greffe sur une polyarthrose existante, il est dans ce cas cliniquement difficile de faire la distinction entre une arthrose activée et une LORA. Dans ce cas, il est recommandé de consulter un rhumatologue à court terme si l’inflammation ne régresse pas en une semaine sous traitement anti-inflammatoire et si la régression ne persiste pas après l’arrêt des médicaments. Certaines études ont déjà montré que les patients atteints de polyarthrose érosive des doigts peuvent réagir positivement à un traitement par MTX ou par biothérapie. Cela montre à quel point les transitions entre les deux maladies sont fluides.
Traitement conservateur de la polyarthrose
Le traitement le plus important de la polyarthrose est l’auto-thérapie du patient avec des mouvements pluriquotidiens de l’articulation des doigts dans toute son étendue afin de la préserver. En raison de la progression de l’arthrose, les mouvements deviennent assez rapidement limités, ce qui est difficilement réversible par la kinésithérapie. Outre ces exercices physiques, l’application de chaleur est très bénéfique. Le pétrissage à la paraffine, que les patients peuvent effectuer eux-mêmes, permet d’une part d’influencer positivement la douleur et la raideur, et d’autre part d’améliorer la force. Il est important ici de l’utiliser quotidiennement pour lutter contre l’arthrose progressive et la limitation des mouvements. En cas d’arthrose activée avec une articulation rouge, surchauffée et douloureuse, l’application de chaleur est contre-indiquée, car elle entraîne une augmentation de la douleur. Dans ce cas, l’application de froid est souvent très efficace et permet d’économiser des analgésiques. En parallèle, en l’absence de contre-indications, les anti-inflammatoires non stéroïdiens (AINS) permettent de réduire rapidement l’irritation inflammatoire et de traiter ainsi la douleur aiguë de manière très efficace.
Si l’instabilité empêche la préhension, on peut d’abord tenter une thérapie avec une orthèse. Au niveau de l’articulation sterno-phalangienne du pouce, seule l’orthèse de l’anneau du pouce, qui réduit la subluxation dans l’articulation sterno-phalangienne du pouce et apporte ainsi une stabilité, est tolérable par le patient. Les orthèses plus grandes, qui entourent le pouce et empiètent sur le poignet, entraînent souvent une limitation fonctionnelle de la main et ne sont donc pas tolérées par le patient. Des orthèses peuvent également être mises en place au niveau des articulations des doigts. Pour les articulations centrales, où la mobilité est essentielle pour la fermeture des doigts, les orthèses ne sont généralement tolérées que lorsque la mobilité est déjà nettement réduite par l’arthrose. En revanche, lorsque la mobilité de l’articulation centrale est encore bonne, les orthèses sont perçues comme gênantes et ne sont donc souvent pas portées. La plus grande compliance pour les orthèses se situe au niveau de l’articulation métacarpo-phalangienne de l’index, qui est soumise à des forces de flexion et de rotation très élevées de la part du pouce lors de la prise de la pointe et de la clé. Aux extrémités des doigts, les orthèses sont mieux tolérées tant que le bout du doigt reste libre, car le sens du toucher est d’une grande importance pour la perception de l’environnement.
Thérapie chirurgicale
L’arthrose de la selle du pouce (rhizarthrose) peut être traitée au début par une ténodèse, qui consiste à passer un tendon ou une cordelette PDS à travers un canal de forage dans le premier et le deuxième métacarpien. La ténia est une technique qui consiste à tirer un fil dans le métacarpe. Cela entraîne une réduction et une stabilisation dans l’articulation selle-pouce. L’objectif de l’opération est d’induire une forte cicatrice entre les bases des os I et II. L’objectif est de remplacer le ligament intermétatarsien élongé. Au cours de l’évolution, il y a un risque que la suspension perde de sa résistance et qu’une récidive se produise. Néanmoins, dans la mesure du possible, il convient d’effectuer une procédure de préservation de l’articulation, car la conservation du trapèze permet d’obtenir la meilleure stabilité axiale pour le pouce. Les procédures de résection sont envisagées dans les cas d’arthrose avancée où l’augmentation de la pression articulaire entraînerait une augmentation des douleurs après stabilisation de l’articulation. Toutes ces procédures de résection ont en commun l’ablation de la moitié ou de la totalité du trapèze. Cela permet d’éliminer le contact douloureux entre les surfaces articulaires arthrosiques au niveau du trapèze et de la base du premier métacarpien et de traiter ainsi la douleur. Pour stabiliser la base du premier métacarpien, différentes formes de suspensions de la base du premier métacarpien, avec ou sans interposition, ainsi que la suture capsulaire seule, ont été décrites dans la littérature. Il n’a pas encore été clairement démontré que l’une de ces méthodes était supérieure aux autres [3]. Le problème de ces études est que le nombre de cas est souvent très faible et qu’elles ne couvrent qu’une courte période après l’opération.
Le problème fondamental de la résection du trapèze est que la tension des tissus mous se relâche à nouveau avec le temps et que le rayon du pouce se proximise, car il n’y a pas de contre-appui osseux. En cas de forte proximisation, la base du premier métacarpien entre en contact avec le scaphoïde, ce qui peut à nouveau provoquer des douleurs. En outre, le raccourcissement du 1er rayon entraîne une diminution de la force de préhension du pouce et une nouvelle réduction de la force et de la fonction de la main. Néanmoins, les résultats à court et moyen terme de l’arthroplastie de résection de l’articulation sterno-phalangienne du pouce, avec ou sans suspension, sont satisfaisants, voire très bons. Une alternative pour obtenir un meilleur soutien du premier métacarpien en plus de la suspension est l’interposition d’écarteurs en polylactide, qui se résorbent au cours de l’évolution et sont remplacés par du tissu cicatriciel solide. Le problème de ces implants réside dans une éventuelle résorption osseuse. Malgré l’utilisation de ces implants, une instabilité récurrente du premier métacarpien peut survenir au cours de l’évolution. En raison de ce problème de prévention des récidives, qui n’a pas encore été résolu, l’indication d’une arthroplastie en suspension de l’articulation sterno-phalangienne du pouce doit être posée de manière restrictive. Les indications les plus sévères sont la douleur intense et le manque de force de préhension qui ne peut plus être compensé par le patient. Les prothèses de l’articulation selle-pouce ont tendance à se desserrer ou à devenir instables par luxation et présentent donc un taux de complications plus élevé que les arthroplasties en suspension. Cependant, elles présentent une meilleure stabilité que l’arthroplastie de résection pour la charge axiale du pouce.
Les intercalaires en silicone ne doivent plus être utilisés dans l’articulation selle-pouce, car l’abrasion du silicone entraîne une synovite destructrice dans l’articulation médio-carpienne et donc une destruction du carpe. Pour les articulations métacarpo-phalangiennes, dont la mobilité est très importante pour la fonction de la main, l’indication opératoire doit également être posée avec beaucoup de retenue. Les bonnes indications sont l’instabilité de haut niveau ainsi que la douleur massive et la raideur déjà installée. L’arthrodèse n’entraîne pas de perte de fonction supplémentaire sur une articulation instable et est donc très bien tolérée par les patients [4]. L’arthrodèse des articulations métacarpo-phalangiennes des doigts est une thérapie durable. Une fois l’os reconstruit, il n’y a pas de nouvelle instabilité. De nombreuses prothèses de l’articulation médiane avec des tiges dans les éléments de base et centraux ont d’abord été implantées de manière euphorique, puis ont disparu du marché, soit parce qu’elles ne cicatrisaient pas dans l’os et que l’abrasion au niveau des interfaces provoquait des ostéolyses avec fractures, soit parce qu’elles cicatrisaient et provoquaient des fractures en raison du saut d’élasticité à l’extrémité de la prothèse [5]. Une nouvelle approche thérapeutique est ici le remplacement de surface de l’articulation centrale, analogue à la prothèse de genou. Pour ce faire, la tête de l’élément de base est couronnée et le composant distal est fixé à la base de l’élément de base, sans être ancré dans la tige à l’aide d’une tige. Les premiers résultats sont ici encourageants. Les résultats à long terme restent à voir. Une telle prothèse non couplée nécessite toutefois une stabilité des ligaments latéraux.
L’implantation d’écarteurs de Swanson sur les articulations médianes des doigts est également justifiée à l’heure actuelle, mais elle ne doit pas être effectuée sur l’index, car l’implant est trop faible pour résister à la pression latérale du pouce lors de la prise de la clé. Dans ce cas, il y a un échec précoce de l’implant en raison d’une fracture ou d’une rotation dans l’os. Les recommandations générales consistent à pratiquer une arthrodèse sur l’articulation métacarpo-phalangienne de l’index et d’utiliser des Swanswingers sur les articulations métacarpo-phalangiennes des doigts III à V. L’objectif est d’obtenir une prise ferme de l’index sur le pouce et une fermeture du poing sur les doigts III à V. Malheureusement, les écarteurs en silicone ont tendance à former une cicatrice très solide qui, à son tour, limite à nouveau les mouvements au cours de l’évolution, ce qui relativise fortement l’avantage par rapport à l’arthrodèse, plus durable. Il reste à voir dans quelle mesure le Swansonspacer pourra être remplacé à l’avenir par la prothèse de remplacement de surface. En cas d’insuffisance des ligaments collatéraux, l’espaceur doit être privilégié, car il constitue une attelle pour l’articulation. Les articulations des extrémités des doigts ne sont en principe pas encore adaptées à la pose d’endoprothèses. Il est possible qu’un remplacement de surface puisse également remédier à cette situation à l’avenir. Néanmoins, la perte de fonction des articulations terminales est moins importante pour la fonction de la main que celle des articulations centrales. C’est pourquoi l’arthrodèse des articulations des extrémités des doigts reste l’étalon-or du traitement chirurgical. L’arthrodèse est également indiquée à l’articulation terminale en cas d’instabilité et de douleur élevées. L’arthrodèse de l’articulation terminale est également la mieux acceptée chez les patients présentant une limitation de mouvement de haut niveau (Fig. 3).

Cependant, le symptôme le plus fréquent qui pousse les patients à se faire opérer est la douleur. Même les déviations importantes sont souvent bien compensées et ne constituent alors pas une indication chirurgicale. La procédure chirurgicale classique pour la stabilisation de l’articulation finale est la suture intra-osseuse par fil métallique transversal de Kirschner, une intervention secondaire étant nécessaire pour retirer le fil métallique, qui est presque toujours gênant. La stabilisation intramédullaire des articulations des extrémités des doigts par des vis rétrogrades ou des “memory staples” s’est donc imposée. L’avantage en termes de coûts est ici clairement du côté de la vis (fig. 3).
Messages Take-Home
- Lors du diagnostic, la polyarthrose doit être clairement distinguée des maladies rhumatismales inflammatoires.
- Les maladies rhumatismales inflammatoires peuvent se greffer sur une polyarthrose préexistante et doivent alors être détectées à temps afin de mettre en place un traitement immunosuppresseur précoce.
- Le traitement conservateur de la polyarthrose est très efficace et doit être poursuivi aussi longtemps que possible.
- L’administration à long terme d’anti-inflammatoires non stéroïdiens (AINS) ne doit pas être effectuée en raison des dommages potentiels aux reins et des effets secondaires cardiovasculaires.
- La pose d’une orthèse à la main doit être soigneusement évaluée et discutée avec le patient. Les orthèses ne devraient être prescrites que si le patient assure de manière crédible qu’il les porte.
- Les mesures chirurgicales représentent l’ultime recours dans le traitement de la polyarthrose. Lorsqu’ils sont bien indiqués, ils sont très efficaces et sont considérés comme très utiles par le patient.
Conflit d’intérêt : L’auteur est président de la Société allemande de rhumatologie orthopédique (DGORh), représentant permanent du directeur de la Clinique de chirurgie traumatologique et directeur de la Section de chirurgie du membre supérieur, du pied et de rhumatologie de l’Université de médecine de Hanovre. Il n’a reçu aucun paiement de l’industrie. Il ne participe pas au développement de produits en rapport avec l’article.
Littérature :
- Neogi T, Zhang Y : Epidémiologie de l’ostéoarthrite. Rheum Dis Clin North Am. 2013 ; 39 : 1-19.
- Vina ER, Kwoh CK. Epidémiologie de l’ostéoarthrite : mise à jour de la littérature. Curr Opin Rheumatol. 2018 Mar ; 30(2) : 160-167.
- Higgenbotham C, Boyd A, Busch M, et al : Optimal management of thumb basal joint arthritis : challenges and solutions. Orthop Res Rev. 2017 ; 9 : 93-99.
- Kreher F, Zeller A, Krettek C, Gaulke R : Arthrodèse de l’articulation métacarpo-phalangienne des doigts par suture au fil avec et sans fil de Kirschner supplémentaire – une étude biomécanique comparative. Handchir Mikrochir Plast Chir 2019 ; 51 : 19-26.
- Zhu A, Rahgozar P, Chung KC : Advances in proximal interphalangeal joint arthroplasty : biomechanics & biomaterials. Hand Clin. 2018 May ; 34(2) : 185-194.
InFo DOULEUR & GERIATRIE ; 2019 (1)1 ; 6-9











