La tachycardie à complexes étroits est définie par une fréquence cardiaque ≥100 bpm et une durée de QRS ≤0,12 sec. Le site d’origine est généralement supraventriculaire. Les tachycardies à complexes étroits sont souvent récidivantes et constituent un motif fréquent de consultation aux urgences ou en médecine générale.
La tachycardie à complexes étroits est définie par une fréquence cardiaque ≥100 bpm et une durée de QRS ≤0,12 secondes. Le lieu d’origine d’une tachycardie à complexes étroits est généralement supraventriculaire, c’est-à-dire au-dessus du faisceau de His. Les tachycardies à complexes étroits sont souvent récidivantes et constituent donc un motif fréquent de consultation aux urgences ou en médecine générale. Des chiffres provenant des États-Unis estiment l’incidence des tachycardies complexes étroites à 35 cas/100 000 patients/an (à l’exception de la fibrillation auriculaire, du flutter auriculaire et des tachycardies auriculaires multifocales, qui ne font pas l’objet de cet article) [1]. L’ECG à 12 dérivations et, le cas échéant, une bande de rythme plus longue constituent toujours la base de la détermination du diagnostic.

Formes de tachycardies à complexes étroits
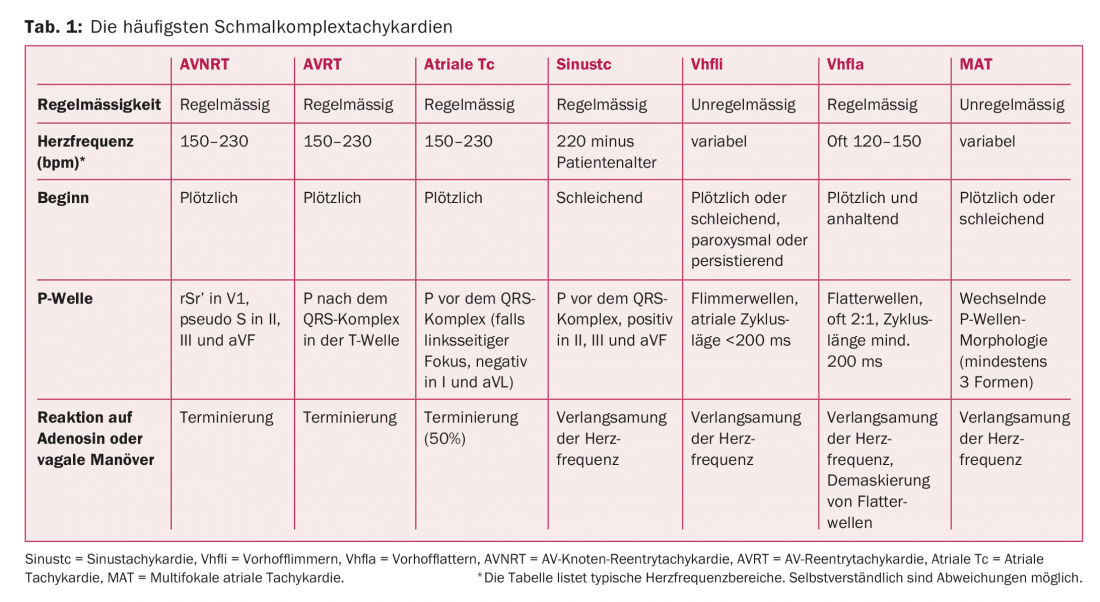
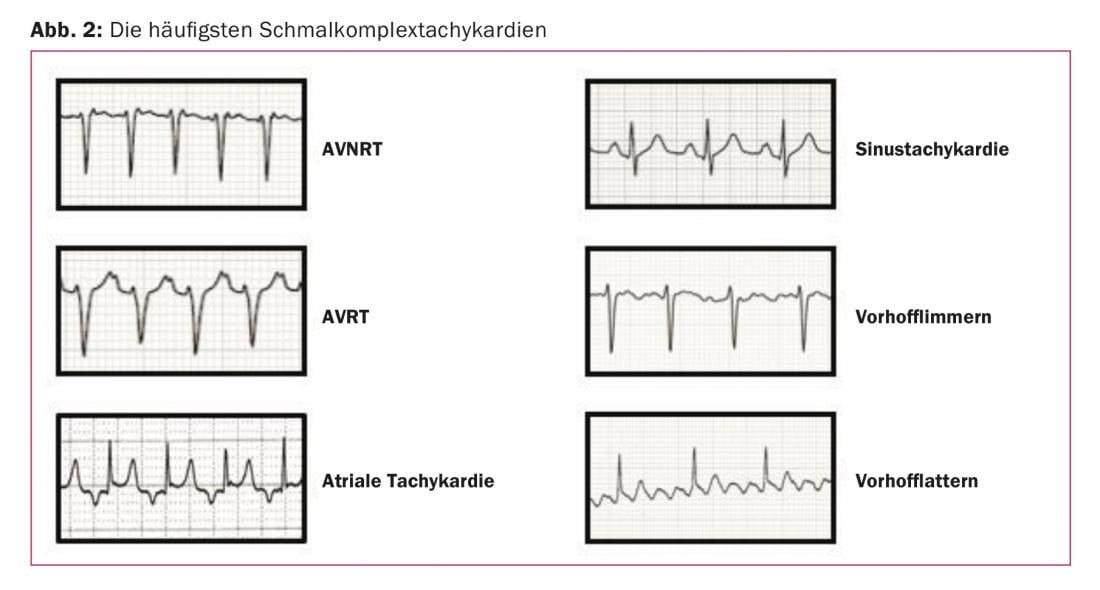
Le tableau 1 et la figure 2 donnent un aperçu des tachycardies à complexes étroits les plus fréquentes. La plupart des tachycardies à complexes étroits régulières sont dues à des excitations circulaires (réentrées) et sont classées en fonction de la localisation du cercle de réentrée. Dans la tachycardie par réentrée du nœud AV (AVNRT), la présence de ce que l’on appelle une “double conduction du nœud AV” est responsable de l’apparition d’un mécanisme de réentrée. On entend par là deux voies de conduction fonctionnellement séparées ; une voie de conduction lente avec une période réfractaire courte (“slow pathway”) et une voie de conduction rapide avec une période réfractaire longue (“fast pathway”). Déclenchée par une extrasystole, elle provoque une excitation circulaire et, dans la majorité des cas, une tachycardie avec conduction antérograde par la voie lente vers les ventricules et rétrograde par la voie rapide vers l’oreillette (“slow-fast”). Dans l’AVNRT, la forme la plus courante de tachycardie supraventriculaire régulière (environ 60% de tous les cas), l’âge de la première manifestation se situe généralement entre 18 et 40 ans [2,3] . Les femmes sont plus souvent touchées.
La deuxième cause la plus fréquente (30% des cas) est la tachycardie par réentrée AV (AVRT) [2,3], qui a pour substrat une voie de conduction auriculo-ventriculaire (“accessoire”) congénitale. On distingue le syndrome de préexcitation ou WPW, dans lequel la voie de conduction accessoire se manifeste par une excitation antérograde précoce du ventricule (onde delta), même en rythme sinusal normal, de la voie de conduction strictement rétrograde, dans laquelle l’ECG est normal dans l’intervalle. Bien que ces voies soient strictement rétrogrades, elles peuvent maintenir une AVRT rapide.
Les tachycardies auriculaires sont responsables des 10% de cas restants et ont souvent une origine focale [2,3]. Plus rarement, les mécanismes de réentrée intra-auriculaire liés aux cicatrices, par exemple après une intervention de chirurgie cardiaque, déclenchent la tachycardie.
Clinique
Sur le plan anamnestique, les tachycardies paroxystiques AVNRT et AVRT se distinguent essentiellement par trois caractéristiques :
- Elles surviennent soudainement (déclenchées comme par l’actionnement d’un interrupteur), durent de quelques secondes à plusieurs minutes, rarement des heures, et se terminent généralement de manière abrupte. Les fréquences cardiaques typiques sont de 150-230 bpm.
- Les palpitations sont perçues au niveau de la poitrine ou plus souvent au niveau du cou, dans la région des carotides. L’examen clinique peut éventuellement révéler un “frog sign”. Il s’agit d’une pulsation des veines du cou due à la contraction de l’oreillette contre la valve tricuspide fermée.
- Si les tachycardies se prolongent, le patient doit effectuer des mictions plus fréquentes (augmentation de la libération d’ANP dans l’oreillette en raison de la dilatation).
Stratégie d’interprétation de l’ECG 12 dérivations
1. régularité : une fois la tachycardie à complexes étroits identifiée, la régularité doit être évaluée, ce qui permet dans la plupart des cas de la différencier de la fibrillation auriculaire. Une tachycardie régulière varie <5% d’un battement à l’autre. Si elle est connue, par exemple lors de la surveillance télémétrique aux urgences ou lors de l’ECG à long terme, une attention particulière doit être portée au début et à la fin de la tachycardie.
2. fréquence cardiaque : il n’est en principe pas possible d’établir une relation de cause à effet sur la base de la fréquence cardiaque. Elle donne toutefois des indications importantes pour l’interprétation correcte de l’arythmie. En cas de tachycardie sinusale, la fréquence cardiaque maximale est en principe de 220 bpm moins l’âge du patient. Dans le cas d’un flutter auriculaire typique, la fréquence auriculaire du circuit de macro-réentrée dans l’oreillette droite est généralement de 250-300 bpm. Comme le flutter auriculaire tachycardique est souvent transféré 2:1 aux ventricules, une fréquence ventriculaire de 120-150 bpm est caractéristique. En cas de fréquences ventriculaires très rapides (par ex. 240-260 bpm), il faut donc également penser à un flutter auriculaire avec conduction 1:1 sur les ventricules. Mais la fréquence ventriculaire n’est pas la seule à fournir des informations importantes : La variabilité de la longueur des cycles auriculaires et la morphologie des ondes de battement donnent des indications supplémentaires pour distinguer la fibrillation auriculaire. Si la longueur du cycle auriculaire est inférieure à 200 ms, il n’y a presque jamais de flutter auriculaire typique et il faut plutôt penser à une fibrillation auriculaire.
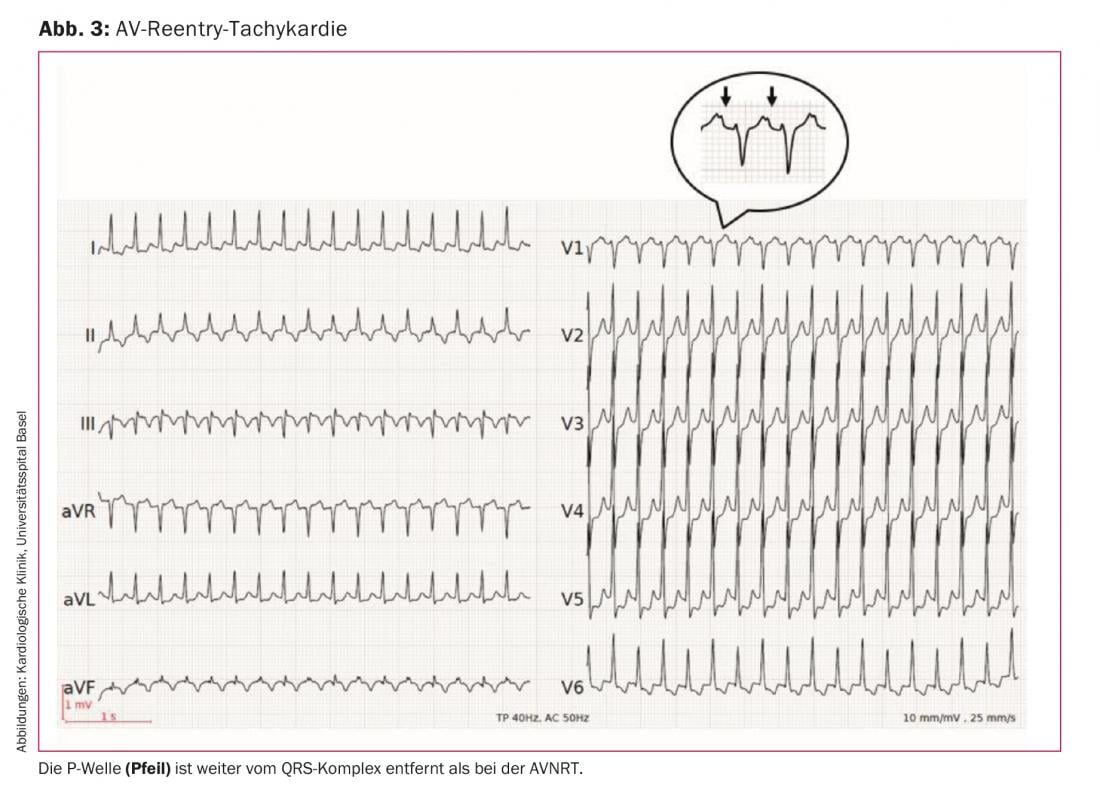
3. excitation auriculaire : des ondes P visibles avant le complexe QRS sont présentes dans la tachycardie sinusale, la tachycardie auriculaire et la tachycardie auriculaire multifocale. Les ondes P après le complexe QRS sont présentes dans l’AVNRT et l’AVRT (tableau 1). Cependant, les ondes P peuvent être cachées dans le complexe QRS, notamment en cas de tachycardie supraventriculaire très rapide. Dans notre exemple (Fig. 1) , une onde P apparaît à la fin du complexe QRS, le mieux visible dans la dérivation V1. Cette configuration est appelée pseudo-rSr’, par analogie avec le bloc de branche droit incomplet. Une onde P rétrograde peut également être identifiée dans certains cas comme un pseudo-S dans les dérivations inférieures. La présence d’une onde P à la fin du complexe QRS traduit une conduction ventriculo-atriale (temps VA) très rapide et constitue donc un indice d’AVNRT. Étant donné qu’une voie accessoire ne prend un chemin plus long que sur l’ensemble de l’activation ventriculaire, un temps VA aussi court n’est pas possible avec l’AVRT. Il en résulte que l’onde P est plus éloignée du complexe QRS (Fig. 3) que dans l’AVNRT.
4. réponse aux manœuvres vagales ou à l’adénosine : la réponse aux manœuvres vagales ou à l’adénosine est extrêmement utile non seulement sur le plan thérapeutique, mais aussi sur le plan diagnostique, raison pour laquelle elle doit impérativement être effectuée sous monitorage ECG continu. Les manœuvres vagales les plus courantes sont le massage du sinus carotidien (cave sténose carotidienne, auscultation obligatoire) et la manœuvre de Valsalva. Le principe est simple : le nœud AV est innervé par voie vagale. La stimulation vagale entraîne un ralentissement de la conduction (ou bloc AV), ce qui termine une tachycardie dépendante du nœud AV (AVNRT, AVRT) ou démasque le rythme auriculaire sous-jacent (flutter auriculaire, tachycardie auriculaire, tachycardie sinusale). Il est essentiel que la pression soit maintenue pendant au moins 15 secondes lors du massage de la carotide. En cas de tachycardie prolongée ou de stress endogène élevé, il peut être difficile d’effectuer des manœuvres vagales avec succès (taux de réussite d’environ 50%), raison pour laquelle l’adénosine peut être utilisée comme alternative. L’adénosine est un nucléoside purine à très courte durée d’action qui a un effet dromotrope négatif sur le nœud AV et entraîne généralement un bloc AV complet pendant quelques secondes. Outre l’AVNRT et l’AVRT, plus de 50% des tachycardies auriculaires sont également terminées par l’adénosine.
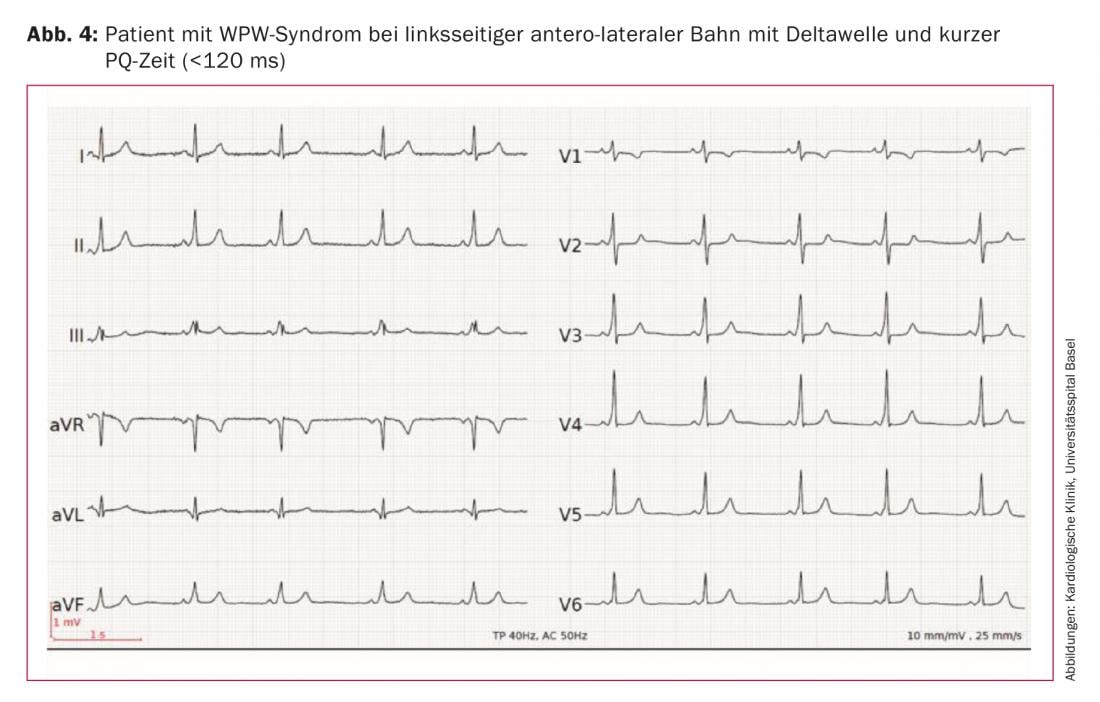
5. l’ECG de repos : après la conversion en un rythme sinusal normocardique, l’ECG de repos doit être examiné à la recherche de signes de préexcitation. Si la voie de conduction accessoire conduit de manière antérograde et que cela entraîne un raccourcissement du temps PQ (<120 ms) et l’apparition d’une onde delta, il s’agit d’une préexcitation. Lorsqu’une tachycardie est également présente, on parle de syndrome de Wolff-Parkinson-White (WPW). La figure 4 montre l’ECG de repos d’un patient atteint du syndrome WPW et présentant un trajet antéro-latéral gauche. Important : si la voie accessoire est exclusivement rétrograde (“concealed pathway”), on observe au repos un ECG normal sans onde delta.
Thérapie dans les services d’urgence
Sur le plan thérapeutique, la manœuvre vagale ou l’administration d’adénos est la première mesure à prendre en cas de tachycardie régulière à complexes étroits. L’adénosine est administrée par paliers de 6 mg par voie intraveineuse, en flush (demi-vie de 1,5 seconde). Occasionnellement, une administration répétée à une dose plus élevée, jusqu’à 18 mg, est nécessaire [4]. Le patient doit être informé que le médicament peut avoir un effet très désagréable pendant quelques secondes (dyspnée, sensation d’oppression, maux de tête). Une fibrillation auriculaire peut être induite dans jusqu’à 12% des cas et, plus rarement, des tachycardies ventriculaires non soutenues [4], c’est pourquoi le monitoring ECG est obligatoire et un défibrillateur doit être disponible. Un effet secondaire également redouté est une bronchoconstriction sévère, raison pour laquelle l’adénosine est contre-indiquée chez les patients asthmatiques et la prudence est de mise en cas de BPCO sévère. Les antagonistes calciques à action cardiaque vérapamil ou diltiazem peuvent être utilisés comme alternative dans ce cas, bien qu’un traitement bêtabloquant préexistant constitue une contre-indication relative (risque de développement d’un bloc AV). La cardioversion électrique est réservée aux patients présentant une instabilité hémodynamique, qui est toutefois très rare chez les patients atteints de tachycardie supraventriculaire.
Thérapie en laboratoire de cathétérisme
Si les manœuvres vagales et les médicaments sont inefficaces, si les crises se multiplient, se prolongent et entraînent des consultations répétées aux urgences ou au cabinet médical, un examen électrophysiologique (EPU) est indiqué. Le diagnostic peut y être confirmé et une ablation par radiofréquence (RFA) de la “voie lente” dans l’AVNRT ou de la voie accessoire dans l’AVRT peut y être réalisée avec une forte probabilité de succès (>95%) [5,6]. Les complications de l’EPU sont rares et comprennent des saignements locaux dans l’aine, des lésions vasculaires ou des complications thromboemboliques. Les voies accessoires situées à proximité immédiate du faisceau de His présentent un risque supplémentaire de lésion du nœud AV dans le cadre de l’ablation. Il existe également un risque légèrement plus élevé en cas de voie accessoire gauche, car une ponction transseptale doit être effectuée dans ce cas. Il est également possible de recourir à un traitement pharmacologique antiarythmique chez les patients présentant une tachycardie à complexes étroits régulière sans préexcitation, ce qui est extrêmement rare de nos jours en raison du taux de réussite élevé de l’EPU/RFA. Il existe des preuves de l’efficacité des médicaments du groupe des bêtabloquants, du vérapamil et de la digoxine. Dans 30 à 60% des cas, ces médicaments réduisent la fréquence et la sévérité des tachycardies [7], mais une suppression totale est extrêmement rare. Les antiarythmiques de classe Ic ou III seraient théoriquement envisageables en cas d’échec des médicaments bloquant l’AV, mais un traitement à long terme n’est généralement pas souhaitable en raison du profil d’effets secondaires.
Conclusion
Chez les patients présentant une tachycardie à complexes étroits, comme celle de notre patiente dans la vignette de cas, la clinique et l’ECG 12 dérivations fournissent déjà des informations importantes pour la détermination du diagnostic. L’évaluation initiale au service des urgences ou au cabinet médical doit inclure la régularité et le début de la tachycardie (sur l’ECG ou par le biais de l’anamnèse). Les diagnostics différentiels d’une tachycardie à complexes étroits régulière incluent une TRNV, une TRNV, une tachycardie auriculaire et un flutter auriculaire. La fréquence cardiaque peut fournir des indications supplémentaires. En cas de début soudain, ainsi que d’absence ou d’ondes P rétrogrades, une AVNRT est probable. L’étape suivante consiste à effectuer une manœuvre vagale ou à administrer de l’adénosine sous surveillance ECG continue. Une fois l’arythmie programmée, l’ECG de repos doit être examiné à la recherche de signes de pré-excitation. Un examen électrophysiologique assure le diagnostic, l’ablation par radiofréquence qui s’ensuit a une probabilité de succès de guérison du trouble du rythme de >95%.
Messages Take-Home
- Chez les patients présentant une tachycardie à complexes étroits, définie par une fréquence cardiaque ≥100 bpm (“battements par minute”) et une durée de QRS ≤0,12 seconde, la clinique et l’ECG 12 dérivations fournissent déjà des indications importantes pour la recherche du diagnostic.
- Les diagnostics différentiels d’une tachycardie à complexes étroits régulière comprennent une tachycardie par réentrée du nœud AV (AVNRT), une tachycardie par réentrée AV (AVRT), une tachycardie auriculaire et un flutter auriculaire. En cas de début soudain, ainsi que d’absence ou d’ondes P rétrogrades, une AVNRT est probable.
- La réponse aux manœuvres vagales ou à l’administration d’adénosine est extrêmement utile non seulement sur le plan thérapeutique, mais aussi sur le plan diagnostique, raison pour laquelle elle doit impérativement être effectuée sous monitorage ECG continu. Une fois l’arythmie programmée, l’ECG de repos doit être examiné à la recherche de signes de pré-excitation.
- Un examen électrophysiologique permet de confirmer le diagnostic. L’ablation par radiofréquence a une probabilité de succès de guérison du trouble du rythme de >95%. Les complications sont extrêmement rares.
Littérature :
- Delacrétaz E : Tachycardie supraventriculaire. N Engl J Med 2006 ; 354(10) : 1039-1051.
- Link MS : Evaluation et traitement initial de la tachycardie supraventriculaire. N Engl J Med 2012 ; 367(15) : 1438-1448.
- González-Torrecilla E, et al. : EGC Diagnostic des tachycardies supraventriculaires paroxystiques chez les patients sans pré-excitation. Ann Noninvasive Electrocardiol 2011 ; 16(1) : 85-95.
- Riccardi A, et al. : L’adénosine dans le traitement de la tachycardie supraventriculaire : 5 ans d’expérience (2002-2006). American Journal of Emergency Medicine 2008 ; 26 : 879-882.
- Kuck KH, et al : Radiofrequency current catheter ablation of accessory atrioventricular pathways. Lancet 1991 ; 337 : 1557-1561.
- Calkins H, et al : Diagnostic et traitement du syndrome de Wolff-Parkinson-White ou des tachycardies supraventriculaires paroxystiques lors d’un test électrophysiologique unique. N Engl J Med 1991 ; 324 : 1612-1618.
- Winniford MD, Fulton KL, Hillis LD : Traitement à long terme de la tachycardie supraventriculaire paroxystique : une comparaison randomisée en double aveugle de la digoxine, du propranolol et du vérapamil. Am J Cardiol 1984 ; 54 : 1138-1139.
Littérature complémentaire :
- Arya A, et al : Différencier la tachycardie auriculo-ventriculaire nodale réentrante de la tachycardie via la voie accessoire cachée. Am J Cardiol 2005 ; 95(7) : 875-878.
- Orejarena LA, et al : Paroxysmal supraventricular tachycardia in the general population. J Am Coll Cardiol 1998 ; 31(1) : 150-157.
- Katritsis DG, Camm AJ : Classification et traitement différentiel des
- diagnostic de la tachycardie auriculo-ventriculaire nodale réentrante. Europace 2006 ; 8(1) : 29-36.
- Page RL, et al : 2015 ACC/AHA/HRS Guideline for the Management of Adult Patients With Supraventricular Tachycardia : A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation 2016 ; 133(14) : e506-74.
CARDIOVASC 2018 ; 17(3) : 12-17











