Les maux de gorge sont généralement bénins et autolimités. Mais parfois, il s’agit d’une angine streptococcique, que l’on traite volontiers par une antibiothérapie. Cependant, celle-ci ne présente généralement aucun avantage.
Les maux de gorge sont un motif de consultation fréquent en médecine générale et revêtent une grande importance socio-économique. En règle générale, les maux de gorge sont autolimités et d’étiologie virale. Chez les enfants de 5 à 16 ans, 70% des maux de gorge sont de nature virale et chez les adultes, ils sont même de plus de 80% [1,2]. Seuls 20 à 30% environ des enfants et 5 à 15% des adultes souffrant de maux de gorge ont une angine streptococcique [3]. L’angine dite streptococcique est une amygdalite aiguë bactérienne et est causée par des streptocoques β-hémolytiques du groupe A. Elle se caractérise par une inflammation de la muqueuse buccale. Les agents pathogènes de l’amygdalite aiguë virale sont, entre autres, les virus de la grippe, de la parainfluenza, du rhinovirus, de l’adénovirus et de l’entérovirus, ainsi que le virus d’Epstein-Barr (EBV). La contagion se fait par gouttelettes. En français, les termes amygdalite aiguë, pharyngite aiguë et amygdalopharyngite aiguë sont parfois utilisés comme synonymes.
Des études menées au Danemark, en Espagne, aux États-Unis et en Belgique ont montré que 45 à 84 % des patients souffrant de maux de gorge sont traités par antibiotiques, quelle que soit l’étiologie virale ou bactérienne [4]. Des guidelines néerlandais, britanniques, allemands et écossais préconisent depuis longtemps une prescription plus restrictive d’antibiotiques en cas de maux de gorge, car ils n’ont aucun effet en cas d’origine virale et n’améliorent que marginalement les symptômes en cas d’angine streptococcique [1,5–7]. Ainsi, dans le cas d’une angine streptococcique, le traitement antibiotique ne réduit la durée des symptômes que d’un jour à peine [5]. Selon les directives européennes, la prévention de la fièvre rhumatismale, d’un abcès péritonéal ou d’une glomérulonéphrite ne sont plus des indications pour un traitement antibiotique [5]. Le risque de glomérulonéphrite n’a pas pu être réduit dans les études anglaises malgré la prise d’antibiotiques et l’incidence de la fièvre rhumatismale est en forte baisse depuis de nombreuses années en Europe, une évolution qui était déjà observée avant l’antibiothérapie [8]. On suppose que l’amélioration des conditions socio-économiques y a contribué de manière déterminante et que l’antibiothérapie n’y a joué qu’un rôle mineur.
Grâce à une utilisation plus restrictive des antibiotiques, les effets secondaires des antibiothérapies inutiles peuvent être évités. De plus, les antibiotiques modifient le microbiome, ce qui peut à son tour entraîner une colonisation par Clostridium difficile, mais aussi, de manière générale, une diminution de l’immunité de l’hôte [9]. En outre, l’utilisation fréquente d’antibiotiques entraîne une augmentation de la résistance. Comme nous l’avons déjà mentionné dans l’article récemment publié “Traitement de l’angine streptococcique” [10], l’évolution d’une angine streptococcique non compliquée ne diffère que marginalement avec ou sans antibiotiques. De plus, les complications purulentes ou la fièvre rhumatismale ne peuvent pas être évitées par des antibiotiques. Il est plus important d’expliquer au patient que l’évolution de la maladie est normalement bénigne et auto-limitante, de lui administrer un traitement analgésique adéquat et de l’informer qu’en l’absence d’amélioration, il doit se manifester à nouveau au bout de 2 à 3 jours.
Clinique
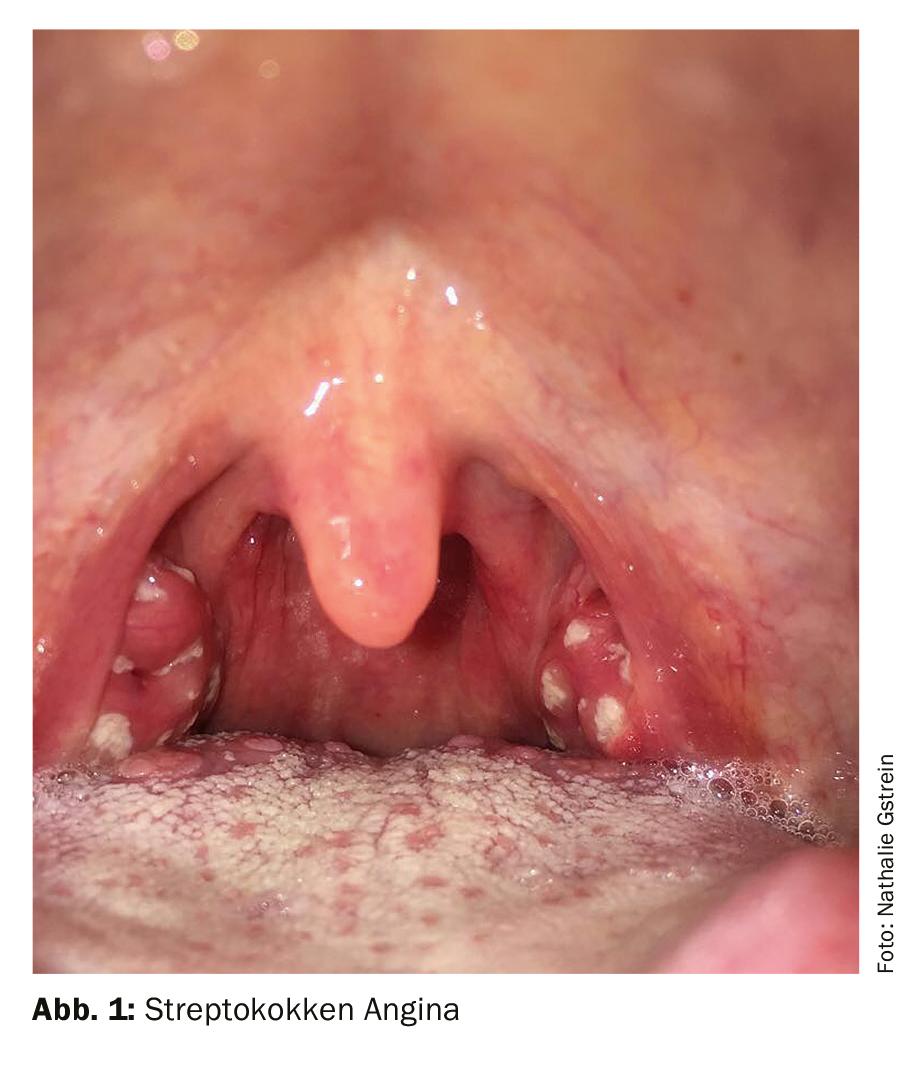
Le principal symptôme d’une amygdalite aiguë, quelle qu’en soit l’origine, est une douleur dans la gorge, en particulier une douleur à la déglutition. Elles s’accompagnent souvent de symptômes généraux tels qu’une sensation de malaise général, un état général réduit et de la fièvre. Une forte fièvre et une hypertrophie dolente des ganglions lymphatiques angulaires du cou sont plutôt en faveur d’une origine bactérienne, tandis que les symptômes catarrhales tels que la rhinorrhée, la toux et l’enrouement sont plutôt en faveur d’une origine virale. L’angine streptococcique présente typiquement, à l’inspection de la gorge, des amygdales palatines rouges des deux côtés, avec les stippes et les lacunes décrites dans les manuels. Toutefois, ces résultats typiques ne sont pas toujours disponibles et, d’autre part, l’inspection du pharynx n’est pas toujours possible de manière adéquate, en particulier chez les enfants. L’amygdalite virale aiguë ne présente généralement que des amygdales rouges, généralement sans bourgeons, et une rougeur de la paroi postérieure du pharynx. Les évolutions prolongées et les symptômes unilatéraux ne sont pas typiques. Dans ces cas, d’autres diagnostics différentiels doivent être envisagés.
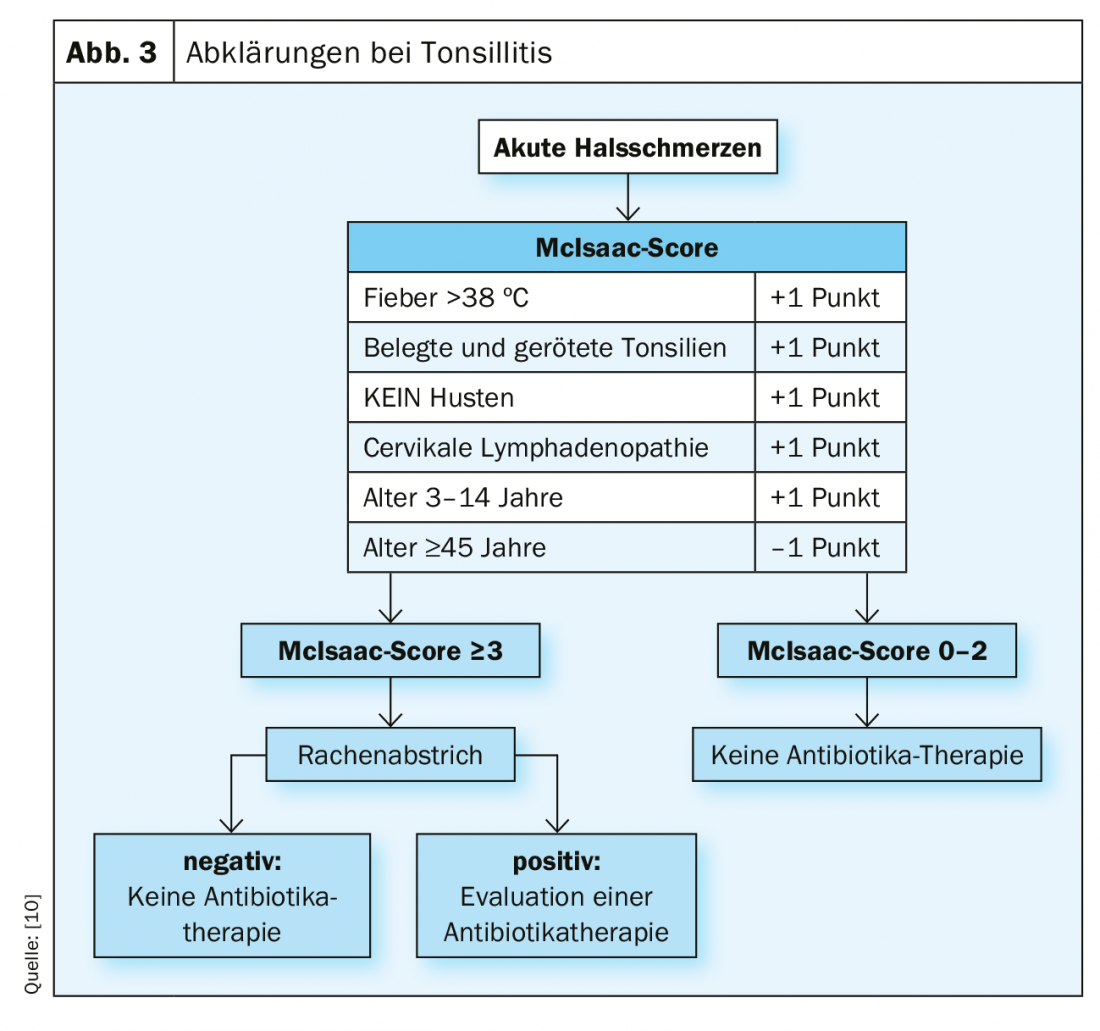
Pour évaluer le risque d’une origine bactérienne, les scores de Centor et de McIsaac ont été développés et validés il y a plusieurs années déjà [11], même si ces critères ne permettent pas toujours de distinguer clairement l’origine virale de l’origine bactérienne.
Diagnostic
Le diagnostic de l’amygdalite aiguë repose sur une anamnèse minutieuse, l’inspection du pharynx et la palpation des stations ganglionnaires cervicales. Le score de Centor (validé uniquement pour les adultes) ou sa modification, le score de McIsaac, qui peut déjà être utilisé chez les enfants, donnent la probabilité que le patient souffre d’une angine streptococcique. A partir d’un score ≥3, la probabilité se situe entre 28 et 35%. Dans le score de McIsaac, les enfants de moins de 15 ans reçoivent un point supplémentaire dans le score, car le pic de la maladie de l’angine streptococcique se situe dans cette tranche d’âge [8].
Si le score McIsaac est compris entre 0 et 2, il n’est pas nécessaire d’effectuer un frottis de gorge avec test rapide de dépistage des streptocoques, car la probabilité d’une angine streptococcique n’est que de 0 à 17%. Lors des prélèvements de gorge chez l’enfant, il faut toujours garder à l’esprit que jusqu’à 10% des enfants sont porteurs asymptomatiques de streptocoques [12]. Si le score de McIsaac est de >3, le risque accru justifie un frottis de gorge, bien qu’en ce qui concerne le traitement antibiotique, une attitude attentiste soit ici aussi tout à fait judicieuse [12].
Si l’on opte pour une attitude attentiste, il faut s’assurer que le patient ne présente pas ce que l’on appelle des “red flags”, qui pourraient nécessiter une antibiothérapie immédiate [10]. Les drapeaux rouges sont : Immunosuppression, évolution inhabituelle, résultat strictement unilatéral, douleur intense au cou au toucher, mâchoire serrée, comorbidités significatives, mauvais état général.

Le test rapide de dépistage des streptocoques a une spécificité d’environ 95% lorsqu’il est effectué correctement. La valeur prédictive négative est comprise entre 93 et 97% et la sensibilité est de 86 à 95% par rapport à la culture [5]. Il est important de prélever le frottis en gardant la bouche grande ouverte et la langue enfoncée, en ciblant la zone infectée, par exemple les amygdales palatines, et en effectuant plusieurs prélèvements. En cas d’étouffement, un spray anesthésiant (par ex. xylocaïne) peut être utile. Le résultat est ensuite disponible en quelques minutes. Il n’est pas nécessaire d’effectuer un frottis de contrôle de routine par la suite. cultures ne sont généralement plus recommandées. Une analyse de laboratoire (leucocytes, CRP, titre d’antistreptolysine) n’est pas recommandée en premier lieu, car ces valeurs ne sont pas pertinentes pour la décision thérapeutique ou la distinction entre une infection virale et bactérienne [1,13].
Thérapie
Si le score de McIsaac est compris entre 0 et 2, un traitement symptomatique primaire est recommandé. Les AINS et le paracétamol sont extrêmement efficaces, et les patients doivent être encouragés à boire suffisamment et à se ménager physiquement, en particulier en cas de fièvre [5,10]. Des compresses sur la gorge et un traitement topique désinfectant et analgésique sous forme de bonbons à sucer ou de bains de bouche peuvent également avoir un effet apaisant [7].
Si le score McIsaac est ≥3 et que le frottis de gorge est négatif, le traitement est également symptomatique. Le changement de paradigme actuel dans le traitement de l’angine streptococcique réside désormais dans le fait que même en cas de score McIsaac >3 et de frottis de gorge positif, le traitement est également symptomatique et non antibiotique. Ce n’est qu’en l’absence d’amélioration des symptômes après 48-72 heures qu’un traitement antibiotique retardé est indiqué. Un traitement antibiotique immédiat peut être envisagé chez les patients à risque présentant un Red Flags [10]. L’antibiotique de choix est la pénicilline V 1 million U/12h per os, 6 jours étant généralement suffisants [12]. L’amoxicilline, également disponible sous forme de sirop pour les enfants, peut être prescrite comme alternative (25 mg/kg/12h). En cas d’allergie à la pénicilline sans anaphylaxie, il est recommandé d’utiliser plutôt le céfuroxime 500 mg/12h ou, en cas d’allergie à la pénicilline avec anaphylaxie, la clarithromycine 500 mg/12h.
Les patients à risque sont notamment les jeunes enfants, les patients >65 ans, les patients présentant des maladies sous-jacentes ou des comorbidités significatives (immunodéprimés, antécédents personnels ou familiaux de fièvre rhumatismale) ou les patients dont l’état général est nettement diminué [7,10]. Une douleur unilatérale, un trismus ou une dolence à la pression d’un côté du cou sont les signes d’une complication (abcès) et doivent faire l’objet d’un examen plus approfondi par un spécialiste.
Une communication ouverte et détaillée avec les patients ou les parents est essentielle pour une mise en œuvre réussie des dernières recommandations. Une stratégie de communication a également été publiée à cet effet [10]. Les patients sont informés de la durée prévue des symptômes, des possibilités de les soulager et des raisons de ne pas prendre d’antibiotiques. En outre, le patient est rassuré par la proposition d’un suivi par téléphone ou par une nouvelle consultation.
Diagnostic différentiel
Mononucléose infectieuse : l’infection par l’EBV se produit généralement dans l’enfance, mais dans les pays occidentaux, elle se produit plutôt à l’adolescence. Plus de 98% des personnes de plus de 40 ans sont porteuses du virus. Les patients ont un mal de gorge sévère et sont fébriles. L’examen clinique montre des amygdales grisâtres et blanchâtres recouvertes d’une couche graisseuse et une lymphadénopathie cervicale bilatérale prononcée, en particulier des ganglions lymphatiques nuchaux, ainsi que souvent une hépato-, splénomégalie. Les analyses de laboratoire révèlent une augmentation des transaminases et une lymphocytose. Le quotient lymphocytes/leucocytes (valeurs absolues) est de >0,3. La sérologie fait partie du diagnostic définitif. Le traitement est purement symptomatique.
La scarlatine : La scarlatine est également une maladie streptococcique transmise par des exotoxines streptococciques. Les patients se plaignent typiquement de fièvre, de maux de tête et de maux de gorge. La gorge et les amygdales sont rouges et des dépôts peuvent apparaître sur les amygdales au cours de l’évolution. Au début, la langue est recouverte d’un enduit blanchâtre, mais après quelques jours, cet enduit se détache et les papilles linguales deviennent proéminentes (“langue framboise”). Souvent, les patients développent un exanthème après quelques jours (aisselles et aine de préférence), mais le triangle bouche-menton reste épargné. La scarlatine répond bien à un traitement à la pénicilline.
Herpangine : Elle est causée par le virus Coxsackie A. Les patients présentent typiquement des vésicules au niveau de la muqueuse du palais et des amygdales et, au cours de l’évolution, un ulcère recouvert de fibrine. Le traitement est toujours symptomatique.
Abcès péritonéal : ces patients se présentent généralement avec de fortes douleurs à la gorge et à la déglutition d’un seul côté, et ont parfois un langage chiant. L’examen clinique révèle un pincement de la mâchoire ainsi qu’une voûte palatine proéminente et une luette gonflée, déviée vers le côté opposé. Les streptocoques et les anaérobies en sont souvent la cause. 2/3 des abcès péritonéaux surviennent chez des personnes ayant un score de McIsaac de 0 à 2 ou n’ayant jamais eu de maux de gorge auparavant [14]. De plus, le pic d’âge de l’abcès péritonéal se situe chez les jeunes adultes, contrairement à l’angine streptococcique qui survient surtout chez les jeunes enfants [7]. Actuellement, la question de savoir si l’abcès péritonéal est réellement une complication de l’angine streptococcique ou un tableau clinique distinct fait l’objet d’une controverse. Le traitement de choix est le drainage de l’abcès suivi d’un traitement antibiotique. En cas de suspicion d’abcès péritonéal, le patient doit être adressé à un spécialiste ORL.
Angine de Plaut-Vincent : il s’agit d’une forme rare d’amygdalite causée par une infection à Treponema vincenti et à Fusobacterium. Les patients, généralement afébriles, se présentent avec une altération ulcéreuse unilatérale de l’amygdale et des douleurs cervicales modérées, typiquement unilatérales, avec un bon état général. Le traitement de choix est la pénicilline.
Niveau de preuve
Malgré l’antibiothérapie, la durée des symptômes de l’angine streptococcique n’est réduite que d’un jour et le traitement antibiotique ne permet pas de prévenir la fièvre rhumatismale, la glomérulonéphrite ou l’abcès péritonéal [5]. En Angleterre, malgré la diminution de l’antibiothérapie chez les enfants, aucune augmentation des abcès péritonéaux n’a été mise en évidence [14]. En l’absence d’amélioration, il est possible de retarder le début de l’antibiothérapie [5,10]. Cette approche permet d’éviter l’administration inutile d’antibiotiques et de sélectionner les patients nécessitant un traitement antibiotique.
La satisfaction des patients ne dépend pas de l’antibiothérapie. Il est bien plus important d’avoir un dialogue empathique entre le médecin et le patient. Le patient doit se sentir pris au sérieux et comprendre le concept thérapeutique. Il devrait pouvoir comprendre qu’en présence d’une angine streptococcique, les antibiotiques ne réduisent la durée des symptômes que d’un jour, mais qu’ils peuvent aussi potentiellement avoir des effets secondaires. Il n’y a pas non plus à craindre de complications accrues ou d’arrêts de travail ou d’école prolongés sans antibiotiques [3].
Messages Take-Home
- Avec ou sans antibiotiques, l’angine streptococcique a généralement une évolution bénigne et autolimitée et guérit en une semaine. Même sans traitement antibiotique, il n’y a pas plus d’absentéisme à l’école ou au travail [13].
- Les antibiotiques ne réduisent que d’un jour la durée des symptômes d’une angine streptococcique. Le risque de complications n’est pas augmenté, même en l’absence de traitement antibiotique. Le bénéfice du traitement antibiotique est donc faible et il convient de peser soigneusement les avantages par rapport aux inconvénients.
- A partir d’un score McIsaac ≥3, un frottis de gorge peut être effectué si cela est pertinent pour la décision. En cas de résultat positif, un traitement analgésique peut également être tenté dans un premier temps et un traitement antibiotique ne peut être instauré qu’en cas de non-réponse.
- Si un traitement antibiotique est indiqué, la pénicilline ou l’amoxicilline sont les traitements de choix. Une bonne éducation du patient, de l’empathie
- et l’empathie sont essentiels. Cela permet de s’assurer que le patient comprend le concept thérapeutique et qu’il se manifeste à nouveau en cas d’absence éventuelle d’amélioration.
Littérature :
- Spinks A, Glasziou PP, Del Mar CB : Antibiotiques pour la gorge douloureuse. Cochrane Database Syst Rev. Chichester, UK : John Wiley & Sons, Ltd 2013 ; 139(11) : CD000023.
- Wessels MR : Pratique clinique. Pharyngite streptococcique. N Engl J Med 2011 ; 364(7) : 648-655.
- Bisno AL, et al : Practice guidelines for the diagnosis and management of group A streptococcal pharyngitis. Infectious Diseases Society of America. Clinical Infect Dis 2002.
- Reinholdt K, et al : Management of sore throat in Danish general practices. BMC Family Practice 2019 ; 20 : 75.
- ESCMID Sore Throat Guideline Group, Pelucchi C, Grigoryan L et al. Guide pour la prise en charge de la gorge douloureuse aiguë. Clin. Microbiol. Infect. 2012 ; 1-28.
- Scottish Intercollegiate Guidelines Network : Prise en charge de la gorge sèche et indication de l’amygdalectomie 2010 : www.sign.ac.uk/assets/sign117.pdf
- Wächtler H, et al. : La directive sur les maux de gorge de la Société allemande de médecine générale et familiale. ORL 2011.
- Goslings WRO, Valkenburg HA, Bots AW, Lorrier JC : Taux d’attaque de la pharyngite streptococcique, de la fièvre rhumatismale et de la glomérulonéphrite dans la population générale. N Engl J Med 1963 ; 268(13) : 687-694.
- Ubeda C, Pamer EG : Antibiotiques, microbiote, et défense immunitaire. Tendances Immunol. 2012 ; 33(9) : 459-466.
- Hofmann Y, Berger H : Traitement de l’angine streptococcique. Swiss Med Forum. 2019 ; 19(2930) : 481-488.
- Fine AM, et al : Large-Scale Validation of the Centor and McIsaac Scores to Predict Group A Streptococcal Pharyngitis. Arch Intern Med. 2012 Juin 11 ; 172(11) : 847-852.
- Altamimi S, et al : Short-term late-generation antibiotics versus longer term penicillin for acute streptococcal pharyngitis in children. Cochrane Database of Systematic Reviews 2012.
- AWMF, Traitement des maladies inflammatoires des amygdales palatines – amygdalite – Ligne directrice S2k 017/024 ; version 08/2015.
- Little P, Stuart B, Hobbs FDR, et al : Predictors of suppurative complications for acute sore throat in primary care : prospective clinical cohort study. BMJ Publishing Group 2013 ; 347(nov25 3) : 6867-6867.
PRATIQUE DU MÉDECIN DE FAMILLE 2020 ; 15(2) : 4-7