Les changements démographiques entraînent également de nouveaux défis dans le domaine de la médecine. Les patients polymorbides nécessitent une approche à la fois individuelle et globale. Quel est le traitement approprié dans ces cas et quand faut-il envisager un traitement maximal ?
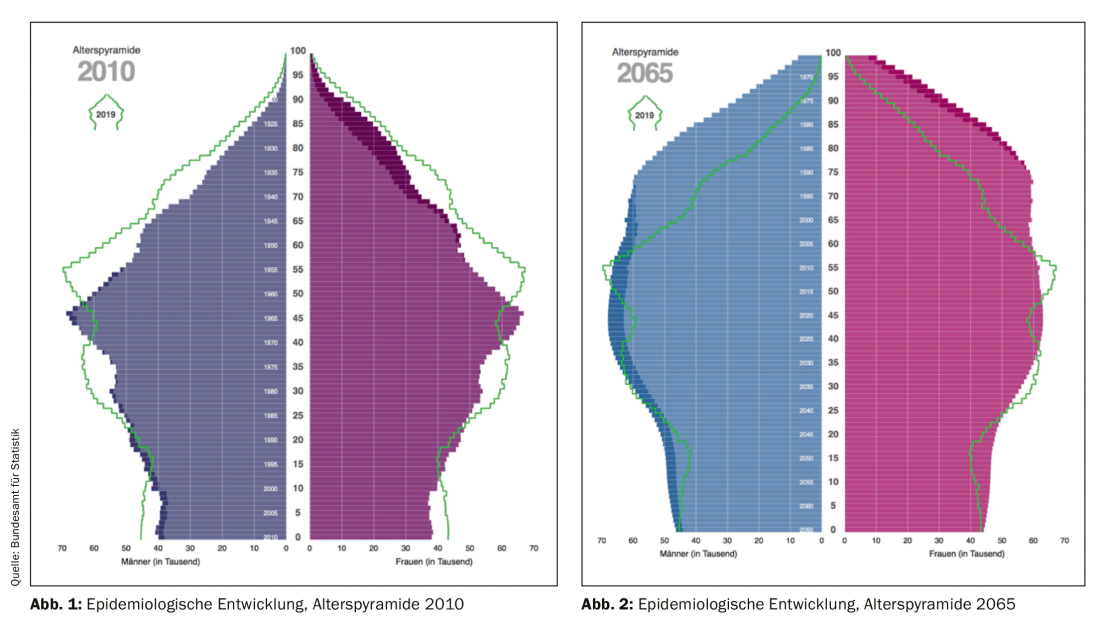
La population des “patients âgés” nécessite une définition plus précise, ce qui constitue le premier obstacle à un traitement structuré du sujet. Dans la littérature, on trouve différentes définitions de la vieillesse. A titre d’exemple, la vieillesse est décrite comme la période de la vie comprise entre l’âge adulte moyen et la mort [2]. L’évolution démographique de la société constitue un défi majeur. Au cours des dix dernières années, la société suisse a été marquée par la croissance et le vieillissement de la population. Fin 2018, environ 1,6 million de personnes étaient âgées d’au moins 65 ans, soit près de 20% de la population (figure 1) [20]. L’espérance de vie en Suisse continue d’augmenter. Depuis 1990, l’espérance de vie moyenne a augmenté de 7,5 ans pour les hommes et de 4,5 ans pour les femmes. Elle est actuellement de 83 ans [19]. L’Office fédéral de la statistique développe des scénarios sur l’évolution de la population suisse. Selon ces scénarios, la part de la population âgée de plus de 65 ans pourrait atteindre environ 30% en 2065 (figure 2) [6,11,19]. Les progrès de la médecine sont les principaux responsables de ces évolutions. Bien que la proportion de décès dus aux maladies cardiovasculaires ait été réduite de 20% en Suisse entre 1995 et 2014, un tiers de la société continue de mourir de maladies cardiovasculaires [11]. A l’avenir, il y aura d’une part plus de patients âgés en bonne santé, mais d’autre part aussi plus de patients malades/polymorbides. On peut s’attendre à une augmentation de la demande de services de santé.
Qu’est-ce qu’une thérapie maximale ? Une thérapie maximale peut inclure toutes les possibilités techniques et médicales. Mais est-ce bien raisonnable ? Il semble plus judicieux de viser une thérapie maximale en fonction de la maladie de base, des comorbidités et de la volonté du patient. Une focalisation purement cardiologique n’a pas de sens dans ce contexte.
Les besoins et les priorités des personnes âgées de plus de 75 ans diffèrent des populations de patients étudiées dans la plupart des études et guidelines cardiologiques (40-75 ans). Les souhaits des personnes âgées ne sont pas les mêmes que ceux des membres de la famille, des soignants ou des médecins qui les suivent. Le maintien de l’autonomie, des fonctions quotidiennes et des conditions de vie est essentiel. Par exemple, le maintien dans un environnement familier et l’évitement de la douleur et des soucis sont prioritaires.
Cette approche globale des besoins, dans le contexte des possibilités et des implications médicales, est de plus en plus importante. Dans ce contexte, l’évaluation de l’âge biologique revêt une plus grande importance [12]. L’âge chronologique diverge de plus en plus de l’âge calendaire. De nouveaux examens avec des évaluations plus globales gagnent en importance afin d’objectiver l’âge biologique et un traitement approprié. Outre la gériatrie, des efforts sont faits dans ce sens en cardiologie, notamment pour mieux évaluer l’âge biologique. Dans la section suivante, quelques domaines clés de la cardiologie sont présentés à titre d’exemple par rapport aux directives actuelles, en mettant l’accent sur les patients âgés.
Hypertension artérielle
Les données de l’Enquête suisse sur la santé 2012 ont illustré de manière impressionnante l’importance de l’hypertension artérielle avec l’âge. Chez les 65-74 ans, 47% des hommes et 38% des femmes sont traités par antihypertenseurs, et chez les plus de 75 ans, plus de la moitié [11]. En 2018, la Société européenne de cardiologie (ESC) a publié de nouvelles lignes directrices concernant la prise en charge de l’hypertension artérielle. Chez les patients âgés de plus de 65 ans, la valeur cible de la pression artérielle systolique est désormais de 130-139 mmHg. Ces valeurs cibles de pression artérielle s’appliquent indépendamment des comorbidités. Toutefois, la fixation des valeurs cibles de pression artérielle doit tenir compte de la tolérance au traitement. Il est utile de suivre le patient âgé de manière plus étroite afin de détecter rapidement les effets indésirables potentiels (exemples : Hypotension symptomatique, troubles orthostatiques, détérioration de la fonction rénale, troubles électrolytiques) [8,9,13].
Maladie coronarienne
L’âge a une influence décisive sur la maladie coronarienne (MC), en termes de présentation clinique, de probabilité de pré-test d’une sténose coronaire pertinente et de recommandations diagnostiques et thérapeutiques. La présentation clinique des patients âgés n’est souvent pas claire et nécessite une large réflexion sur le diagnostic différentiel. Les lignes directrices de l’ESC (2018) exigent, pour le choix approprié du diagnostic de l’ischémie (diagnostic invasif versus diagnostic non invasif), la détermination de la probabilité pré-test pour estimer une sténose coronaire pertinente. L’âge, le sexe, la présentation clinique et le stade CCS (Canadian Cardiovascular Society, classification des stades de l’angine de poitrine stable) sont pris en compte (tableau 1).
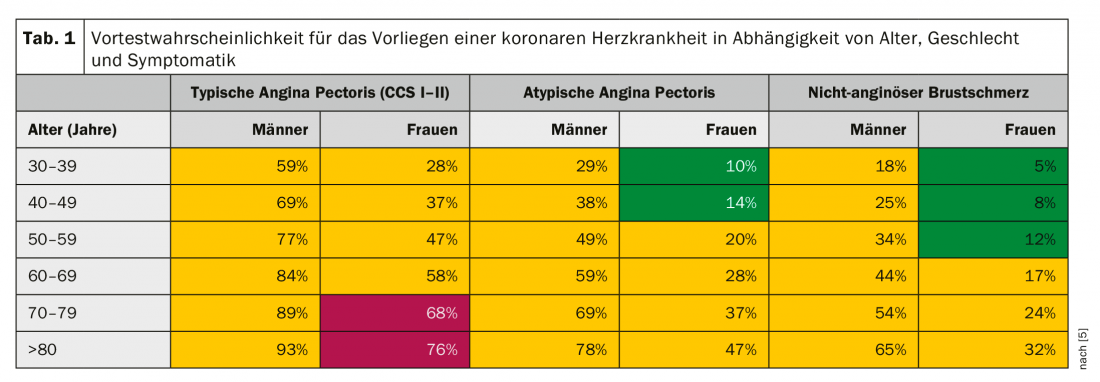
En cas de probabilité intermédiaire de pré-test (15% à 85%, Tab. 1 : jaune), un diagnostic d’ischémie non invasif doit être effectué en premier lieu. En cas de probabilité élevée de pré-test (>85%, tab. 1 : rouge) ou de symptômes pectangineux très intenses et typiques (CCS > III), il est recommandé de procéder directement à une évaluation invasive, par angiographie coronaire. L’estimation de la probabilité pré-test permet, outre le choix approprié du diagnostic d’ischémie, d’éviter les examens invasifs inutiles, de justifier les examens invasifs nécessaires et d’optimiser l’utilisation des ressources.
L’indication d’une angiographie coronaire ne doit pas être prise à la légère. Mais ne pas les fournir peut aussi conduire à passer à côté de résultats potentiellement traitables et mettant la vie en danger. Le choix d’une revascularisation doit être motivé par des facteurs pronostiques et/ou symptomatiques. Les méthodes invasives sont en constante amélioration. Le risque péri-interventionnel peut être réduit et les possibilités interventionnelles ne cessent d’augmenter. Cela entraîne par conséquent une augmentation des angiographies coronaires diagnostiques et thérapeutiques. Si l’indication d’une revascularisation coronaire n’est pas donnée, n’est pas souhaitée ou n’est pas techniquement possible, il convient de rechercher un traitement médicamenteux anti-ischémique optimal. En ce sens, le souhait du patient âgé de ne plus subir d’intervention peut être respecté et un traitement anti-ischémique peut atténuer les symptômes. Cependant, de nombreux patients âgés préfèrent subir une intervention plutôt que d’ingérer davantage de médicaments. En fin de compte, il faut une thérapie individuelle en étroite concertation avec le patient [1,16].
Qu’en est-il dans une situation aiguë ? En effet, les patients âgés se présentent souvent aux urgences avec un infarctus du myocarde sans sus-décalage du segment ST (NSTEMI) ou un angor instable, et plus rarement avec un infarctus du myocarde avec sus-décalage du segment ST (STEMI). Beaucoup de ces patients sont souvent traités de manière optimale par des médicaments ou des méthodes invasives, mais avec une certaine réticence. Des études montrent que les patients âgés de 80 ans continuent de bénéficier davantage d’interventions invasives que d’une stratégie purement médicamenteuse. Chez les patients de plus de 90 ans, aucune différence n’a été observée entre une procédure invasive et une procédure médicamenteuse [21].
Maladies cardiaques valvulaires
La prévalence des valvulopathies augmente fortement avec l’âge. Dans notre article, nous nous concentrerons sur la sténose de la valve aortique (SA) et l’insuffisance de la valve mitrale (IM). Les valvulopathies nécessitent une évaluation structurée. Outre les plaintes d’un patient, il convient de comprendre et d’appréhender l’étiologie, la sévérité et le mécanisme d’un vitiligo valvulaire. Les effets physiopathologiques, tels que la taille des ventricules, la fraction d’éjection ou la pression artérielle pulmonaire, doivent être pris en compte. La principale modalité d’examen est l’échocardiographie. Les facteurs extracardiaques, les maladies concomitantes, l’état général et la volonté du patient sont essentiels pour la prise en charge des valvulopathies et doivent être pris en compte lors de l’indication de l’évaluation et du traitement des valvulopathies. Si l’indication d’un remplacement valvulaire est posée, les patients doivent faire l’objet d’une discussion pré-interventionnelle au sein de l’équipe de cardiologie [3–5].
Il faut également garder à l’esprit que le patient âgé en cardiologie présente une particularité péri- et postopératoire. Une mobilité réduite (objectivée par un test de marche de 6 minutes) ou une oxygénodépendance sont considérées comme les principaux facteurs d’augmentation de la mortalité postopératoire. Il existe également un lien entre la gravité de l’insuffisance rénale et la mortalité après une intervention sur une valve. Les comorbidités telles que la maladie coronarienne, les maladies cérébrovasculaires ou la maladie artérielle périphérique sont des prédicteurs négatifs de la survie. Tous ces facteurs doivent être analysés par l’équipe soignante [3–5].
Sténose de la valve aortique
Les traitements conservateurs, tels que la prise de statines, ne peuvent pas influencer la progression d’une SA déjà modérée. En conséquence, les patients asymptomatiques atteints de SA sévère ou les patients qui ne se qualifient pas encore pour un remplacement valvulaire doivent faire l’objet d’une surveillance clinique et échocardiographique étroite. Pour les patients atteints de SA sévèrement asymptomatique, un intervalle d’examen de six mois est recommandé.
Les interventions sur les valves sont chirurgicales (remplacement de la valve aortique, RVA) ou par cathéter (implantation de valve aortique transcathéter, TAVI). Le choix de la méthode d’intervention (AKE vs TAVI) est en plein bouleversement et nécessite une discussion interdisciplinaire au sein de l’équipe Heart. Les guidelines de 2017 sont utiles pour le choix de la méthode d’intervention mais ne sont déjà plus à jour sur le plan scientifique. Les interventions sur les valves aortiques ne doivent être effectuées que dans des centres disposant d’un service de cardiologie et de chirurgie cardiaque. Le choix de l’intervention doit se faire sur la base d’une évaluation minutieuse et individuelle.
Le remplacement chirurgical de la valve aortique est recommandé chez les patients présentant un faible risque opératoire. Chez les patients âgés, les prothèses valvulaires biologiques sont presque exclusivement implantées. Les principaux avantages de cette procédure sont les années d’expertise et les bons résultats à long terme.
Le TAVI est recommandé chez les patients présentant un risque opératoire élevé ou chez les patients non éligibles à une intervention chirurgicale. Le principal avantage pour le patient est le caractère moins invasif, mais aussi la mobilisation rapide après l’intervention. Des études ont montré de bons résultats chez les patients à risque faible, moyen et élevé. Il manque des études qui démontrent la durabilité à long terme, bien que les résultats semblent très prometteurs jusqu’à 5 ans. On investit beaucoup dans le développement de nouveaux matériaux et de nouvelles techniques et l’intervention devient de plus en plus sûre. Le groupe de patients TAVI va s’élargir. À l’avenir, il est probable que des patients de plus en plus âgés/polymorbides et des patients plus jeunes présentant un faible risque opératoire pourront bénéficier du TAVI [3–5,18].
Insuffisance valvulaire mitrale
L’insuffisance valvulaire mitrale (IM) représente la deuxième indication la plus fréquente de chirurgie valvulaire. L’IM primaire et l’IM secondaire sont complètement différentes, notamment en termes de traitement (chirurgical ou par cathéter) [3–5].
Insuffisance mitrale primaire : Dans l’IM primaire, un ou plusieurs composants de l’appareil valvulaire mitral sont directement concernés. Les causes les plus fréquentes sont les altérations dégénératives (prolapsus, rupture des fils tendineux), suivies des endocardites. La chirurgie des valves cardiaques est le traitement causal de l’IM primaire. La reconstruction valvulaire doit être préférée au remplacement valvulaire lorsque cela est possible. L’âge n’a pas d’influence sur l’indication d’une opération. La prescription d’un inhibiteur de l’ECA et un traitement adéquat de l’insuffisance cardiaque doivent être effectués chez les patients qui ne sont pas encore ou pas encore éligibles pour une intervention chirurgicale. Il en va de même si les symptômes persistent malgré l’opération. La prise en charge de l’IM primaire chronique sévère est présentée dans les ESC Guidelines 2017 [3–5].
Insuffisance mitrale secondaire : L’IM secondaire résulte d’un déséquilibre entre les forces de fermeture et de maintien sur la valve mitrale, suite à un trouble de la géométrie du ventricule gauche. L’étiologie la plus fréquente est la cardiopathie dilatée et ischémique. La fibrillation auriculaire peut également entraîner une dilatation de l’oreillette gauche et une dilatation consécutive de l’annulus de la valve mitrale. De nombreux patients cardiologiques âgés sont touchés par une IM secondaire.
Le traitement médicamenteux est essentiel en cas d’IM secondaire et constitue toujours la première étape du traitement. Elle est basée sur les recommandations d’un traitement optimal de l’insuffisance cardiaque. En cas de persistance des symptômes malgré un traitement médicamenteux optimal, une intervention sur la valve doit être évaluée. Il est également souhaitable de procéder à une évaluation structurée au sein de l’équipe cardiaque avant une intervention sur la valve mitrale. La cardiopathie ischémique est une cause fréquente d’IM secondaire. La situation de la circulation sanguine, respectivement la vitalité du myocarde est essentielle. S’il existe une option de revascularisation et que le myocarde est considéré comme vital, une chirurgie de la valve mitrale doit être discutée. Si aucun traitement de revascularisation n’est nécessaire, que le patient est traité de manière optimale par des médicaments et que la fraction d’éjection du ventricule gauche est de >30%, une opération peut être envisagée.
Outre les opérations sur les valves, les procédures percutanées sont de plus en plus utilisées. La procédure dite “edge-to-edge”, également connue sous le nom de MitraClip, convient aux patients qui ne nécessitent pas de revascularisation et dont le risque opératoire est élevé. Dans ces cas également, la condition préalable est la persistance de symptômes malgré un traitement médicamenteux optimal et des morphologies valvulaires adaptées à l’échocardiographie [3–5].
Fibrillation auriculaire
La fibrillation auriculaire (FA) est de loin le trouble du rythme cardiaque le plus fréquent. On estime que 25% des personnes actuellement âgées de 40 ans développeront une FA au cours de leur vie. Il existe une corrélation directe entre la prévalence de la FA et l’âge. La FA est associée à une augmentation de la mortalité et est responsable de 20 à 30% de tous les accidents vasculaires cérébraux. La prévalence de la FA chez les patients de plus de 65 ans est d’environ 5%, dont 1,4% non diagnostiqués [15]. Les lignes directrices ESC 2016 recommandent un dépistage “opportuniste” chez les patients de plus de 65 ans. Le traitement devrait tenir compte de différents domaines, qui sont présentés à titre d’exemple avec le patient cardiologique âgé.
Facteurs prédisposants : Les maladies cardiovasculaires augmentent le risque de FA, de FA récurrente ou de complications associées à la FA. L’hypertension, les maladies des valves cardiaques, le diabète sucré, l’obésité, les maladies pulmonaires et les maladies rénales chroniques sont souvent associées à la FA [15]. Des facteurs tels que l’âge, le tabagisme et la consommation excessive d’alcool sont également considérés comme des facteurs prédisposants. La modification du mode de vie permet de réduire la fréquence et la durée des épisodes de fibrillation auriculaire, voire de les supprimer. [17].
Prévention des AVC : pour évaluer l’anticoagulation, le risque d’AVC est déterminé par le score CHA2DS2-VASc. L’âge a une influence déterminante à cet égard. Les hommes avec ≥2 points et les femmes avec ≥3 points bénéficient d’une anticoagulation. Le risque individuel de saignement et le souhait du patient doivent être pris en compte pour décider d’un traitement anticoagulant. En particulier chez les personnes âgées, le risque d’accident vasculaire cérébral devrait toujours être comparé au risque de saignement. Différents scores permettent d’évaluer le risque de saignement (notamment le score HAS- BLED). Les facteurs de risque d’AVC et d’hémorragie se recoupent. En raison de leur profil d’effets secondaires plus favorable et de leur facilité de prise, les DOAK sont généralement préférables. S’il existe une contre-indication claire à l’anticoagulation, en particulier chez les patients âgés polymorbides, une fermeture de l’oreillette gauche peut être envisagée.
Régulation de la fréquence cardiaque : on distingue le contrôle de la fréquence et le contrôle du rythme. Chez les patients âgés, un simple contrôle de la fréquence peut tout à fait conduire à une disparition des symptômes. L’ablation par cathéter (isolation des veines pulmonaires) est une méthode élégante pour soulager les symptômes, surtout si le patient est encore très actif. Chez un patient âgé qui n’est plus très actif, on se limitera plutôt à un contrôle de la fréquence. Si les médicaments n’y parviennent pas, l’ablation du nœud AV et l’implantation d’un stimulateur cardiaque peuvent également aider [7].
Prévention des maladies cardiovasculaires
De plus en plus, nous sommes confrontés à des discussions passionnantes sur la prévention primaire et secondaire chez les patients âgés. Les évaluations de risque courantes, telles que le score AGLA (groupe de travail sur les lipides et l’athérosclérose) pour la prévention primaire des événements cardiovasculaires, ne prennent pas en compte les patients de plus de 75 ans. En raison du faible nombre de données disponibles chez les patients âgés, il n’existe que peu de recommandations concernant la prophylaxie primaire chez les patients de plus de 75 ans. Une étude récemment publiée a montré une réduction potentielle du risque cardiovasculaire chez des patients âgés de 75 ans qui poursuivent un traitement préventif primaire par statine [10]. La terminaison d’une statine dans cette tranche d’âge a entraîné des hospitalisations plus fréquentes pour événements cardiovasculaires. En tant que prévention secondaire, le traitement par statine est également indiqué chez les personnes âgées [10]. La prise d’aspirine en prévention primaire, chez des patients sains de plus de 70 ans, n’a pas montré d’avantage de survie sans maladie par rapport au placebo. Un plus grand nombre de décès, en particulier de décès liés à des tumeurs, a été enregistré dans le groupe aspirine [14]. L’importance des modifications du mode de vie (alimentation équilibrée, activité physique) et le traitement conjoint des comorbidités sont essentiels et indépendants de l’âge.
Résumé
En résumé, il n’y a pas de réponse générale à la question de savoir si un traitement maximal est approprié chez un patient âgé. En principe, à un âge avancé, on appliquera un traitement symptomatique. Les aspects pronostiques sont moins mis en avant. Des critères tels que la qualité de vie, la communication ouverte ou le réseau social gagnent en importance chez les patients âgés. On ne peut pas se focaliser uniquement sur l’organe “cœur”. Une médecine holistique et une approche interdisciplinaire devraient être pratiquées. L’approche individuelle du patient âgé est de plus en plus importante afin de lui fournir la thérapie optimale, pas toujours maximale. Dans ce contexte, la communication avec le patient et ses proches joue un rôle crucial.
Quels sont les besoins et les conditions de vie ? Le patient cardiologique âgé est-il encore un montagnard actif, son rayon maximal est-il le magasin du village ou même seulement la maison de soins ? Chez un montagnard actif, même à plus de 75 ans, on évaluera par exemple une isolation des veines pulmonaires, alors que chez un patient en maison de retraite, on traitera en priorité une fibrillation auriculaire par un contrôle de fréquence. La situation est plus difficile pour les urgences cardiaques. Faut-il hospitaliser et revasculariser un patient de maison de retraite ayant subi un infarctus aigu du myocarde ? Il est très important que ces patients aient déjà réfléchi au préalable avec leur médecin de famille et leurs proches et qu’ils les formulent. C’est là qu’un testament de vie est utile. Cela vaut également pour la sténose de la valve aortique, dont l’indication opératoire est rarement surprenante et soudaine. Si le patient et son médecin traitant établissent ensemble un plan de traitement possible à un stade précoce, il est possible de répondre aux souhaits du patient au moment de l’indication de remplacement valvulaire et de faire appel aux spécialistes concernés (cardiologie et chirurgie cardiaque). La prévoyance peut aider à offrir une thérapie optimale plutôt que maximale.
Littérature :
- Achenbach S, Naber C, Levenson B, et al : Indications du diagnostic coronarien invasif et de la revascularisation. Le cardiologue 2017 ; 11(4) : 272-284.
- Balducci L, Bennett J. Anemia in the Elderly. Sauter. 2007
- Baumgartner H, Cremer J, Eggebrecht H, et al. : Commentaire sur les lignes directrices (2017) de l’ESC/EACTS sur la prise en charge des valvulopathies. Le cardiologue, 2018 ; 12(3) : 184-193.
- Baumgartner H, Falk V, Bax JJ, et al : 2017 ESC/EACTS Guidelines for the Management of Valvular Heart Disease. Rev Esp Cardiol (Engl Ed) 2017 ; 71(2) : 110.
- Baumgartner H, Falk V, Bax JJ, et al. : (2017b). Guide de poche : Prise en charge des valvulopathies (version 2017). Société européenne de cardiologie (ESC) et Société allemande de cardiologie (DGK).
- Despotovic D, Schmied CH : Importance croissante des biomarqueurs cardiaques. info@coeur+vase, 2019 ; 2.
- Eckardt L, Deneke T, Diener HC, et al. : Commentaire sur les lignes directrices 2016 de la Société européenne de cardiologie (ESC) sur la prise en charge de la fibrillation auriculaire. Der Kardiologe 2017 ; 11(3) : 193-204.
- Emrich IE, Bohm M, Mahfoud F (2018) : Guide de poche : Prise en charge de l’hypertension artérielle (version 2018). Société européenne de cardiologie (ESC) et Société allemande de cardiologie (DGK).
- Emrich IE, Bohm M, Mahfoud F. The 2018 ESC/ESH Guidelines for the management of arterial hypertension : A German point of view. Eur Heart J 2019 ; 40(23) : 1830-1831.
- Giral P, Neumann A, Weill A, Coste J : Effet cardiovasculaire de l’arrêt des statines en prévention primaire à l’âge de 75 ans : une étude de cohorte nationale basée sur la population en France. Eur Heart J 2019 ; 40(43) : 3516-3525.
- Fondation de cardiologie S. Chiffres et données sur les maladies cardio-vasculaires en Suisse. édition 2016. Fondation suisse de cardiologie.
- Jia L, Zhang W, Chen X : Méthodes communes d’estimation de l’âge biologique. Clin Interv Aging 2017 ; 12 : 759-772.
- Mahfoud F, Böhm M, Bongarth CM, et al. : Commentaires sur les lignes directrices (2018) de la Société européenne de cardiologie (ESC) et de la Société européenne d’hypertension (ESH) pour la prise en charge de l’hypertension artérielle. Le cardiologue 2019 ; 13(1) : 17-23.
- McNeil JJ, Nelson MR, Woods RL, et al : Effect of Aspirin on All-Cause Mortality in the Healthy Elderly. N Engl J Med 2018 ; 379(16) : 1519-1528.
- Mozaffarian D, Benjamin EJ, Go AS, et al : Heart disease and stroke statisticss–2015 update : a report from the American Heart Association. Circulation 2015 ; 131(4) : e29-322.
- Neumann FJ, Byrne RA, Sibbing D, et al. : Commentaire sur les lignes directrices (2018) de l’ESC et de l’EACTS sur la revascularisation du myocarde. Le cardiologue 2019 ; 13(4) : 181-192.
- Pathak RK, Middeldorp ME, Lau DH, et al : Aggressive risk factor reduction study for atrial fibrillation and implications for the outcome of ablation : the ARREST-AF cohort study. J Am Coll Cardiol 2014 ; 64(21) : 2222-2231.
- Siontis GC, Praz F, Pilgrim T, et al : Transcatheter aortic valve implantation vs. surgical aortic valve replacement for treatment of severe aortic stenosis : a meta-analysis of randomized trials. Eur Heart J 2016 ; 37(47) : 3503-3512.
- Statistiques, B. f. (2017). Section des soins de santé, Santé de la population. Statistiques de poche 2017.
- Statistiques, B. f. (2018). Population résidente permanente par catégorie de nationalité, âge et canton, 3e trimestre 2018.
- Tegn N, Abdelnoor M, Aaberge L, et al : Invasive versus conservative strategy in patients aged 80 years or older with non-ST-elevation myocardial infarction or unstable angina pectoris (After Eighty study) : an open-label randomised controlled trial. Lancet 2016 ; 387(10023) : 1057-1065.
CARDIOVASC 2019 ; 18(6) : 26-29