Introduction : La distinction clinique entre un accident vasculaire cérébral et une crise d’épilepsie n’est pas toujours facile à faire en situation d’urgence. Cependant, pour poser l’indication d’un traitement par thrombolyse, il est très important de faire la distinction entre ces deux types de pathologies. Les signes dits. Les signes précoces d’ischémie peuvent souvent être détectés par scanner dans les premières heures suivant un AVC. Toutefois, en leur absence et si la symptomatologie clinique n’est pas claire, le scanner de perfusion peut fournir des informations supplémentaires. Cet examen permet de différencier le tissu cérébral irréversiblement endommagé, appelé “noyau de l’infarctus”, du tissu cérébral potentiellement récupérable et moins perfusé, appelé “pénombre”.
Rapport de cas : Le patient, âgé de 79 ans, nous a été adressé en urgence au service central des urgences pour un trouble de la conscience survenu de manière aiguë et une aphasie globale. A l’entrée, le patient était éveillé mais ne répondait pas aux sollicitations ou aux questions. Le discours spontané était nettement réduit, le patient n’exprimant que des “oui” et des “non”. Des mouvements de mastication de courte durée ont été observés. Tous les membres ont bougé spontanément. Un diagnostic d’infarctus cérébral ischémique ou d’hémorragie intracérébrale était suspecté. En raison des mouvements de mastication et de mordillement qui semblent être des automatismes oro-faciaux, nous avons pensé à un diagnostic différentiel avec un événement épileptique dans le sens d’une crise dyskognitive ou d’un état de mal épileptique focal en cas de symptômes persistants. Parmi ses antécédents, il convient de mentionner un syndrome métabolique et une hémochromatose héréditaire, dont les dernières saignées ont été effectuées en 2008.
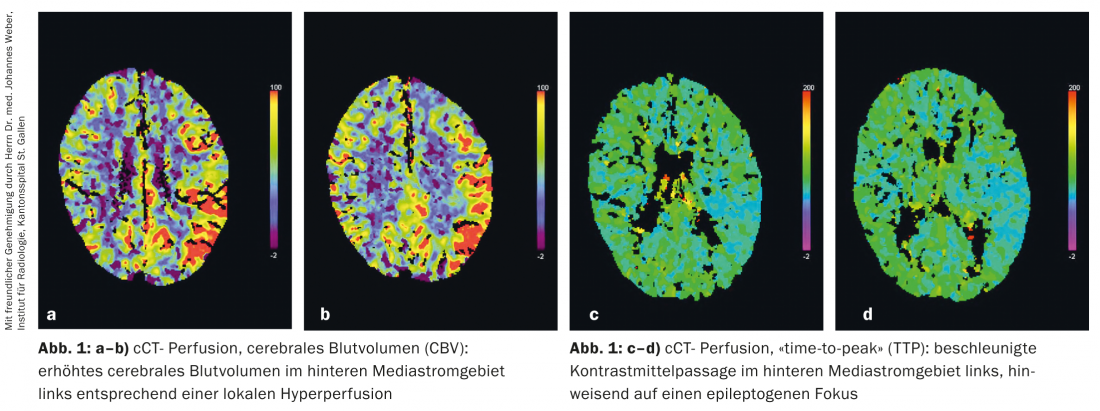
Imagerie : nous avons effectué une tomodensitométrie crânienne avec angiographie par CT des vaisseaux extracrâniens et intracrâniens, qui n’a révélé aucun saignement, aucune ischémie démarcative ni aucune occlusion ou obstruction vasculaire. -sténose. Une thrombolyse systémique a été envisagée en raison du début des symptômes clairement identifiable par l’anamnèse externe et en l’absence de contre-indications, et nous avons réalisé un scanner de perfusion, qui a révélé une hyperperfusion focale du tiers postérieur du territoire médiastinal gauche et a pu être interprété comme un foyer épileptogène, afin d’établir un diagnostic différentiel avec une crise d’épilepsie. (Fig. 1).
Déroulement : Nous avons ensuite administré 2 mg de lorazépam en IV et une perfusion courte de 2000 mg de lévétiracétam au total. L’électroencéphalographie réalisée simultanément a confirmé la suspicion d’un épisode épileptique avec la mise en évidence d’une altération générale modérée et d’ondes rythmiques (2-3/s) “sharp slow waves” avec des “spike waves” incrustées sur l’hémisphère gauche, au sens d’un état de mal épileptique (Fig. 2).

Dès le lendemain, le patient était conscient avec une aphasie mixte encore présente mais en régression. L’IRM crânienne a révélé des modifications du signal dans l’hippocampe gauche, bien compatibles avec un œdème cellulaire dans le cadre de l’état de mal épileptique. Au cours de l’hospitalisation, le traitement anticonvulsivant par lévétiracétam 2×500 mg/jour n’a pas entraîné de nouvelles crises d’épilepsie et l’aphasie mixte a complètement régressé.
Discussion : La mesure de la perfusion cérébrale par tomodensitométrie permet de mesurer quantitativement le débit sanguin cérébral (CBF), le volume sanguin cérébral (CBV) et le temps de transit du produit de contraste dans le cerveau (MTT, “mean-transit-time” ou TTP, “time-to-peak”). Les patients ayant subi un accident vasculaire cérébral (AVC) présentent généralement une réduction du flux sanguin cérébral (CBF) ainsi qu’une augmentation prolongée du contraste (TTP). Le noyau de l’infarctus présente également un volume sanguin cérébral (VCS) réduit, alors que le tissu qui n’est pas encore irrémédiablement endommagé, la pénombre, présente un volume sanguin cérébral accru.
En revanche, les patients souffrant d’une crise d’épilepsie présentent une hyperperfusion sur le scanner de perfusion, avec une augmentation de la VBC ou de la FBC et un TTP raccourci.
Dans les cas où il n’est pas possible de distinguer cliniquement avec certitude un AVC d’une crise d’épilepsie ou d’un état de mal épileptique, le scanner de perfusion fournit des informations supplémentaires, notamment lorsqu’il s’agit de poser l’indication d’un traitement par thrombolyse.
Dans le cas présent, il a donc été possible de détecter ce que l’on appelle un Stroke Mimic et d’orienter rapidement le patient vers un traitement adéquat.
Dr. med. Jessica Müller-Westermann
Anita Prochnicki
Dr. méd. Johannes Weber
Littérature :
- Hedna VS, et al : Seizure Mimicking Stroke : Role of CT Perfusion. J Clin Imging Sci 2012 ; 2 : 32.
- Rother J, et al : CT et IRM dans le diagnostic de l’accident vasculaire cérébral aigu et leur rôle dans la thrombolyse. Thromb Res 2001 ; 103 ; 125-133.
- Reith J, et al : Seizures in acute stroke : Predictors and prognostic significance. L’étude sur les AVC de Copenhague. Stroke 1997 ; 28 : 1585-1589.
InFo Neurologie & Psychiatrie 2013 ; 11(6) : 42-43