Le syndrome du canal carpien (SCC) est la neuropathie focale la plus fréquente, généralement sans cause spécifique. L’endormissement nocturne de la main, surtout des doigts I-IV, associé à des douleurs, ainsi que la disparition de la symptomatologie après avoir secoué la main, sont pratiquement pathognomoniques d’un syndrome du canal carpien. En premier lieu, les mesures conservatrices telles que le port d’une attelle de poignet côté palmaire pendant la nuit sont prioritaires. La décompression chirurgicale est indiquée en cas de symptômes croissants de CTS, d’échec des mesures conservatrices ou de troubles de la sensibilité persistants et/ou de parésie du muscle abductor pollicis brevis. Un examen neuro(myo)graphique est généralement obligatoire en préopératoire.
Il est fréquent que des patients souffrant de maladies du système nerveux périphérique soient envoyés pour un examen neurologique. Dans ma pratique, il s’agit principalement de neuropathies focales, comme les lésions radiculaires cervicales et lombaires, le syndrome du canal carpien (SCC) et la neuropathie ulnaire. Les lésions du nerf axillaire, du nerf radial, du nerf péronier commun et du nerf cutané fémoral latéral (meralgia paraesthetica) ainsi que les parésies faciales périphériques sont un peu plus rares. Dans cet article, je me limiterai à la neuropathie focale la plus fréquente, le syndrome du canal carpien CTS, et je vous présenterai un peu plus en détail l’examen électromyographique. En effet, il s’agit là d’une “activité principale” du neurologue.
Symptômes et causes du syndrome du canal carpien
La lésion nerveuse périphérique non traumatique la plus fréquente est le syndrome du canal carpien. Il s’agit d’une compression chronique du nerf médian dans le canal carpien à son passage sous le rétinaculum flexorum (figures 1a et b).
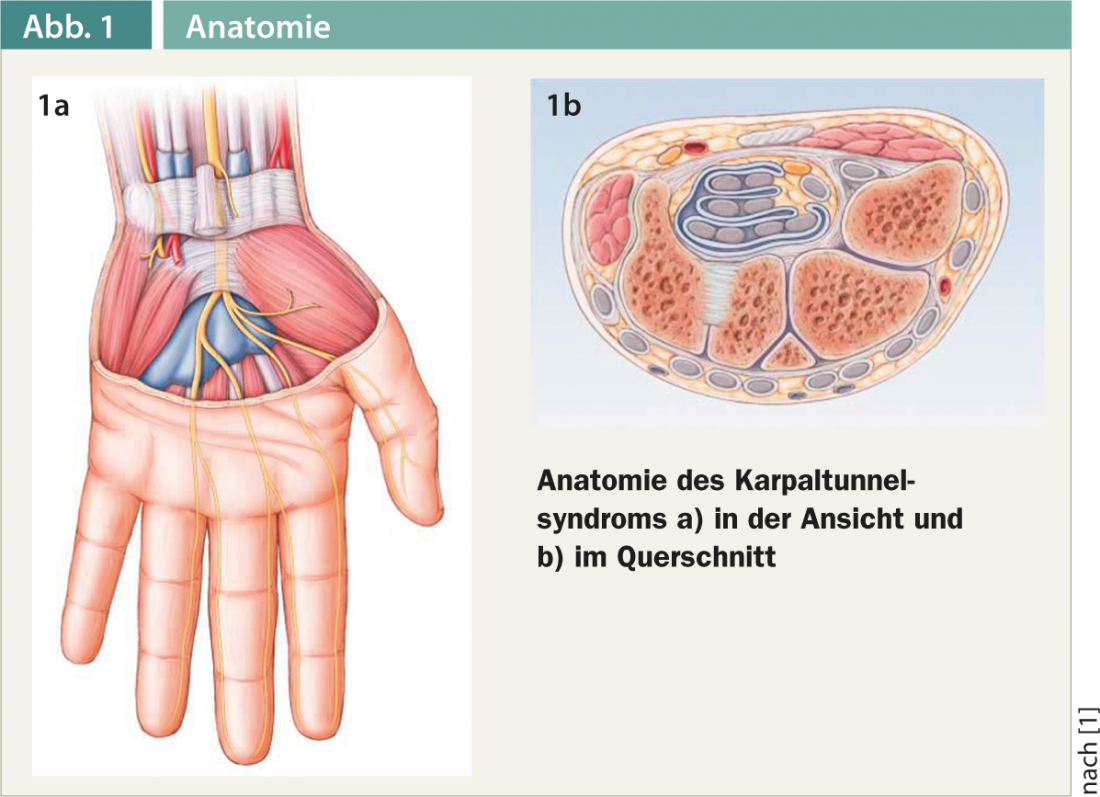
Le syndrome du canal carpien est le syndrome d’engorgement le plus fréquent et représente environ 45% de toutes les lésions nerveuses non traumatiques. L’incidence varie selon les publications. Le risque de développer la maladie est de 8 à 10 %, les femmes étant environ deux fois plus susceptibles de développer la maladie que les hommes. Le CTS survient principalement entre 40 et 50 ans.
Le symptôme typique est la “brachialgia paraesthetica nocturna”, qui est souvent unilatérale au début. Les personnes concernées se réveillent la nuit avec des paresthésies et une sensation de gonflement dans toute la main. Il est souvent fait état de doigts raides, qui semblent gonflés et tendus, et de douleurs qui s’étendent jusqu’à l’épaule. Secouer et masser la main entraîne initialement la disparition des symptômes. Pendant la journée, les mêmes symptômes apparaissent lors de certaines activités comme le tricot, la conduite d’une voiture, d’un vélo ou d’une moto. Une anamnèse présentant les symptômes classiques du SCT mentionnés ci-dessus est pratiquement pathognomonique. Plus tard, des paresthésies et des troubles de la sensibilité persistent, surtout dans les extrémités des doigts du pouce, de l’index et du majeur, et une faiblesse motrice des muscles thénariens ainsi qu’une atrophie thénarienne apparaissent (tableau 1).

Les situations plus difficiles (généralement attribuées par les rhumatologues) sont celles où il existe une cervicobrachialgie due à l’arthrose, à la polyarthrite ou au rhumatisme des tissus mous. L’anamnèse révèle généralement un syndrome douloureux englobant le cou, les épaules, les bras et les mains des deux côtés.
Les paresthésies vont généralement au-delà de la main et sont également signalées au niveau des bras.
La littérature fait état d’une multitude de causes possibles. Un CTS peut être la conséquence d’une fracture du radius distal, d’une masse dans le canal carpien (ganglions, lipomes), d’une variante anatomique ou survenir dans le cadre d’une polyarthrite chronique, d’un diabète sucré ou d’une hypothyroïdie (tableau 2). Cependant, la plupart du temps, aucune cause spécifique ne peut être vérifiée.

Les symptômes typiques du SCT sont connus de la plupart des médecins généralistes et sont d’abord traités de manière conservatrice par le port d’une attelle de poignet palmaire la nuit ou par une infiltration locale de stéroïdes, avant que le patient ne soit adressé au neurologue pour un examen appelé “EMG” et une éventuelle opération.
Examen neurologique et neuromyographique
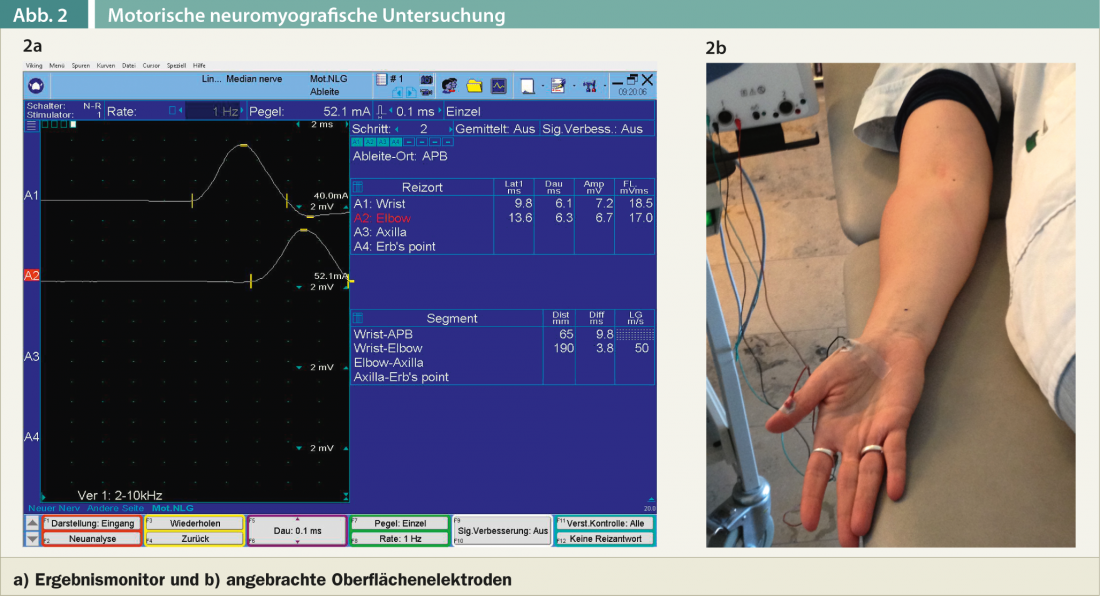
En cas d’antécédents de symptômes classiques du syndrome du canal carpien et en l’absence de maladie associée telle que le diabète sucré ou une affection rhumatologique, je me limite à l’examen neurologique du rachis cervical et des membres supérieurs. L’examen clinique et électromyographique permet non seulement de détecter un syndrome du canal carpien, mais aussi d’exclure d’autres causes, notamment une lésion radiculaire cervicale des racines nerveuses C6 et C7. Après l’examen clinique, une neurographie motrice et sensitive du nerf médian et, le plus souvent, du nerf ulnaire est toujours réalisée. Lors de la neurographie motrice du nerf médian, une dérivation est effectuée sur le muscle abductor pollicis brevis. La stimulation du nerf médian se fait un peu plus près du canal carpien et dans la région du pli du coude. (Fig. 2a).
L’amplitude du potentiel moteur cumulé, la latence motrice distale (temps nécessaire à la stimulation du nerf médian légèrement proximal du canal carpien pour que le potentiel moteur cumulé apparaisse au-dessus du muscle abductor pollicis brevis) et la vitesse de conduction motrice sont mesurées (figure 2b).
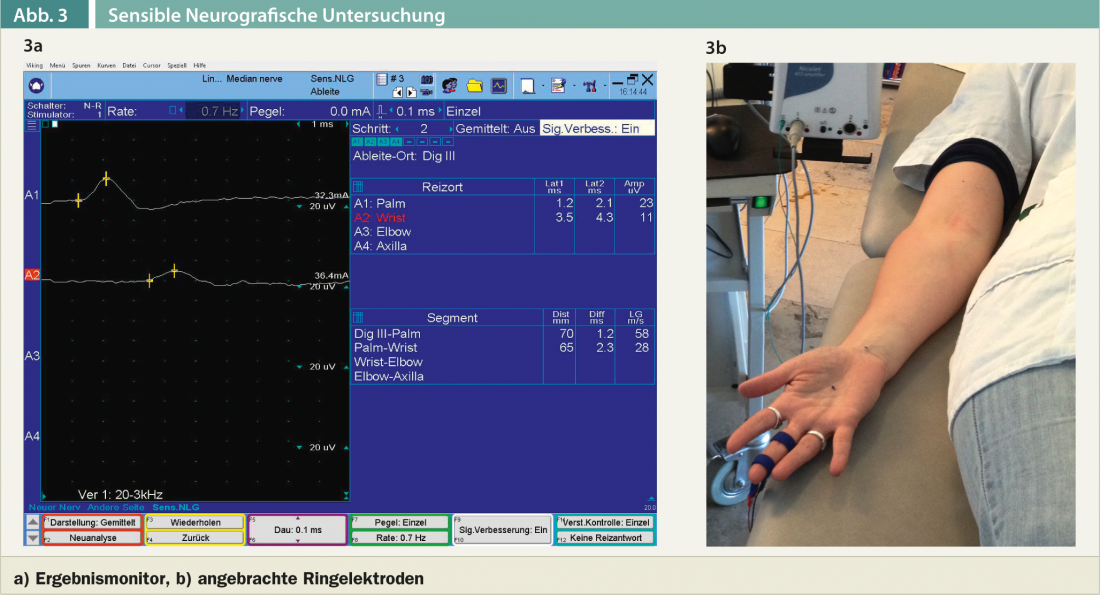
La neurographie sensitive peut être réalisée selon la technique orthodromique ou antidromatique, bien que je préfère systématiquement la technique antidromatique. (Fig. 3a). La dérivation du potentiel d’action du nerf sensitif est effectuée sur un doigt médian, par exemple le majeur, l’index ou les deux doigts. (Fig. 3b). L’irritation se produit dans la zone de la vola et en distal du canal carpien. La stimulation électrique de très courte durée est quelque peu désagréable pour les patients examinés, mais elle est généralement bien tolérée. En cas de faiblesse thénarienne cliniquement évidente ou d’atrophies thénariennes visibles et d’absence de potentiel moteur cumulé sur le muscle abductor pollicis brevis, un examen myographique du muscle abductor pollicis brevis et du muscle pronator quadratus ou pronator teres est également réalisé. Il s’agit d’une piqûre dans le muscle à l’aide d’une électrode aiguille. L’examen myographique est désagréable pour les patients.L’étendue de l’examen électromyographique dépend des résultats cliniques et devrait également varier quelque peu d’un examinateur à l’autre, en fonction de l’école. Il n’existe pas encore de directives internationalement reconnues concernant l’évaluation de la gravité du syndrome du canal carpien (par ex. léger, modéré, grave, évident, prononcé, etc.) – et celle-ci devrait donc varier quelque peu en fonction de l’examinateur. Un léger ralentissement de la vitesse de conduction sensitive dans le segment carpien, avec des paramètres par ailleurs normaux, est généralement classé comme un CTS neurographiquement léger. Si tous les paramètres neurographiques moteurs(latence motrice distale nettement allongée, petit potentiel moteur cumulé) et les paramètres neurographiques sensitifs(vitesse de conduction sensitive nettement ralentie dans le segment carpien, potentiel nerveux sensitif de petite amplitude) sont pathologiques et si des signes de dénervation myographiques peuvent être mis en évidence dans l’abducteur pollicis brevis, le SCT est classé comme sévère ou prononcé. La souffrance subjective n’est pas toujours en corrélation avec les résultats électromyographiques. Ainsi, il y a toujours des patients qui sont considérablement gênés par des paresthésies et des douleurs alors que, sur le plan neurographique, il n’y a qu’un léger CTS. Inversement, certains patients ne consultent leur médecin qu’après avoir constaté une nette atrophie thénarienne et des déficits sensitifs dans les doigts I-III côté palmaire et l’annulaire côté cubital.
La question de savoir à quel moment il convient d’effectuer une décompression chirurgicale du nerf médian est controversée. Selon une récente revue de la CTS parue dans pharma-kritik, il n’existe pas d’études claires sur l’indication de l’opération. D’un point de vue pragmatique, il me semble que la réponse à la question de la chirurgie est plus simple : Personnellement, je pense qu’en cas de symptômes clairs et progressifs de CTS et d’échec des mesures conservatrices, une décompression chirurgicale précoce est recommandée. Au plus tard en présence d’un déficit sensitif persistant, une décompression chirurgicale doit être envisagée.
Littérature :
- NEJM 2002 ; 346 : 1807-1812.
- BMJ 2007 ; 335 : 343-346.
- JAMA 2000 ; 283 : 3110-3117.
- Syndrome du canal carpien, lignes directrices de la DGN ; version : 14/11/2012 ; édité par la Société allemande de neurologie, Georg Thieme Verlag.
- pharma-kritik 2007 ; 9 : 33-36.
- Vogt W : Syndrome du canal carpien – Pathogenèse, diagnostic et cause, aspects de médecine des assurances. Lucerne 1998.
- Forum Med Suisse 2006 ; 6 : 209-214.
- Forum Med Suisse 2004 ; 34 : 565-588.
- Forum Med Suisse 2012 ; 12 : 480-484.











