Les médecins sont souvent sollicités par la famille et les proches pour donner leur avis, leur évaluation et leur traitement. Mais ce faisant, ils se placent souvent, de manière insidieuse et inaperçue, dans une zone d’ombre éthique. La transition entre le traitement professionnellement et personnellement acceptable et le dilemme éthique est fluide. D’une part, il s’agit ici de fournir la base d’une discussion à l’aide des guidelines et des données existantes. D’autre part, il s’agit de mettre en lumière, à l’aide d’exemples, les dangers de l’enchevêtrement des relations personnelles et professionnelles.
En tant que médecins, nous sommes souvent sollicités par des proches et des connaissances pour donner des avis, des évaluations et des traitements, notamment parce qu’ils nous connaissent et nous font confiance. Mais nous nous plaçons ainsi souvent, de manière insidieuse et inaperçue, dans une zone d’ombre éthique. La transition entre le traitement professionnellement et personnellement acceptable et le dilemme éthique est fluide. D’une part, nous souhaitons ici fournir la base d’une discussion avec les guidelines et les données existantes. D’autre part, il s’agit également de mettre en lumière, à l’aide d’exemples, les dangers de l’enchevêtrement des relations personnelles et professionnelles.
Bien sûr que je peux mettre un pansement sur la coupure de mon propre fils. Mais dois-je recoudre moi-même la plaie du genou ; et si celle-ci se trouve sur le menton ? Dois-je arrêter le traitement antihypertenseur de mon propre père ? Puis-je également parler à mon père des effets secondaires d’un traitement antihypertenseur, notamment d’un dysfonctionnement érectile ? Si la sœur d’un chirurgien cardiaque renommé a besoin d’une opération du cœur, qui doit la pratiquer ? Puis-je renouveler l’ordonnance d’antidépresseurs de mon/ma partenaire ?
Ce qui commence comme un simple problème médical se révèle soudain être une situation problématique lorsqu’on y regarde de plus près. Dans de telles situations, nous, les médecins, nous nous retrouvons dans un conflit de rôles entre le médecin traitant et le membre de la famille qui s’occupe de lui. Le problème est certainement encore plus aigu lorsque le patient est un enfant mineur ou un parent dément.
Les données disponibles
Il n’existe pas encore de données concernant le traitement des proches par les médecins suisses. Cependant, en 2002, une étude a été menée sur les propres soins médicaux des médecins généralistes en Suisse [1]. Pour ce faire, 2756 médecins généralistes ont été contactés de manière aléatoire à partir de la base de données de la FMH pour répondre à un questionnaire en ligne. Le taux de réponse a été de 1784, soit 65%. Il s’est avéré que seuls 21% des médecins généralistes suisses avaient leur propre médecin de famille, contre 90% de l’ensemble de la population suisse. Néanmoins, 53% (940 médecins) des personnes interrogées ont déclaré avoir reçu une consultation médicale au cours de l’année écoulée. 1152 médecins ont déclaré avoir pris des médicaments au cours de la semaine précédente, ce qui représente 65% des répondants. 90% d’entre eux l’ont fait avec des médicaments auto-prescrits, qui comprenaient des analgésiques, des tranquillisants, des antidépresseurs et des antihypertenseurs, par ordre décroissant. L’étude conclut que les médecins suisses ont tendance à s’auto-médicamenter, même pour des maladies non bénignes.
Une étude, certes un peu plus ancienne, mais très révélatrice, a été publiée en 1991 [2]. A Chicago, les 691 médecins d’un hôpital ont été interrogés sur le traitement des proches. Sur les 465 réponses reçues (taux de réponse de 65), 461 médecins, soit 99%, ont déclaré avoir déjà été sollicités au moins une fois par des proches pour une faveur médicale. 57% des répondants ont “presque toujours” répondu à une telle demande et 38% supplémentaires “parfois”. Ces “services médicaux” consistaient à “prescrire des médicaments” (83%), “diagnostiquer des maladies nécessitant un traitement” (80%), “effectuer des examens physiques” (72%), pour ne citer ici que les 3 groupes les plus importants. Dans 15% des cas, les collègues ont déclaré avoir agi en tant que médecin responsable principal lors d’un traitement à l’hôpital, 9% ont effectué une opération élective et 4% une opération d’urgence. Il convient de noter que cette enquête comprenait également de nombreux non-chirurgiens et que les chiffres chirurgicaux ne sont donc pas représentatifs.
L’association des chirurgiens allemands a publié en 2017 une enquête auprès de ses 16 849 membres [3]. 77,6% (1247) des 1643 chirurgiens ayant répondu ont déclaré avoir déjà opéré au moins une fois des membres de leur famille ou des amis proches. Cependant, près de 40% d’entre eux (477) ont déclaré avoir eu des doutes avant l’opération.
Il est également intéressant de noter que 361 chirurgiens n’ont jamais opéré de membres de leur famille ou d’amis proches. Parmi eux, 59% ont déclaré “n’avoir jamais été dans cette situation”, 13% ont déploré que “cela ne semblait pas correct”, 11% ont renvoyé à “quelqu’un de mieux” et 17% ont déclaré que “la relation médecin-patient ne fonctionne pas ainsi” ou que “l’objectivité fait défaut”. Dans 1% des cas (2 cas), l’intervention a été effectuée soit par des collègues médecins, soit par d’autres membres de la famille. En ce qui concerne les opérations effectuées, des tentatives d’intervention ont eu lieu dans 96 cas (8,0%) par des collègues et dans 12 cas (1,0%) par des proches ou le patient lui-même. A la question de savoir s’ils apprécieraient un “soutien éthique” ou des “guidelines sur le traitement des proches”, 30,8% ont répondu “oui”.
En résumé, les médecins généralistes suisses n’hésitent pas à s’autotraiter, même pour des traitements plus compliqués. Nous pouvons supposer qu’ils font de même pour leur famille proche, mais les données suisses manquent encore. Les données provenant à la fois des États-Unis et des chirurgiens allemands montrent clairement que les questions médicales des proches sont un problème omniprésent qui concerne tous les médecins.
Guides officiels
Il n’existe que des guidelines isolés sur ce sujet [4]. Cela s’explique certainement par le fait que les situations se présentent de manière très différente. D’une part, la nature de la relation privée entre le médecin et le patient joue un rôle. D’autre part, les problèmes médicaux sont très différents. Dans ce cas, les maladies mentales sont certainement très délicates, ou lorsqu’il s’agit de patients mineurs. Le type de traitement éventuellement nécessaire joue également un rôle (chirurgical ou médicamenteux), tout comme le potentiel de complications qui y est associé.
Les guidelines les plus en vue sont certainement le “Code of medical ethics opinion 1.2.1” de l’American Medical Association (AMA) [5]. Celui-ci déconseille généralement de se traiter soi-même ou les membres de sa famille. Comme exception, le code définit deux situations :
- Si aucun autre médecin n’est disponible en raison d’une situation d’urgence ou d’un isolement géographique, les proches doivent également être traités. Cependant, dès qu’un autre médecin est disponible, le traitement doit être transféré.
- Lorsqu’il s’agit de traiter brièvement une bagatelle.
En outre, des conditions générales et des limites sont définies lorsque des proches sont malgré tout traités :
- Les traitements doivent être documentés et transmis au médecin de premier recours compétent.
- Les médecins doivent reconnaître que le traitement des proches peut avoir un impact sur la relation personnelle.
- Les traitements sensibles et intimes, en particulier pour les patients mineurs, par des membres de la famille doivent être évités.
- Les membres de la famille auront du mal à demander à être soignés par un médecin indépendant, de peur de blesser personnellement le médecin de la famille.
Les lignes directrices “Good medical practice” du General Medical Council (GMC) britannique sont un peu moins détaillées [6]. Il est simplement indiqué ici que nous, médecins, devons éviter de nous soigner nous-mêmes ou de soigner des personnes ayant des liens personnels étroits.
La complexité du sujet fait que ces guidelines sont rédigées de manière très sommaire et universelle. De plus, les guidelines américaines en particulier laissent une échappatoire avec la bagatelle indéfinie. Le fait que des mesures supplémentaires claires aient été définies pour le traitement des proches montre que l’on ne part pas du principe que l’on y renoncera totalement. Les guidelines se contredisent ainsi dans une certaine mesure, mais s’adaptent aussi mieux à la réalité.
La relation médecin-patient étendue complexe
Le grand écart entre les directives mentionnées ici et la réalité représentée dans les études citées montre également le dilemme dans lequel nous nous trouvons en tant que médecins. Ce dilemme provient notamment des différents rôles et attentes et des conflits qui en découlent. D’une part, nous assumons le rôle de médecin traitant et, d’autre part, celui de proche inquiet. Dans la salle de consultation, nous essayons donc de nous asseoir en même temps de chaque côté de la table.

En général, les patients sont rassurés d’avoir un médecin dans leur famille. Celui-ci peut aider à s’orienter dans le système médical complexe, à expliquer les termes et les procédures médicales, et donne l’assurance de ne pas être victime d’une erreur médicale grossière. Néanmoins, la présence d’un médecin au sein de la famille comporte également des risques. Ainsi, l’association de la relation privée-personnelle et de la relation professionnelle médecin-patient présente des avantages et des inconvénients tant pour le patient que pour le médecin, qui sont résumés dans le tableau 1.
Mais si l’on examine de plus près la relation médecin-patient, il devient évident qu’elle ne se résume pas aux deux composantes “médecin” et “patient” et à l’interaction qui en découle. Les composantes supplémentaires des “proches” et celles des “collègues de travail” médicaux du médecin influencent les relations de plusieurs manières. Il est également important de noter que les proches du patient font également partie de l’environnement privé/personnel du médecin. En tant que proches et médecins, nous sommes confrontés à différentes attentes (tableau 2) [7].
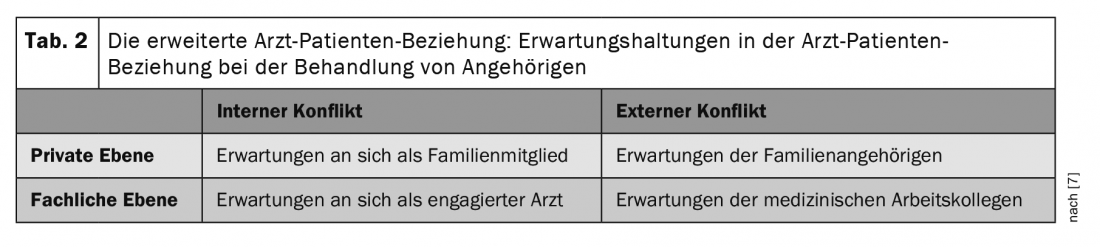
Le médecin est au centre de ce processus et doit s’expliquer aussi bien à l’intérieur de la relation médecin-patient qu’à l’extérieur, par exemple avec les membres de la famille, mais aussi avec les collègues de travail médicaux. D’une part, ce conflit se joue “en interne” , en termes d’attentes vis-à-vis de nous-mêmes. Nous, médecins, voulons d’une part assumer notre rôle de “membre de la famille” qui prend soin des patients, mais nous ne pouvons pas pour autant nous défaire de notre rôle et de nos connaissances de “professionnels de la santé”. Notre connaissance accrue de la situation familiale, des antécédents et des préférences de traitement permet en retour de mieux évaluer le patient et de l’orienter vers le traitement approprié.
Le conflit “externe” est constitué d’une part par les “attentes des proches”, qui nous font confiance en nous adressant des demandes et des problèmes médicaux. Les membres de la famille eux-mêmes attendent généralement un engagement fort de notre part, en tant que médecins, en cas de problèmes médicaux au sein de la famille. Cet engagement n’est pas seulement attendu des membres de la famille, mais aussi en partie des collègues médecins qui s’occupent de nos proches (“attente des autres médecins”).
Discussion
Le fait qu’il existe un écart significatif entre les lignes directrices présentées et le bon sens des professionnels de la santé est également la conclusion du travail de Fromme et al. [8]. L’implication des proches travaillant dans le domaine médical est considérée comme allant de soi par la plupart des personnes concernées, notamment pour les soutenir et les conseiller. Fromme et al. ont pour cette raison remplacé les règles strictes des guidelines par l’autoréflexion du médecin impliqué. Pour éviter les conflits mentionnés ci-dessus, ils nous conseillent de réfléchir uniquement à “ce que je ferais si je n’avais pas obtenu de diplôme médical”. Ils déconseillent en particulier les actions explicitement médicales. Un autre point important est également mis en évidence dans ce travail. Si nous persuadons un proche qu’un problème n’a rien d’inquiétant, cela peut avoir des conséquences dangereuses. Une telle déclaration de la part d’un membre de la famille exerçant une profession médicale ne doit pas empêcher une consultation et un examen en bonne et due forme.
Une approche similaire de ce problème a déjà été publiée en 1992. La Puma et al. ont également mis l’accent sur l’autoréflexion, mais ici de manière plus détaillée avec 7 questions (aperçu 1) [9]. Répondre correctement aux questions doit garantir au patient un traitement objectif, équitable et non conflictuel ou simplement un soutien dans son traitement.
Jusqu’à présent, seul le médecin était tenu de remettre en question le traitement d’un proche. À l’heure de la communication ouverte et de l’information du patient, je pense qu’une partie de cette responsabilité peut également être transférée à la famille en tant que patient. Cela suppose toutefois que le médecin formé aborde le conflit potentiel entre la relation personnelle et la relation professionnelle.
Résumé
Étant donné que nous, professionnels de la santé, représentons également une partie importante de notre famille en tant que membre de la famille et que la famille occupe généralement une place importante dans la société, il nous est impossible de ne pas répondre aux demandes médicales des membres de la famille. Les directives officielles existantes recommandent clairement de ne pas s’impliquer dans le traitement médical des proches, mais les quelques études disponibles montrent que ce n’est pas le cas dans la réalité. Comme cette distanciation claire par rapport aux problèmes médicaux des proches n’est pas compatible avec notre comportement social, une règle aussi absolue n’est pas applicable.
Lorsque des membres de la famille proche reçoivent un traitement médical, il est important qu’au moins le médecin soit conscient du potentiel de conflit que cela implique. Dans ce cas, le médecin doit être conscient des différents rôles qu’il assume et des attentes des proches et des collègues médecins qui y sont liées. Afin de fixer les limites d’une relation médecin-patient des proches, il est utile de se les définir par une réflexion critique sur soi-même.
Messages Take-Home
- En tant que professionnels de la santé, le traitement des proches est un problème omniprésent qui présente un grand potentiel de problèmes éthiques.
- Plusieurs guidelines existent, mais il y a un grand écart entre les guidelines et la pratique vécue.
- Une réflexion critique sur soi-même doit permettre de fixer des limites au traitement des proches. Demandez-vous en particulier quelles possibilités s’offriraient à vous si vous n’étiez pas médecin.
Littérature :
- Schneider M, Bouvier Gallacchi M, Goehring C, et al. : Personal use of medical care and drugs among Swiss primary care physicians. Swiss Med Wkly 2007 ; 137(7-8) : 121-126.
- La Puma J, Stocking CB, La Voie D, Darling CA : Quand les physiciens traitent des membres de leur propre famille. Pratiques dans un hôpital communautaire. N Engl J Med 1991 ; 325(18) : 1290-1294.
- Knuth J, Bulian DR, Ansorg J, Büchler P : When You Operate on Friends and Relatives : Results of a Survey among Surgeons. Med Princ Pract [Internet] 2017 ; 26(3) : 235-244. Disponible à partir de : www.karger.com/DOI/10.1159/000456617.
- Gold KJ, Goldman EB, Kamil LH, et al. : Pas de rendez-vous nécessaire ? Défis éthiques dans le traitement des amis et de la famille. N Engl J Med 2014 ; 371(13) : 1254-1258.
- Association médicale américaine. Code of Medical Ethics Opinion 1.2.1 [Internet]. [cited 2021 May 25]; Disponible à partir de : www.ama-assn.org/delivering-care/ethics/treating-self-or-family.
- Conseil médical général. Bonnes pratiques médicales 2013 ; paragraphe 16.
- Chen FM, Feudtner C, Rhodes LA, Green LA : Role conflicts of physicians and their family members : rules but no rulebook. West J Med [Internet] 2001 [cited 2019 Nov 17]; 175(4) : 236-239 ; discussion 240. Disponible à partir de : www.ncbi.nlm.nih.gov/pubmed/11577049.
- Fromme EK, Farber NJ, Babbott SF, et al. : Que faites-vous lorsque votre proche est malade ? La ligne entre le médecin et le membre de la famille. Ann Intern Med 2008 ; 149(11) : 825-831.
- La Puma J, Priest ER : Y a-t-il un médecin dans la maison ? Une analyse de la pratique des médecins traitant leurs propres familles. JAMA 1992 ; 267(13) : 1810-1812.
PRATIQUE DU MÉDECIN DE FAMILLE 2021 ; 16(6) : 4-7