Les aides auditives sont le type de traitement automatisé le plus courant de la surdité. Ils peuvent améliorer l’audition et la compréhension de la parole. Dans les cas très prononcés et en cas de surdité totale, les implants cochléaires sont utilisés. Ils assurent la fonction de l’oreille interne.
Les résultats de différentes études montrent que dans les pays industrialisés, environ 10% de la population totale est affectée par une perte auditive bilatérale importante [1,2]. La répartition dépend fortement de l’âge : Si à la naissance, environ 0,1% des enfants souffrent d’un trouble auditif important et irréversible [3], plus de 30% des personnes de plus de 65 ans sont touchées [1,2].
Surdité de l’enfant et de l’adulte
Les surdités de l’enfant et de l’adulte diffèrent à plusieurs égards.
Les surdités de transmission temporaires dues à des troubles chroniques ou aigus de la ventilation de l’oreille moyenne prédominent, en particulier chez les enfants d’âge préscolaire. Chez la plupart des enfants, ce problème se développe jusqu’à l’âge de cinq ans environ. Or, environ un enfant sur 1000 présente dès la naissance une surdité de perception bilatérale importante et permanente, pour laquelle le seul traitement connu est l’appareillage. Les causes de ces troubles auditifs sont multiples et ne peuvent pas toujours être identifiées, loin s’en faut. Elles incluent par exemple des facteurs génétiques, des infections maternelles pendant la grossesse, l’ictère néonatal, les infections périnatales de l’enfant et de nombreuses autres raisons.
Les troubles de l’audition sont certes plus rares chez l’enfant que chez l’adulte, mais ils ont une grande importance en raison de leur impact sur l’acquisition du langage, l’école et la formation. Leur détection correcte et leur traitement sont du ressort des services spécialisés des grands centres hospitaliers. Le dépistage auditif néonatal [3] permet aujourd’hui une détection précoce, de sorte qu’il est généralement réaliste de viser un appareillage auditif à l’âge de six mois.
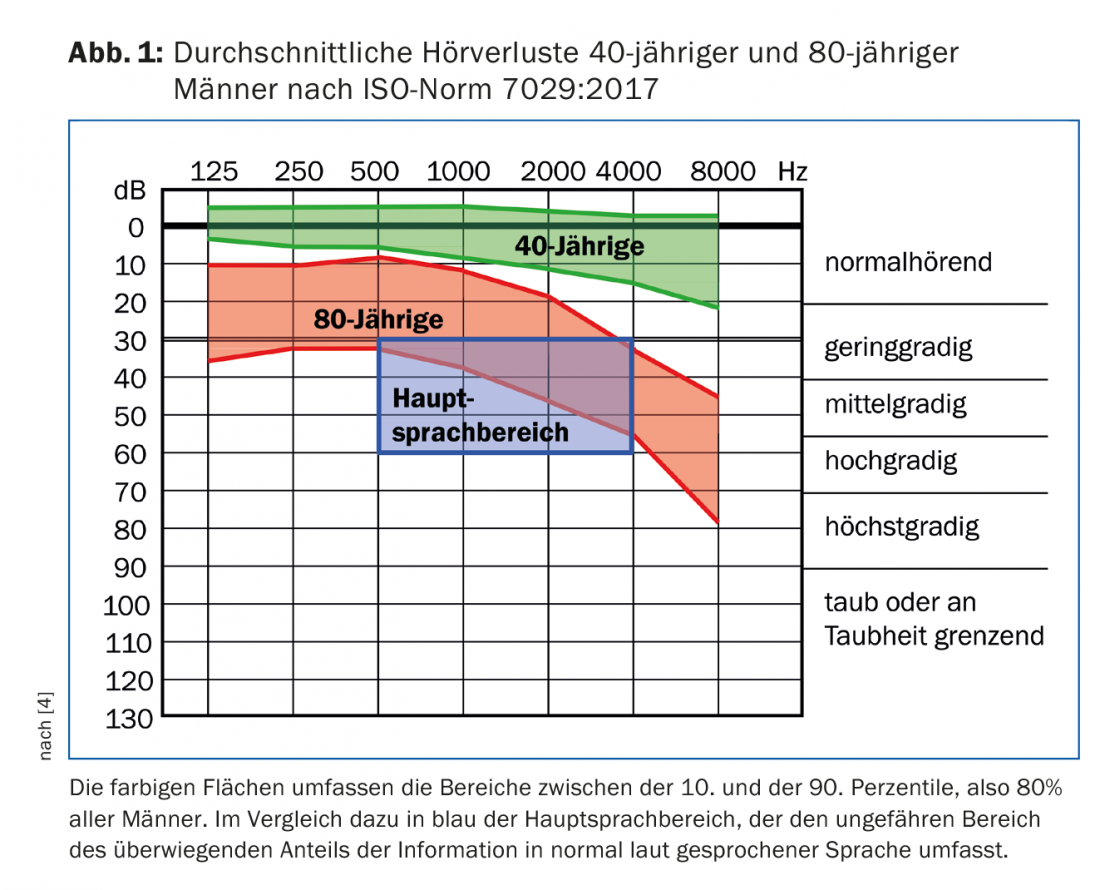
Les causes des surdités qui se manifestent pour la première fois à l’âge adulte sont également multiples et comprennent des entités aussi diverses que la presbyacousie, la surdité brusque, la maladie de Menière, l’otosclérose, les traumatismes crâniens, les méningites bactériennes, les infections chroniques de l’oreille moyenne ou les traumatismes acoustiques. Cependant, en nombre, la presbyacousie prédomine clairement chez les adultes. Cela ressort également de l’évolution des seuils auditifs attendus en fonction de l’âge. La figure 1 montre les seuils auditifs d’hommes de 40 et 80 ans selon la norme ISO 7029, récemment mise à jour [4]. Avec l’âge, c’est surtout l’audition dans les hautes fréquences qui se détériore. Les hommes sont un peu plus touchés et un peu plus tôt que les femmes, mais la différence n’est en moyenne que de quelques dB, alors que la variabilité individuelle et interfamiliale est beaucoup plus grande. La figure 1 montre également la zone approximative dans laquelle le langage parlé normalement à haute voix contient le plus d’informations. Les déficiences auditives, qui affectent particulièrement les fréquences élevées, se manifestent au quotidien principalement par une mauvaise compréhension de la parole dans le bruit. Cela peut conduire à un retrait social en évitant les occasions telles que les fêtes ou les sorties au restaurant, où le bruit de fond est la règle. Cependant, comme le montre la figure 1 , la presbyacousie touche également les fréquences plus basses, même si c’est dans une moindre mesure.
La transmission normale du son de l’oreille externe à la fenêtre ovale est mécanique. Pour les surdités qui sont soit purement ou principalement liées à l’oreille moyenne ou à l’oreille externe, la possibilité d’une réhabilitation chirurgicale est généralement évaluée en premier lieu. Selon la pathologie sous-jacente, une amélioration de l’audition peut être obtenue, par exemple, par une fermeture du tympan ou par le rétablissement chirurgical de la transmission du son via l’oreille moyenne par une stapédotomie.
Thérapie appareillée de la surdité
Pour de nombreuses surdités, en particulier celles qui sont liées à l’oreille interne, l’appareillage est le traitement de choix. Cela vaut aussi bien pour les enfants que pour les adultes.
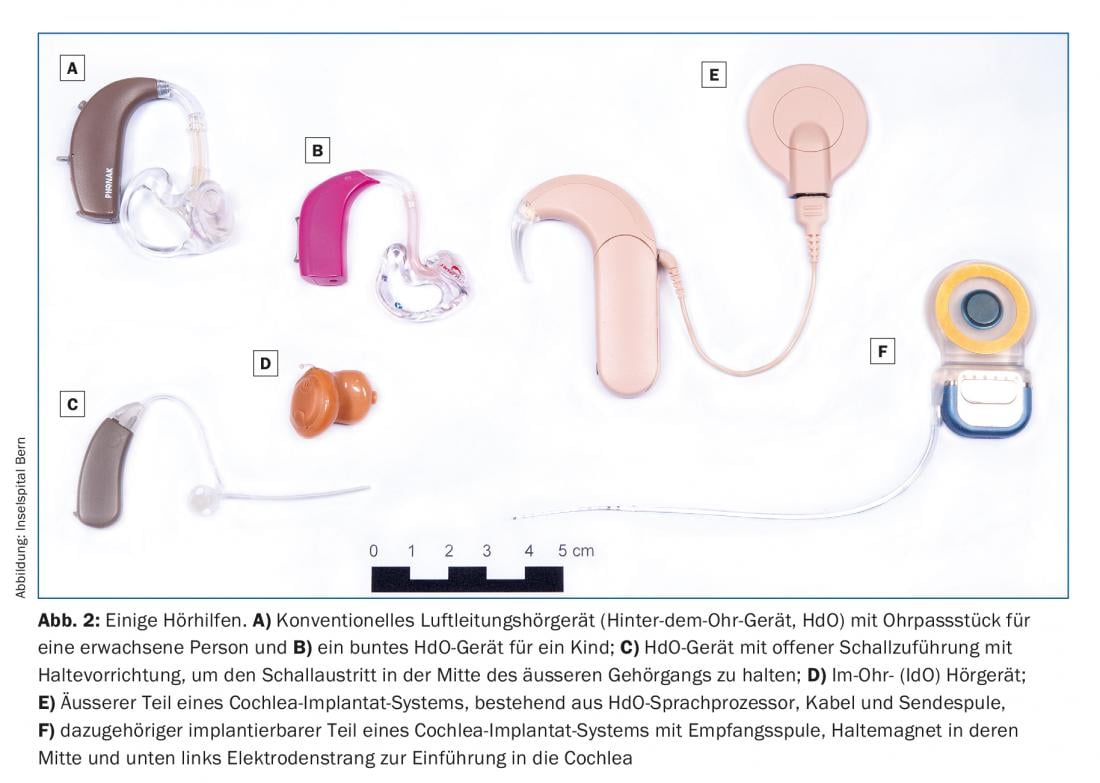
L’aide auditive de loin la plus courante est l’appareil auditif conventionnel (ou à conduction aérienne). La figure 2 en montre quelques exemples. Les contours d’oreille (BTE) avec un embout personnalisé (Fig. 2A et B) conviennent aux enfants et aux adultes présentant des troubles auditifs légers à sévères. Les aides auditives à conduit ouvert (fig. 2C) et les appareils intra-auriculaires (IdO, fig. 2D) ne sont pas adaptés aux pertes auditives prononcées en raison de leur plus grande tendance à l’effet Larsen, ni aux enfants en raison de leur conduit auditif non encore développé.
Le rôle principal des aides auditives est d’amplifier le son entrant dans les gammes de fréquences où il y a une déficience auditive. En outre, les aides auditives modernes réduisent le gain à des niveaux d’entrée plus élevés et le limitent à des niveaux très élevés, elles peuvent réduire les bruits parasites et passer d’un réglage (programme) à un autre en fonction de la situation d’écoute [5]. Certaines aides auditives peuvent “pousser” les composantes du signal à haute fréquence vers des fréquences plus basses si elles ne sont plus accessibles à l’utilisateur à cet endroit. En cas de surdité bilatérale, il convient, si possible, de procéder également à un appareillage bilatéral afin d’éviter une privation de l’oreille non appareillée et d’améliorer la compréhension de la parole dans le bruit. Les aides auditives conventionnelles améliorent l’audition et la compréhension de la parole, mais ne peuvent malheureusement pas la normaliser la plupart du temps pour diverses raisons physiologiques [6].
Implants cochléaires
Si la perte auditive au-dessus de 1 kHz est d’environ 80 dB ou plus, le trouble auditif est si important que les aides auditives conventionnelles ne sont plus que d’une utilité limitée. Pour ces troubles auditifs, les implants cochléaires (IC) sont utilisés aussi bien chez les adultes que chez les enfants à partir d’environ un an [7]. Les implants cochléaires remplacent la fonction physiologique de l’oreille interne, c’est-à-dire la conversion du son en potentiels d’action du nerf vestibulocochléaire. Les figures 2E et F montrent un système d’IC actuel. Il se compose de deux parties. Le son est capté par le microphone du processeur vocal externe (Fig. 2E), traité et envoyé par voie transcutanée via une liaison radio à l’implant situé sous la peau en rétro-auriculaire (Fig. 2F) . De courtes impulsions électriques sont envoyées le long de la cochlée par le biais de 12 à 22 électrodes, en fonction du signal acoustique entrant, ce qui entraîne une perception auditive. Les systèmes fonctionnent ainsi même en cas de surdité totale. Comme les aides auditives, les implants cochléaires ne permettent pas aujourd’hui d’entendre normalement, mais la grande majorité des utilisateurs adultes peuvent téléphoner avec eux et les enfants apprennent régulièrement la langue, y compris leur dialecte local, de la même manière que leurs camarades normo-entendants. Chez les enfants et les adultes, les chances de succès sont d’autant plus grandes que la durée de surdité avant l’implantation est courte. Les implants cochléaires ont déjà été décrits – et sans doute à juste titre – comme “the most successful devices at the machine-brain interface” [8]. Aujourd’hui, près d’un demi-million de personnes dans le monde sont déjà équipées d’un implant cochléaire.
Conclusion
Les troubles de l’audition sont surtout fréquents chez les personnes âgées, mais ils sont également présents chez les enfants, où ils sont aujourd’hui dépistés et traités très tôt. La presbyacousie limite particulièrement la compréhension de la parole en présence d’un bruit de fond et peut ainsi entraîner un retrait social. Les aides auditives sont le traitement de choix pour de nombreuses déficiences auditives légères à sévères, tandis que les implants cochléaires peuvent restaurer l’audition chez les enfants et les adultes en cas de perte auditive très importante.
Messages Take-Home
- Environ 30% des personnes de plus de 65 ans souffrent d’une perte auditive importante et bilatérale. A la naissance, un enfant sur 1000 environ est concerné.
- Les aides auditives conventionnelles, sous différentes formes, sont le type de thérapie appareillée le plus courant. Ils peuvent améliorer l’audition et la compréhension de la parole chez les enfants et les adultes, mais ne les normalisent généralement pas.
- En cas de surdité très prononcée, pouvant aller jusqu’à la surdité totale, la fonction de l’oreille interne peut être prise en charge par un système d’implant cochléaire, tant chez l’enfant que chez l’adulte, qui permet de retrouver des sensations auditives et, en règle générale, une compréhension ouverte de la parole.
Littérature :
- Roth TN, Hanebuth D, Probst R : Prevalence of age-related hearing loss in Europe : a review. Eur Arch Otorhinolaryngol 2011 ; 268 : 1101-1107.
- Bisgaard N, Ruf S : Findings From EuroTrak Surveys From 2009 to 2015 : Hearing Loss Prevalence, Hearing Aid Adoption, and Benefits of Hearing Aid Use. Am J Audiol 2017 ; 26(3S) : 451-461.
- Metzger D, Pezier TF, Veraguth D : Evaluation du dépistage universel de l’audition chez les nouveau-nés en Suisse en 2012 et données de suivi pour Zurich. Swiss Med Wkly 2013 ; 143 : w13905.
- Organisation internationale de normalisation : norme ISO 7029 : 2017.
- Hoppe U, Hesse G : Aides auditives : indications, technologie, adaptation, et contrôle de la qualité. GMS Curr Top Otorhinolaryngol Head Neck Surg 2017 ; 16 : Doc08.
- Lesica NA : Pourquoi les aides auditives ne parviennent-elles pas à restaurer une perception auditive normale ? Trends Neurosci 2018 Feb 12 ; pii : S0166-2236(18)30032-8.
- Lenarz T : Implant cochléaire – état de l’art. GMS Curr Top Otorhinolaryngol Head Neck Surg 2018 ; 16 : Doc04.
- Géléoc GS, Holt JR : Stratégies sonores pour la restauration de l’audition. Science 2014 ; 344 : 1241062.
PRATIQUE DU MÉDECIN DE FAMILLE 2018 ; 13(5) : 29-31











