La migraine est la maladie neurologique la plus fréquente et affecte fortement la qualité de vie des personnes qui en souffrent. Afin de prévenir la chronicité, les mesures prophylactiques occupent une place de plus en plus importante dans le traitement de la migraine. Agir là où la douleur commence, tel est le principe des nouveaux anticorps anti-peptide lié au gène de la calcitonine (CGRP).
Les céphalées primaires, caractérisées par des crises de céphalées modérées à sévères, unilatérales, pulsatiles et lancinantes, qui durent de 4 à 72 heures et s’accompagnent typiquement de symptômes végétatifs, sont une maladie neurologique grave. Messoud Ashina, Copenhague, lors d’un symposium satellite organisé par TEVA dans le cadre du 5e congrès de l’European Academy of Neurology (EAN). Pourtant, les symptômes tels que les crises de maux de tête, les nausées, la sensibilité à la lumière et au bruit sont très pénibles pour les personnes concernées et il n’est pas rare qu’ils entraînent des perturbations importantes dans la vie quotidienne. Si les symptômes surviennent au moins 15 jours/mois, dont au moins 8 jours répondent aux critères de diagnostic de la migraine, la migraine est chronique. Pour prévenir ce processus, les patients doivent recevoir un traitement prophylactique adéquat en plus d’un traitement aigu efficace.
Jusqu’à présent, les principaux traitements préventifs disponibles étaient les bêtabloquants, les inhibiteurs des canaux calciques et les anticonvulsivants. Cependant, comme ils n’ont pas été spécifiquement développés pour la prévention de la migraine, ils entraînent un large éventail d’effets secondaires. C’est pourquoi de nombreux patients arrêtent la prophylaxie orale après peu de temps. En conséquence, des recherches intensives ont été menées sur de nouvelles substances ciblées, efficaces et bien tolérées. Le peptide lié au gène de la calcitonine (CGRP), qui induit une vasodilatation et augmente le flux sanguin cérébral, joue un rôle clé dans le développement des crises de migraine, a rapporté le professeur Anthony Dickenson, Londres. Pendant une crise, le taux de CGRP est élevé dans le cerveau et les méninges. C’est dans ce contexte qu’ont été développés les anticorps anti-CGRP, qui sont désormais considérés comme une nouvelle étape possible dans la prévention de la migraine en raison des données positives des études.
Maîtriser la gestion des migraines
Avec le fremanezumab, l’erenumab et le galcanezumab, il existe trois anticorps qui représentent la nouvelle option thérapeutique. Alors que l’erenumab bloque le récepteur CGRP, le fremanezumab et le galcanezumab se lient directement au neuropeptide. Dans les études de phase III, le fremanezumab a démontré sa remarquable précocité d’action, tant dans la migraine épisodique que dans la migraine chronique. Une différence significative par rapport au placebo a été observée dès la quatrième semaine. Les patients souffrant de migraines épisodiques ont été traités par une injection de fremanezumab ou un placebo une fois ou trois fois à quatre semaines d’intervalle pendant les trois mois de l’étude. Le nombre moyen de jours de céphalées mensuelles a diminué de manière significative dans les groupes traités par le médicament, soit 2,9 jours (injection sous-cutanée par trimestre) et 3,0 jours (injection sous-cutanée mensuelle), contre 1,6 jour pour le placebo. Dans l’étude sur la migraine chronique, le nombre de jours mensuels de migraine a diminué en moyenne de 4,3 et 4,6 respectivement dans le groupe traité par le verum (placebo : -2,5 jours). De même, la proportion de patients présentant une réduction d’au moins 50 % du nombre de jours mensuels de migraine était significativement plus élevée sous fremanezumab (fig. 1). Ces effets sont restés stables à long terme sur une période de 12 semaines, comme l’a expliqué le professeur Zaza Katsarava, d’Unna.
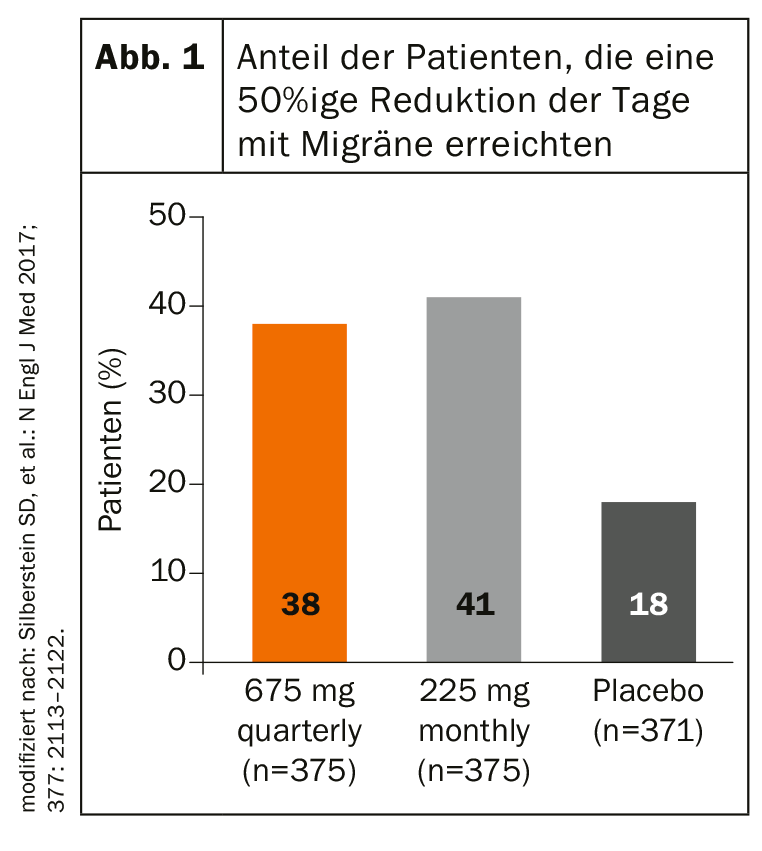
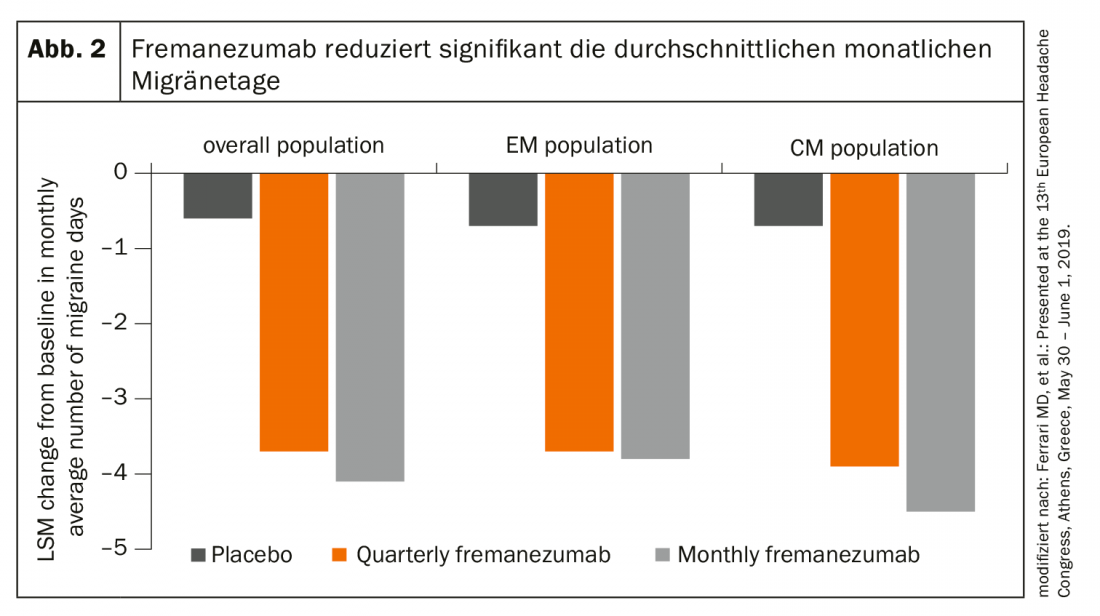
En outre, une étude Focus a démontré que l’anticorps CGRP réduisait de manière significative le nombre moyen de jours de migraine ainsi que l’utilisation de médicaments contre la migraine aiguë après seulement une semaine de traitement – dans les migraines épisodiques et chroniques (fig. 2). Une bonne sécurité et une bonne tolérance à long terme ont également été démontrées.
Source : TEVA
InFo NEUROLOGIE & PSYCHIATRIE 2019 ; 17(5) : 32











