Les femmes sont plus souvent victimes d’un AVC et à un âge plus avancé. Les femmes ont un moins bon résultat après un AVC et souffrent particulièrement des conséquences sur leur indépendance dans la vie quotidienne. Outre les facteurs de risque spécifiques tels que la grossesse et l’utilisation de contraceptifs oraux, d’autres facteurs de risque sont particulièrement importants chez les femmes : l’hypertension artérielle, la fibrillation auriculaire et les migraines avec aura. Les femmes sont sous-représentées dans les essais cliniques. Une plus grande prise en compte des femmes dans la recherche sur les AVC est essentielle pour améliorer les traitements futurs.
La Suisse compte plus de 4,3 millions de femmes. Les femmes vivent en moyenne environ 4 ans de plus que les hommes. Le type et l’évolution de nombreuses maladies diffèrent entre les sexes. Cela est particulièrement vrai pour les accidents vasculaires cérébraux. Malheureusement, les femmes sont sous-représentées dans les essais cliniques, ce qui limite considérablement l’applicabilité des résultats aux femmes. Afin de prendre en compte les différences entre les hommes et les femmes en matière d’AVC, les sociétés savantes américaines (American Heart Association/American Stroke Association) ont élaboré un document de synthèse commun en 2014 [1]. Les directives qui y sont recommandées pour la prévention des AVC ischémiques chez les femmes seront examinées dans le présent résumé.
Incidence plus faible chez les femmes plus jeunes
L’AVC ischémique est beaucoup plus fréquent que l’AVC hémorragique (environ 85%). L’amélioration de la prévention primaire a permis de réduire l’incidence des AVC ischémiques dans de nombreux pays occidentaux, en particulier chez les hommes. La mortalité par AVC ischémique est d’environ 74,3/100 000 chez les femmes, contre 78/100 000 chez les hommes. La mortalité est plus faible chez les femmes jeunes que chez les hommes, mais avec l’âge, elle rejoint celle des hommes et la dépasse même plus tard (vers l’âge de 75 ans). De plus, les femmes sont en moyenne plus âgées au moment de l’AVC. Cela est probablement lié à l’effet neuroprotecteur des hormones stéroïdes féminines endogènes telles que l’œstrogène et la progestérone [2]. C’est également la raison pour laquelle l’incidence des AVC est plus faible chez les femmes plus jeunes. L’effet protecteur diminue avec l’arrivée de la ménopause et la baisse des taux d’hormones. En résumé, bien que l’incidence des AVC chez les femmes soit inférieure d’environ 25% à celle des hommes, en raison de l’espérance de vie plus longue des femmes, il y a, en chiffres absolus, plus d’AVC chez les femmes que chez les hommes [3].
Récupération après un AVC et succès des thérapies aiguës
Même en tenant compte de leur âge moyen plus élevé, les femmes se remettent moins bien d’un AVC. Ils sont moins susceptibles de retrouver leurs capacités à gérer leur vie quotidienne de manière indépendante. Les femmes sont plus susceptibles de souffrir de dépression après un AVC, ce qui a également un impact négatif sur la qualité de vie [2]. Les raisons de ce désavantage en matière de récupération ne sont pas tout à fait claires ; outre les effets difficiles à corriger résultant de la différence d’âge (statistique) entre les hommes et les femmes concernés, des facteurs socio-économiques semblent également jouer un rôle.
Par exemple, la thrombolyse par activateur tissulaire réversible du plasminogène (rtPA), bien qu’au moins aussi efficace chez les femmes que chez les hommes, est moins souvent utilisée chez les femmes [4,5]. Cela ne s’explique pas par le fait que les femmes demandent une assistance médicale plus tard en raison des symptômes de l’AVC ou qu’elles arrivent à l’hôpital plus tard. Des études ont montré que les femmes étaient moins susceptibles de recevoir des diagnostics plus poussés tels que l’échocardiographie et l’imagerie cérébrale [6]. Les causes de ces différences entre les sexes dans l’évaluation et le traitement des AVC n’ont pas encore été élucidées.
Facteurs de risque
Hypertension artérielle : outre les facteurs de risque spécifiques au sexe, tels que la grossesse et l’utilisation d’un traitement hormonal substitutif après la ménopause, d’autres facteurs de risque sont répartis de manière inégale entre les sexes (tableau 1). L’hypertension artérielle joue ici un rôle important, car elle a une influence particulièrement élevée sur le risque d’AVC. Bien que l’hypertension artérielle soit moins souvent diagnostiquée chez les femmes avant la ménopause, sa fréquence après la ménopause dépasse celle des hommes. Ainsi, les femmes victimes d’un AVC ont plus souvent une hypertension artérielle que les hommes. Tout comme les hommes, elles bénéficient clairement d’un traitement de l’hypertension ; le risque d’AVC peut être réduit d’environ 38% par un contrôle de la pression artérielle, le type de traitement étant moins important que l’obtention de valeurs de pression artérielle normotendues [7]. Bien que les femmes reçoivent un traitement contre l’hypertension et que celui-ci soit adapté aussi fréquemment que chez les hommes, il semble que l’atteinte de la plage cible de pression artérielle soit plus difficile chez les femmes ménopausées que chez les hommes du même âge. Les effets secondaires des médicaments antihypertenseurs sont plus fréquents chez les femmes. Outre d’éventuels problèmes d’observance (une moins bonne observance des médicaments antihypertenseurs chez les femmes n’a jamais été démontrée jusqu’à présent), des facteurs spécifiques au sexe, hormonodépendants ou non, impliqués dans la régulation systémique de la pression artérielle et la modulation locale de la résistance vasculaire jouent probablement un rôle.
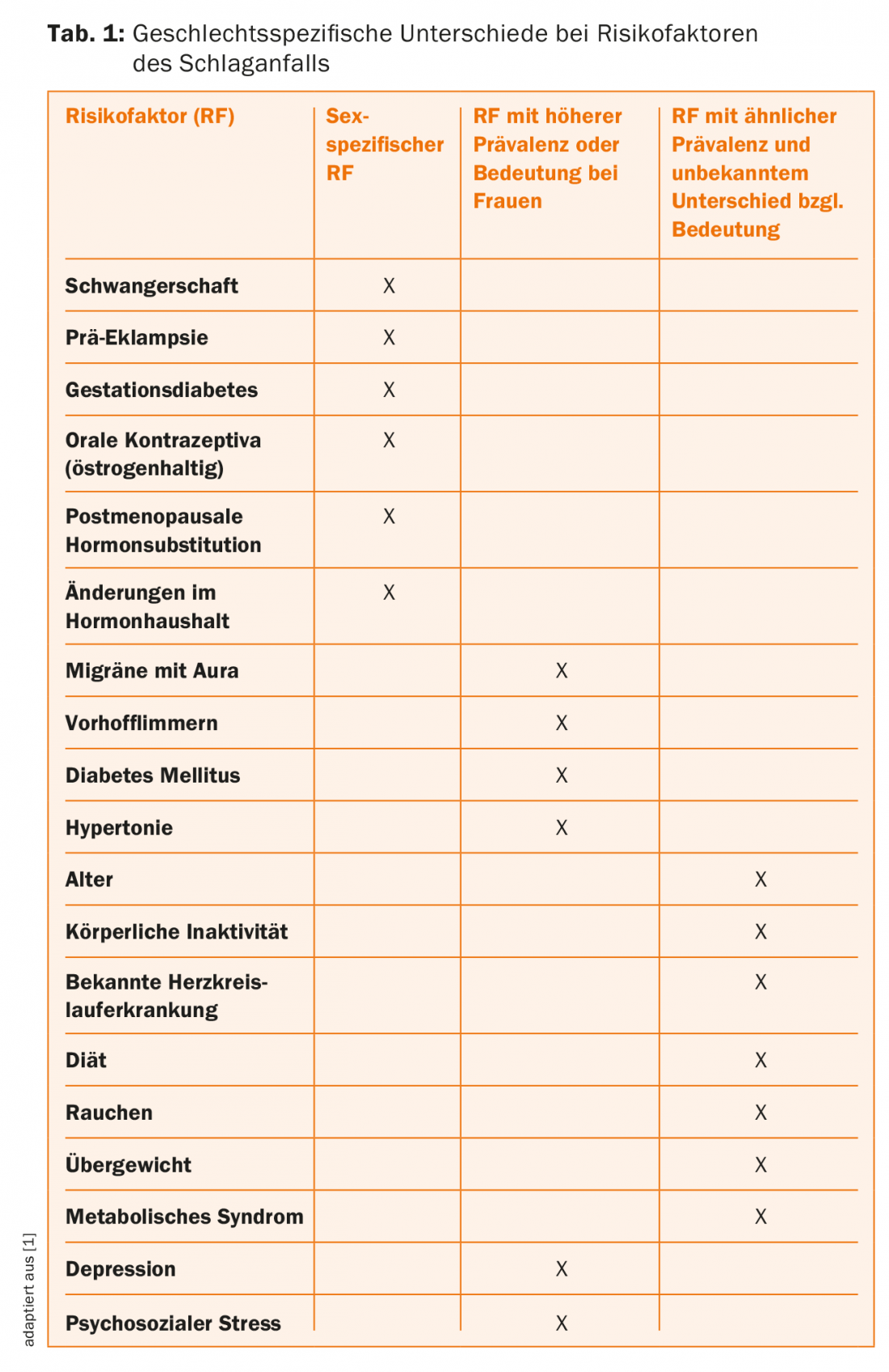
Ainsi, même s’il existe des différences dans la régulation de la pression artérielle et la réponse au traitement, les recommandations actuelles pour le traitement de l’hypertension artérielle dans la prévention primaire de l’AVC sont les mêmes pour les femmes et les hommes et devraient être appliquées de manière cohérente pour les deux sexes.
Obésité, syndrome métabolique et facteurs liés au mode de vie : L’obésité est un facteur de risque indépendant d’accident vasculaire cérébral. La forme abdominale en particulier (tour de hanches >88 cm chez les femmes) est associée à un risque accru d’AVC et est plus fréquente chez les femmes que chez les hommes. Il existe une relation linéaire entre l’indice de masse corporelle (IMC) et le risque d’AVC, indépendamment du sexe. On ne sait pas si l’obésité affecte différemment les résultats des AVC chez les femmes et les hommes. Le syndrome métabolique, qui regroupe plusieurs facteurs cardiovasculaires (type abdominal de l’obésité, résistance à l’insuline, hypertension artérielle, dyslipidémie), semble être associé à un risque plus élevé d’AVC chez les femmes, et provoquer davantage d’AVC chez les femmes. On suppose que des facteurs pro-inflammatoires et pro-thrombotiques en sont la cause. Un mode de vie sain, avec beaucoup d’exercice, un régime riche en fruits et légumes et pauvre en graisses saturées (“méditerranéen”), sans tabac et avec une consommation modérée d’alcool, a une influence positive sur le risque d’AVC chez les femmes et les hommes [8]. Les mesures de soutien à un mode de vie sain sont recommandées dans le cadre de la prévention, tant pour les femmes que pour les hommes.
La fibrillation auriculaire : La fibrillation auriculaire (Vhfli) augmente en fréquence avec l’âge et constitue donc un facteur de risque d’AVC particulièrement pertinent chez les personnes âgées (cause d’environ 25% des AVC ischémiques chez les personnes âgées de >80 ans). Comme les femmes atteignent un âge plus avancé, la Vhfli est plus souvent présente chez les femmes ayant subi un AVC. En outre, le risque d’accident vasculaire cérébral est plus élevé chez les femmes avec Vhfli >75 ans que chez les hommes du même âge. Cela se reflète dans les scores récents qui doivent être utilisés pour évaluer le risque d’embolie et décider de l’anticoagulation chez les patients atteints de fibrillation auriculaire, comme le score CHA2DS2-VASc. Selon les recommandations actuelles de l’AHA, une anticoagulation doit être initiée chez toutes les femmes >75 ans, même en l’absence d’autres facteurs de risque. La bonne efficacité des nouveaux anticoagulants (inhibiteurs directs et indirects de la thrombine) par rapport à Marcoumar a été comparable dans les études d’enregistrement pour les femmes et les hommes.
Dépression et stress psychosocial : la dépression n’est pas seulement une conséquence connue de l’AVC, elle augmente également le risque d’AVC. L’importance est considérable (environ 35% d’augmentation du risque d’AVC en cas de sentiment auto-déclaré de tristesse ou de dépression pendant plus de 2 semaines au cours des 12 derniers mois) [9] et à peu près identique pour les deux sexes. L’influence des thérapies ou de la manière dont la dépression a été étudiée dans les études n’a pas encore été clarifiée. La dépression et le stress psychosocial étant plus fréquents chez les femmes que chez les hommes, on peut supposer que ces facteurs de risque sont particulièrement importants chez les femmes.
Migraine avec aura : de nombreuses personnes souffrent de maux de tête typiques de la migraine, les femmes étant environ quatre fois plus nombreuses que les hommes. Seules les migraines avec aura (prévalence de 4-5%) ont été associées à un risque accru d’AVC. Les symptômes d’aura peuvent être de différentes natures (phénomènes visuels transitoires, paresthésies de fourmillements unilatéraux, paralysie ou troubles du langage) et apparaissent généralement avant les céphalées migraineuses. Le risque d’accident vasculaire cérébral est multiplié par 2 environ chez les personnes souffrant de ce type de migraine. S’il existe d’autres facteurs de risque, comme le tabagisme et la prise de contraceptifs contenant des œstrogènes, le risque augmente considérablement. Les AVC migraineux sont moins graves que les autres et n’entraînent généralement pas de limitations fonctionnelles pertinentes. Néanmoins, compte tenu de l’augmentation du risque, il est important de soutenir l’arrêt de la nicotine, en particulier chez les femmes souffrant de migraines. La réduction de la fréquence des crises de migraine par une prophylaxie de base peut être envisagée, mais il n’est pas prouvé que cela réduise le risque d’AVC.
Facteurs de risque spécifiques aux femmes : Les accidents vasculaires cérébraux ne surviennent que rarement pendant la grossesse (34/100 000 grossesses). Le risque est toutefois plus élevé par rapport aux femmes non enceintes du même âge, en particulier au troisième trimestre et en post-partum. Les complications de la grossesse telles que le diabète gestationnel, l’hypertension artérielle et la pré-éclampsie sont associées à un risque accru d’AVC ultérieur. Les lignes directrices recommandent ici une prophylaxie avec de l’aspirine à faible dose à partir de la 12e semaine de grossesse. Les femmes enceintes doivent être suivies jusqu’à la fin de la 12e semaine de grossesse si elles souffrent d’une hypertension artérielle primaire ou secondaire chronique ou d’une hypertension associée à une grossesse antérieure. Pour prévenir la pré-éclampsie, une supplémentation en calcium peut être envisagée chez les femmes dont les apports en calcium sont faibles. Le traitement d’une hypertension artérielle doit être effectué avec les obstétriciens traitants et en tenant compte du profil d’effets secondaires des antihypertenseurs.
La prise de contraceptifs oraux contenant des œstrogènes est associée à une légère augmentation du risque d’AVC ischémique, contrairement aux pilules progestatives. L’augmentation du risque est moins importante que celle due à la grossesse. Les femmes présentant des facteurs de risque supplémentaires (tabagisme, hypertension artérielle, âge avancé, facteurs prothrombotiques) courent un risque encore plus élevé avec les contraceptifs oraux contenant des œstrogènes, raison pour laquelle ces préparations doivent être évitées dans ce cas. Le traitement hormonal substitutif post-ménopausique n’est pas recommandé pour la prévention primaire ou secondaire des accidents vasculaires cérébraux en raison du risque accru qu’il comporte également.
Autres stratégies de prévention des AVC
Bien que les femmes soient plus souvent touchées par les AVC que les hommes, la sous-représentation des femmes dans les essais thérapeutiques cliniques est flagrante. Cette asymétrie concerne également d’autres essais cliniques en dehors de la neurologie. Dans les études sur le traitement médicamenteux par antiagrégants plaquettaires, la proportion de femmes se situait entre 30 et 53%, et même entre 25 et 34% seulement dans les études d’intervention sur la carotide. Il s’ensuit que les résultats des études ne peuvent être appliqués aux femmes que de manière limitée. La ligne directrice actuelle de l’AHA exprime clairement le besoin urgent d’une meilleure représentation des femmes dans les essais thérapeutiques afin de pouvoir tirer des conclusions sur les différences entre les sexes. Dans la situation actuelle, les mêmes principes thérapeutiques devraient s’appliquer aux femmes et aux hommes concernant
- Sténose symptomatique de degré moyen de l’artère carotide interne (sténose carotidienne) : Endartérectomie recommandée, si possible dans les deux semaines suivant l’événement ; le stenting peut constituer une alternative.
- Traitement à l’aspirine en prévention secondaire ; doit être commencé tôt.
En prévention primaire, l’aspirine à faible dose doit être envisagée chez les femmes présentant un risque accru d’AVC en raison d’un diabète ou d’un profil de risque vasculaire élevé, en l’absence de contre-indications. Le bénéfice en termes de prévention des AVC en prévention primaire semble légèrement plus élevé chez les femmes que chez les hommes. Les recommandations concernant le traitement interventionnel en prévention primaire de la sténose carotidienne asymptomatique n’ont pas été formulées dans la présente prise de position, car les données sont de toute façon controversées dans ce domaine en raison des études cliniques plus anciennes sur le sujet et de la nette amélioration du traitement conservateur entre-temps. En cas de détection d’une sténose carotidienne asymptomatique de haut grade, il convient de rechercher et d’ajuster les facteurs de risque et de commencer un traitement par aspirine.
Meilleure étude des facteurs liés au genre
Les femmes sont plus souvent touchées par les AVC que les hommes, ont un moins bon résultat et n’ont pas le même accès aux traitements. L’âge avancé au moment de l’AVC pourrait jouer un rôle. Les différences biologiques et socio-économiques sont certainement en partie responsables de cette situation. Les facteurs de risque sont présents à des degrés différents chez les femmes et les hommes et ont un impact différent sur le risque d’AVC. La réponse aux traitements préventifs n’est pas non plus la même.
Les femmes peuvent donc être considérées comme particulièrement vulnérables. Dans la pratique, il est important de mettre en évidence les différences en matière de prévention et de créer un traitement optimal également pour les femmes. Une meilleure étude des facteurs spécifiques au sexe dans la survenue de l’AVC et dans l’efficacité des mesures thérapeutiques peut aider à développer des thérapies qui protègent mieux les femmes contre les AVC.
Littérature :
- Bushnell C, et al. : Guidelines for the prevention of stroke in women : a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke . 2014 ; 45(5) : 1545-88.
- Girijala RL, Sohrabji F, Bush RL : Sex differences in stroke : Review of current knowledge and evidence. Vasc Med. 2016.
- Ovbiagele B. : Tendances nationales spécifiques au sexe dans les taux de stroke hospitaliers. J Stroke Cerebrovasc Dis. 2011 ; 20(6) : 537-40.
- Meseguer, et al : Outcomes of intravenous recombinant tissue plasminogen activator therapy according to gender : a clinical registry study and systematic review. Stroke. 2009 ; 40(6) : 2104-10.
- Asdaghi N, et al : Sex Disparities in Ischemic Stroke Care : FL-PR CReSD Study (Florida-Puerto Rico Collaboration to Reduce Stroke Disparities). Stroke. 2016 ; 47(10) : 2618-26.
- Reeves MJ, et al : Sex differences in stroke : epidemiology, clinical presentation, medical care, and outcomes. Lancet Neurol. 2008 ; 7(10) : 915-26.
- Turnbull F et al : Les hommes et les femmes réagissent-ils différemment au traitement hypotenseur ? Results of prospectively designed overviews of randomized trials. Eur Heart J. 2008 ; 29(21) : 2669-80.
- O’Donnell MJ, et al. : Effets globaux et régionaux de facteurs de risque potentiellement modifiables associés à un accident vasculaire cérébral aigu dans 32 pays (INTERSTROKE) : une étude cas-témoins. Lancet . 2016 ; 388(10046) : 761-75.
- O’Donnell MJ, et al. : Risk factors for ischaemic and intracerebral haemorrhagic stroke in 22 countries (the INTERSTROKE study) : a case-control study. Lancet . 2010 ; 376(9735) : 112-23.
InFo NEUROLOGIE & PSYCHIATRIE 2017 ; 15(1) : 19-23