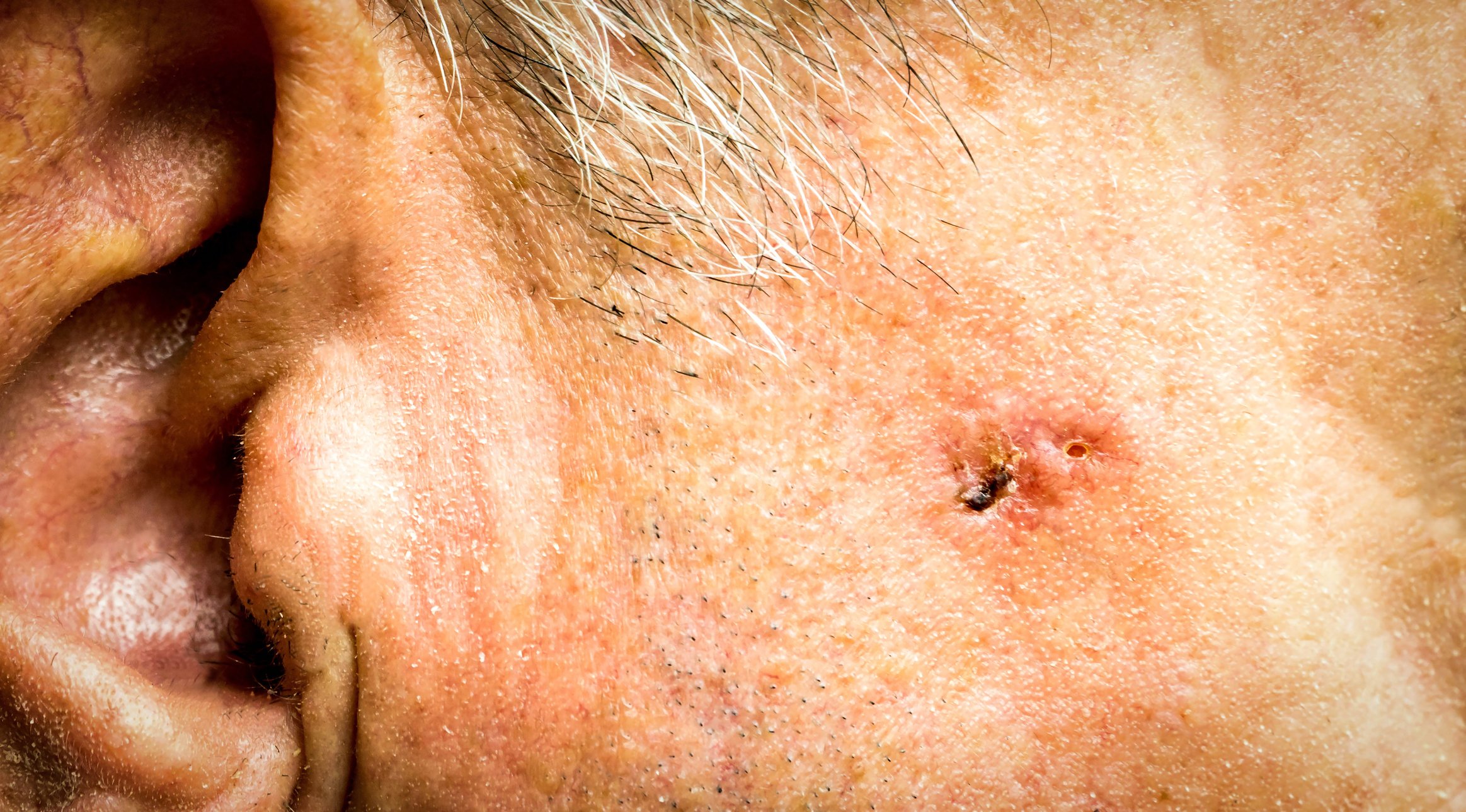
La paralysie faciale périphérique est la plus fréquente des paralysies isolées des nerfs crâniens et peut avoir différentes causes. La forme idiopathique représente le plus grand groupe de parésies faciales, soit plus de 70%. Certains chercheurs pensent qu’il existe un lien avec une infection par le virus de l’herpès simplex.
La parésie périphérique se caractérise par l’absence ou l’affaiblissement de la mimique de toute la moitié du visage, tandis que la parésie centrale préserve la mobilité du front et la fermeture des yeux. Le coin de la bouche typiquement tombant et une fermeture incomplète des paupières avec un phénomène d’aboiement positif sont des symptômes de la perte de la partie motrice du nerf facial. La paralysie faciale périphérique aiguë s’accompagne souvent d’autres symptômes. Celles-ci surviennent suite à une lésion des fibres sensitives, gustatives et sécrétoires du septième nerf crânien : Selon l’importance des lésions nerveuses, les patients subissent une réduction de la sécrétion salivaire (glandes submandibulaires et sublinguales), une perte du goût (deux tiers antérieurs de la langue), une perte du réflexe stapédien et donc une hyperacousie et une réduction de la sécrétion lacrymale de la partie du visage touchée.
Bien qu’une parésie de Bell aiguë guérisse complètement dans 70 à 85% des cas, les parésies d’autres causes récupèrent souvent de manière incomplète ou développent des symptômes remarquables, voire douloureux, d’une guérison défectueuse [1]. Que ce soit en phase aiguë ou chronique, la parésie entraîne des limitations fonctionnelles pour parler (dysarthrie), manger (restes dans les poches de la joue), boire (drooling antérieur), voir (absence de nettoyage de la surface oculaire) ou exprimer des émotions (mimiques). Les patients souffrent d’une qualité de vie nettement réduite et le risque d’apparition de troubles psychologiques tels que la dépression est nettement plus élevé chez les personnes atteintes de paralysie faciale périphérique, en particulier chez les femmes, par rapport aux sujets sains [2].
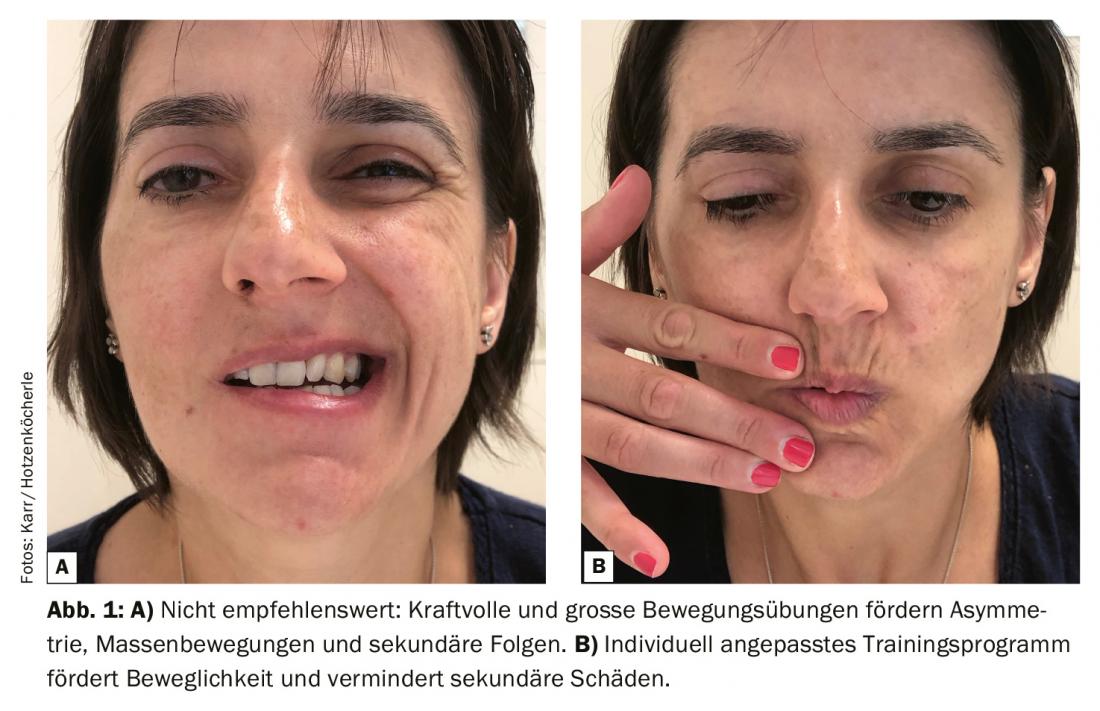

Au cours de la phase précoce d’une parésie faciale, il est possible d’estimer, en fonction de la cause de la paralysie et de la gravité de la lésion nerveuse (neuropraxie, axonotmésis ou neurotmésis), si l’on peut s’attendre à une récupération complète et à quel moment, ou si une parésie chronique se développera avec une guérison des défauts. Pour les patients qui ne peuvent pas être assurés d’une récupération complète, les interviews d’experts et les études montrent que l’attente ou la pratique avec des modèles non spécifiques sont contre-indiquées. Si le patient s’entraîne à sourire ou à siffler devant le miroir de manière autonome et sans instruction pendant la phase paralytique, une asymétrie des traits du visage peut se développer en raison d’une hyperactivité de l’hémisphère sain, même si le pronostic est bon. Chez les patients dont le pronostic est défavorable, un entraînement moteur précoce et indifférencié renforce l’expression de la parésie chronique et des conséquences secondaires (par ex. syncinésies).
Quel que soit le pronostic, il est indispensable de donner des conseils pratiques aux patients pendant la phase aiguë concernant la protection des yeux et les aides à apporter au quotidien. La protection des yeux en cas de fermeture limitée des paupières est un point central du traitement et est également fortement recommandée dans les Guidelines [3]. Les patients trouvent que les conseils pratiques sur les soins de l’œil sec, la pose correcte d’un pansement en verre de montre ou le nettoyage des résidus dans la paupière inférieure tombante sont tout aussi utiles que les conseils sur la mastication sans se mordre la joue ou sur la façon de boire sans drooling. Au début, de nombreux patients ne savent pas quel comportement adopter pour se rétablir ou ce qu’ils doivent éviter. Les réponses détaillées aux questions sur l’exposition au soleil, au vent, à la poussière, sur la douche ou sur le fait de savoir s’il est bon ou mauvais de mâcher du chewing-gum ne trouvent généralement pas leur place lors d’une consultation chez le médecin généraliste ou aux urgences. Dans ce cas, une consultation avec un thérapeute peut combler une lacune.
Dès que les premiers micromouvements sont visibles, les patients dont le pronostic est défavorable doivent être guidés pour effectuer des mouvements ciblés tout en préservant la symétrie. Diverses études, telles que les revues de Pereira et al. [4] ou Cardoso et al. [5] d’après . La rééducation faciale conservatrice est proposée par des orthophonistes, des kinésithérapeutes ou des ergothérapeutes ayant suivi une formation complémentaire dans ce domaine. Une rééducation réussie vise à récupérer tous les mouvements du visage et à obtenir des traits symétriques. En même temps, elle agit de manière préventive contre la formation de lésions secondaires ou les réduit afin d’obtenir la plus grande satisfaction possible du patient et une meilleure qualité de vie. La mime-thérapie selon Beurskens [6] ou l’entraînement neuromusculaire selon Diels [7] font partie des approches thérapeutiques possibles. Alors que le biofeedback avec miroir ou l’EMG de surface sont bénéfiques, la stimulation électrique des muscles ne doit être utilisée que lorsque les muscles sont complètement dénervés. Utilisée de manière non spécifique, l’électrostimulation peut aggraver les dommages secondaires pendant la phase chronique.
Les concepts thérapeutiques qui ont fait leurs preuves et dont l’efficacité a été étudiée comprennent les éléments suivants :
- Conseil et éducation
- Entraînement neuromusculaire adapté au degré de régénération du nerf
- Massage et automassage, éventuellement drainage lymphatique
- Techniques de relaxation
- programme d’entraînement à domicile personnalisé
Dès la phase aiguë, il est possible de travailler sur la symétrie faciale et, en ciblant des mouvements musculaires isolés ou des exercices de coordination, de favoriser la mobilité et de prévenir au mieux l’expression des syncinésies. Au cours de la phase chronique, les symptômes d’une guérison par défaut tels que les syncinésies, les contractures, l’autoparalysie ou les spasmes douloureux peuvent être réduits par un apprentissage central.
Dans la formation médicale, on enseigne la classification d’une paralysie faciale périphérique en six degrés de gravité selon le score de House Brackmann, développé en 1985. D’un point de vue thérapeutique, il est préférable d’utiliser des systèmes de grading qui sont aussi simples et rapides à utiliser que le House Brackmann Scoring, mais qui évaluent en plus les différentes régions du visage individuellement, prennent en compte les évaluations statiques et dynamiques et intègrent les conséquences secondaires comme les syncinésies ou les contractures [8]. Le Sunnybrook Facial Grading System [9], développé au Canada, répond à tous les critères ci-dessus, offre en même temps une bonne fiabilité inter- et intrarégionale, et reproduit les changements survenus pendant la thérapie ou suite à des corrections chirurgicales. Une évaluation différenciée de la gravité peut donner une première estimation dans la phase précoce si et avec quelle intensité la personne concernée aura besoin d’un soutien dans son processus de récupération et peut documenter le processus de guérison par un score de 0 à 100 (une valeur de 100 correspond à une fonction faciale normale).
|
Take-Home Messages pour le praticien
|
Conformément à l’instruction de l’OMS de définir la santé non pas comme l’absence de maladie, mais comme un état de bien-être physique, mental et social, des questionnaires sont utilisés pour évaluer la qualité de vie dans de nombreuses pathologies. Pour les paralysies faciales, on peut utiliser l’indice d’invalidité faciale et le questionnaire Facial Clinimetric Evaluation (FaCE) dans une version allemande de Volk et al. [10] pour évaluer l’état d’esprit et l’évaluation subjectifs. Les deux questionnaires peuvent être utilisés pour documenter le déroulement de la thérapie et clarifier les besoins thérapeutiques.
Lors du premier contact avec un thérapeute formé, il est possible de décider avec le patient, après un examen minutieux, si un conseil est suffisant ou si une thérapie à bas seuil ou intensive est nécessaire. Bien qu’une intervention précoce soit recommandée par de nombreux spécialistes, un traitement conservateur permet d’obtenir une amélioration même au stade chronique.
Littérature :
- Thielker J, et al. : Chirurgie des lésions du nerf facial. Laryngorhinootologie, 2018. 97(6) : 419-434.
- Huang B, et al : Les facteurs psychologiques sont étroitement associés à la paralysie de Bell : une étude cas-témoins. J Huazhong Univ Sci Technolog Med Sci, 2012. 32(2) : 272-279.
- Baugh, R.F., et al. : Guide de pratique clinique : La paralysie de Bell. Otolaryngol Head Neck Surg, 2013. 149(3 Suppl) : S1-27.
- Pereira LM, et al : Facial exercise therapy for facial palsy : systematic review and meta-analysis. Clinical rehabilitation, 2011. 25(7) : 649-658.
- Cardoso JR, et al. : Effets des exercices sur la paralysie de Bell : revue systématique des essais contrôlés randomisés. Otol Neurotol, 2008. 29(4) : 557-560.
- Beurskens CH, Heymans PG : Mime therapy improves facial symmetry in people with long-term facial nerve paresis : a randomised controlled trial. Aust J Physiother, 2006. 52(3) : 177-183.
- Diels HJ : Paralysie faciale : y a-t-il un rôle pour un thérapeute ? Facial Plast Surg, 2000. 16(4) : 361-364.
- Fattah, A.Y., et al. : Facial nerve grading instruments : systematic review of the literature and suggestion for uniformity. Plastic and reconstructive surgery, 2015. 135(2) : 569-579.
- Neumann T, et al. : Validation d’une version allemande du Sunnybrook Facial Grading System. Laryngo- rhino- otologie, 2017. 96(3) : 168-174.
- Volk GF, et al : Facial Disability Index and Facial Clinimetric Evaluation Scale : validation of the German versions. Laryngo- rhino- otologie, 2015. 94(3) : 163-168.
PRATIQUE DU MÉDECIN DE FAMILLE 2019 ; 14(9) : 38-39