Une intervention importante dans le cas de la fatigue associée aux tumeurs est d’informer les patients que la fatigue est fréquente et que les symptômes, bien que désagréables, ne sont généralement pas dangereux. Si le diagnostic permet d’identifier les (co)causes de l’épuisement (par ex. anémie, dépression ou certains médicaments), il convient, dans la mesure du possible, d’appliquer un traitement causal. Pour le traitement symptomatique, des mesures médicamenteuses et non médicamenteuses sont disponibles avec des preuves issues d’essais randomisés, de revues systématiques et de méta-analyses. L’exercice physique, la thérapie cognitivo-comportementale, les phytopharmaceutiques, les pychostimulants et les corticostéroïdes en sont des exemples. Le traitement doit être adapté aux possibilités du patient dans le cadre d’une prise de décision participative et, dans l’idéal, être multimodal en tenant compte des contre-indications éventuelles.
La fatigue tumorale s’accompagne d’une sensation éprouvante de fatigue inhabituelle et intense et d’épuisement. En fonction de son évolution, de sa durée et de sa gravité, elle peut aller d’une indisposition passagère à une incapacité permanente en passant par une gestion insuffisante de la vie quotidienne. De plus, la fatigue liée aux tumeurs est associée à des durées de survie plus courtes. Malgré ces effets parfois graves, elle n’est souvent perçue ni comme nécessitant un traitement ni comme pouvant être traitée – bien qu’il existe des possibilités de traitement fondées sur des preuves. En fonction des résultats du diagnostic (différentiel), le traitement de la fatigue liée aux tumeurs (cancer-related fatigue, CrF) est causal et/ou axé sur les symptômes [1]. Les traitements causaux et symptomatiques peuvent être combinés en tenant compte des éventuelles contre-indications et interactions médicamenteuses. La plupart du temps, un traitement multimodal est nécessaire [2]. Chaque plan de traitement doit être adapté au patient et le traitement doit commencer tôt afin de prévenir une éventuelle chronicité [3,4].
Informer les patients sur la fatigue liée aux tumeurs
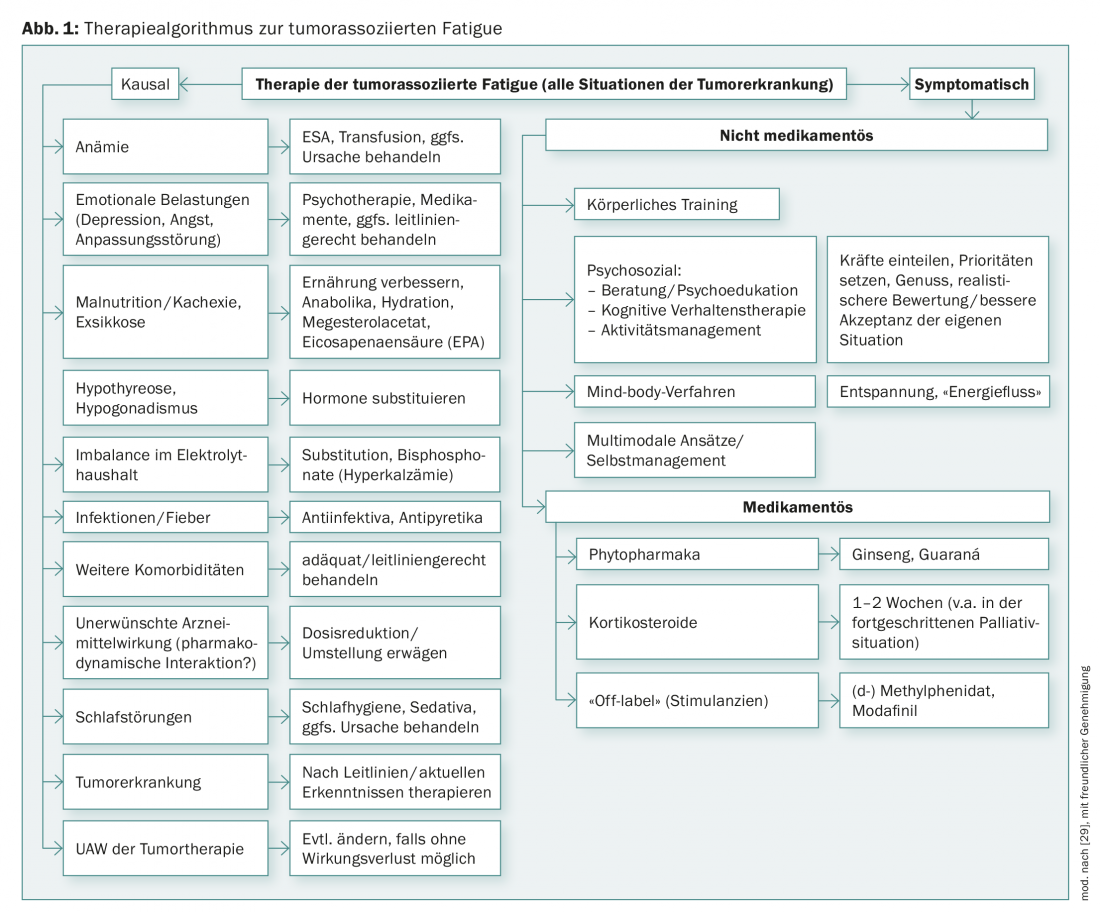
La première intervention essentielle consiste à informer en détail les personnes concernées sur la CrF. De nombreux patients ne savent pas qu’il existe une fatigue associée aux tumeurs et ne comprennent pas pourquoi ils sont si épuisés, surtout lorsqu’ils sont considérés comme guéris. Des craintes s’éveillent : “Le cancer va-t-il finalement progresser (sans que vous le sachiez) ? La fatigue (croissante) est-elle le signe que je vais bientôt m’endormir pour toujours ?” En outre, l'”invisibilité” du phénomène conduit les personnes de contact à minimiser la fatigue, ce qui est vécu comme une frustration par les patients [5]. Le simple fait de savoir que les troubles ont un nom et qu’il existe des possibilités de traitement peut être très soulageant. Si l’information est donnée de manière préventive, par exemple avant le début du traitement de la tumeur, les craintes peuvent être évitées [4,5]. Il est utile d’indiquer aux patients les brochures et informations de la Ligue suisse contre le cancer. Les interventions peuvent être causales ou axées sur les symptômes (figure 1).
Thérapie causale
Le traitement causal d’éventuelles (co)causes ou facteurs concomitants de la fatigue associée aux tumeurs (Fig. 1) est prioritaire par rapport au traitement symptomatique. Même s’il n’est pas toujours possible d’éliminer toutes les maladies sous-jacentes ou les troubles fonctionnels identifiés comme causes possibles, un succès partiel peut déjà contribuer à réduire la fatigue et à donner au patient le sentiment qu’il n’est pas seul avec ses soucis et ses préoccupations.
Si – dans certains cas – une anémie est identifiée comme cause de la fatigue liée à la tumeur, des transfusions sanguines ou des facteurs de croissance hématopoïétiques (Erythropoiesis Stimulating Agents, ESA) peuvent aider. L’utilisation de l’ASE peut augmenter le risque d’événements thromboemboliques et réduire la survie sans progression et la survie globale. Par conséquent, par analogie avec les recommandations des lignes directrices actuelles, ils ne devraient être utilisés que si Hb <10 g/dl, pendant une chimiothérapie myélosuppressive et dans un but non curatif [6,7].
Si le diagnostic différentiel a révélé une dépression unipolaire, celle-ci devrait également être traitée conformément aux directives [8]. Il est possible que cela améliore également l’épuisement. L’expérience clinique montre cependant que les patients atteints de tumeurs se voient très souvent prescrire des antidépresseurs – apparemment sans diagnostic approfondi – alors qu’ils affirment ne pas être déprimés, mais seulement fatigués et épuisés. La prescription d’antidépresseurs est certes compréhensible d’un point de vue médical, étant donné que la fatigue et l’épuisement sont des symptômes clés des maladies dépressives et que les patients atteints de tumeurs sont souvent également déprimés, mais elle ne permet pas d’atteindre le but recherché si aucune dépression n’est à l’origine de la maladie. Aucune des études randomisées et contrôlées par placebo menées jusqu’à présent n’a démontré que les antidépresseurs amélioraient la fatigue associée aux tumeurs. De même, les patients souffrant de fatigue et ayant reçu des antidépresseurs (par exemple, la mirtazapine ou la venlafaxine) rapportent que cela ne les aide pas à se sentir mieux [9].
Principes du traitement symptomatique
S’il n’est pas possible d’attribuer la fatigue associée aux tumeurs à des causes concrètes pouvant être traitées, des thérapies axées sur les symptômes devraient être proposées. Si rien ne s’y oppose d’un point de vue médical, les thérapies axées sur les symptômes peuvent également être combinées.
Les suggestions suivantes concernant les traitements symptomatiques médicamenteux et non médicamenteux de la FCR proviennent d’essais contrôlés randomisés, de leurs résumés dans des revues ou de méta-analyses (correspondant à un niveau de preuve 1-2). L’exercice physique et la psychoéducation sont des options de traitement non médicamenteuses importantes (tableau 1). Plus récemment, une étude randomisée a également démontré l’efficacité d’un programme d’autogestion en langue allemande [10,11].

Activité physique/sport
L’activité physique, quelle qu’elle soit, est une intervention très étudiée pour traiter la CrF. Il a été démontré à maintes reprises que la CrF peut être améliorée par une activité physique modérée. Selon une méta-analyse récente [12], cela s’applique à la fois aux patients pendant et après le traitement de la tumeur. Il est important que le patient ne se surmène pas et que l’exercice physique soit un plaisir. Pour la réalisation d’un entraînement physique chez les patients atteints de CrF, nous renvoyons au travail de Dimeo [13]. La brochure “Fitness trotz Fatigue” (avec des instructions d’exercices concrètes et un DVD) de la Deutsche Fatigue Gesellschaft, qui peut également être commandée gratuitement par les patients, a fait ses preuves au quotidien.
Interventions psychosociales
Toutes les interventions psychosociales énumérées dans le tableau 1 peuvent atténuer efficacement la CrF. La psychoéducation et le conseil doivent avant tout aider les patients à comprendre la CrF [3]. Cela implique également d’informer les patients sur les causes possibles et les possibilités thérapeutiques.
Les thérapies cognitivo-comportementales partent du principe que les émotions résultent principalement de l’évaluation subjective de situations concrètes. Les évaluations adaptées à la réalité (= rationnelles) conduisent à des sentiments adéquats, les évaluations inadaptées à la réalité (= irrationnelles, catastrophistes) conduisent à des problèmes émotionnels. Les thérapies cognitivo-comportementales visent à identifier avec le patient les évaluations/attitudes dysfonctionnelles, à les remettre en question et à les adapter à la réalité. La restructuration cognitive permet aux patients de mieux gérer leur situation. Des instructions sur la gestion de l’activité et de l’énergie peuvent être intégrées dans la pratique quotidienne.
Procédure Mind-Body
Le yoga s’est avéré efficace dans une étude sur les patientes atteintes d’un cancer du sein [14]. Les auteurs d’une méta-analyse, qui n’a pas encore pris en compte cette étude, estiment que l’effet global du yoga sur la CrF est plutôt faible [15]. Pour l’acupuncture, les données sont jugées peu claires dans deux revues systématiques [16,17].
Autogestion
Une étude randomisée a démontré l’efficacité d’un programme d’autogestion en six modules développé en Allemagne pour les patients atteints de CrF [11]. Le groupe d’auteurs a publié un manuel à ce sujet, qui permet de proposer le programme comme formation de groupe [10]. De plus, un guide du patient a également été créé [18].
Traitements pharmacologiques
Il existe également des preuves issues d’études randomisées et contrôlées par placebo sur le traitement pharmacologique de la FCC, et ce pour les phytopharmaceutiques, les psychostimulants et les corticostéroïdes (tableau 2). Pour les phytomédicaments et les psychostimulants, il existe en outre des preuves issues de revues systématiques et/ou de méta-analyses.
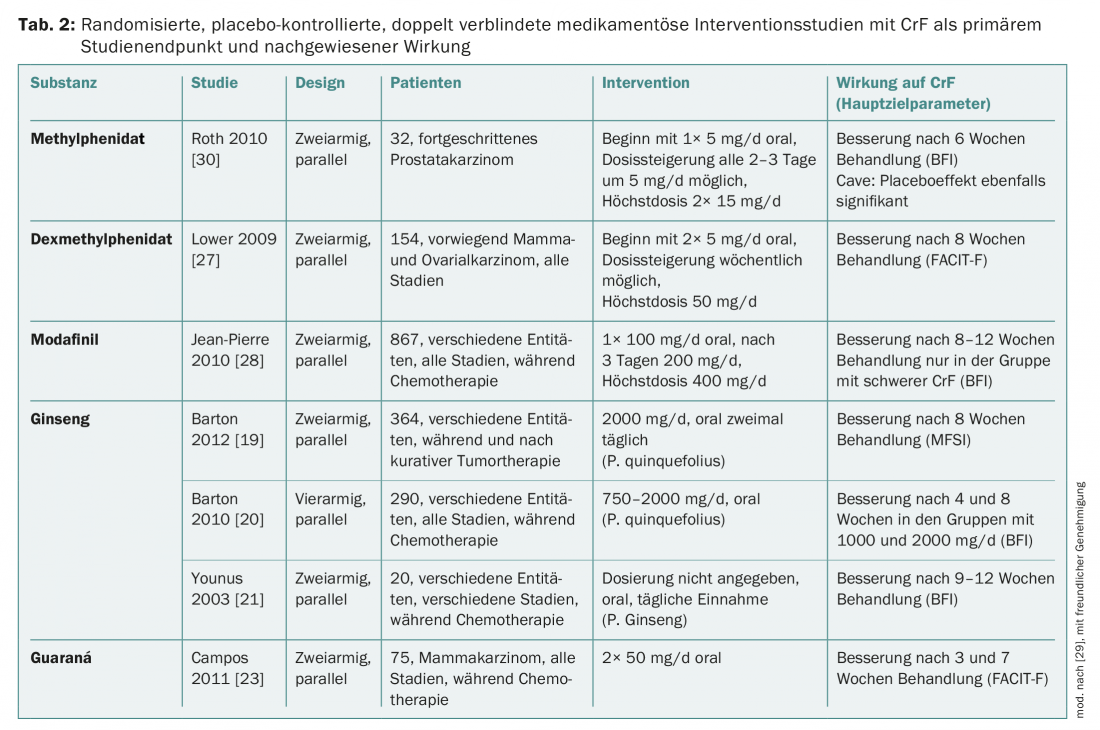
Le ginseng est traditionnellement considéré comme un remède contre toutes sortes d’états d’épuisement. Le ginseng américain (Panax quinquefolius) et le ginseng coréen (Panax ginseng C.A. Meyer) ont été étudiés en relation avec la CrF [19–21]. Toutes les études ont montré que le ginseng peut améliorer la CrF (s’il est bien toléré). Panax ginseng est autorisé en tant que médicament en vente libre. Pour plus de détails sur le ginseng, consultez la ligne directrice sur les thérapies complémentaires [22].
Le guarana (Paullinia cupana) est une plante originaire du Brésil, traditionnellement utilisée pour améliorer les performances physiques et mentales. Le principal ingrédient actif est la caféine. Une des trois études sur l’efficacité sur la CrF a montré que le guaraná pouvait améliorer la CrF chez les patientes atteintes d’un cancer du sein pendant la chimiothérapie [23]. Ceci est confirmé par une méta-analyse portant sur un total de 137 patients.
Les corticostéroïdes peuvent avoir un effet de réduction de la CrF dans les situations de soins palliatifs. C’est pourquoi l’Association européenne pour les soins palliatifs (EAPC), entre autres, recommande d’envisager l’utilisation de corticostéroïdes, par exemple pour permettre à un patient de passer un Noël agréable [24]. Pour la dexaméthasone en particulier, une étude contrôlée par placebo a montré que la CrF était améliorée [25]. Comme les corticostéroïdes peuvent induire des myopathies et donc aggraver la CrF lorsqu’ils sont utilisés à long terme, ils ne sont pas appropriés comme traitement continu chez les patients souffrant de fatigue post-cancer. Dans les situations palliatives avancées, la CrF peut constituer une protection pour le patient, de sorte qu’il ne faut pas la traiter dans tous les cas.
(Dex-)méthylphénidate (MPH) : les études sur le MPH sont encore contradictoires, mais il semblerait que ce soit surtout les patients atteints d’une tumeur avancée et souffrant déjà d’une FCR prononcée depuis longtemps qui puissent bénéficier du MPH. Le fait que le MPH puisse aider de manière impressionnante certains patients a également été confirmé dans une étude de la Deutsche Fatigue Gesellschaft avec du MPH à libération prolongée [26]. La fatigue peut également être réduite avec le d-MPH [27]. Les effets secondaires à prévoir sont des vertiges, des maux de tête, une augmentation de la pression artérielle et une sécheresse de la bouche. Aux doses actuellement recommandées, ces effets secondaires sont plutôt rares. Conformément à l’expérience clinique, on peut commencer par une dose de 10 mg par jour et l’augmenter après quelques jours en cas de non-réponse. Si aucune amélioration n’est constatée dans les jours qui suivent, l’essai thérapeutique est interrompu. En Suisse, l’utilisation du MPH et du D-MPH ne peut se faire que hors étiquette.
Le modafinil est surtout efficace en cas de CrF sévère [28]. En raison de la survenue de symptômes psychiatriques graves et de réactions cutanées, l’Agence européenne de médecine (EMA) a limité l’utilisation du modafinil au traitement des adultes souffrant de somnolence excessive [29].
Pour le groupe de travail sur les mesures de soutien en oncologie, rééducation et médecine sociale de la Société allemande du cancer (ASORS). www.asors.de
Reproduction avec l’aimable autorisation de Springer Medizin. Publié dans : Im Focus Oncologie 2013 ; 16(9) : 2-6.
Littérature :
- Fischer I : Diagnostic et diagnostic différentiel de la fatigue liée aux tumeurs. InFo ONKOLOGIE & HÄMATOLOGIE 2016 ; 4(3) : 20-24.
- Heim ME, Feyer P : Le syndrome de fatigue associé aux tumeurs. Journal Oncologie 2011 ; 01 : 42-47.
- Weis J : Cancer-related fatigue : prevalence, assessment and treatment strategies. Expert Rev Pharmacoeconomics Outcomes Res 2011 ; 11(4) : 441-446.
- Kuhnt S, et al. : Prédicteurs de la fatigue associée aux tumeurs : analyse longitudinale. Psychothérapeute 2011 ; 56 : 216-223.
- Glaus A, et al. : Ce que les malades du cancer pensent des informations sur la fatigue : une évaluation par des patients en Suisse et en Angleterre. Soins infirmiers 2002 ; 15(5) : 187-194.
- NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines®) : Cancer- and Chemotherapy-Induced Anemia, version 1.2014.
- Rizzo JD, et al : American Society of Clinical Oncology/American Society of Hematology Clinical Practice Guideline Update on the Use of Epoetin and Darbepoetin in Adult Patients With Cancer. J Clin Oncol 2010 ; 28(33) : 4996-5010.
- Ligne directrice S3/ligne directrice nationale de soins Dépression unipolaire. www.versorgungsleitlinien.de/themen/depression/pdf/s3_nvl_depression_lang.pdf.
- Fischer I, Rüffer JU : Fatigue associée à une tumeur ou dépression ? neuro aktuell, Westermayer Verlag.
- de Vries U, et al. : Fatigue individuellement bewältigen (FIBS) : manuel de formation et programme d’autogestion pour les personnes atteintes de cancer. Berne : Hans Huber, Hogrefe 2011.
- Reif K, et al : A patient education program is effective in reducing cancer-related fatigue : A multi-centre randomised two-group waiting-list controlled intervention trial. Eur J Oncol Nurs 2013 ; 17(2) : 204-213.
- Puetz TW, Herring MP : Effets différentiels de l’exercice sur la fatigue liée au cancer pendant et après le traitement : une méta-analyse. Am J Prev Med 2012 ; 43(2) : e1-24.
- Dimeo FS : Activité physique et sport en cas de maladie tumorale : Bouger à son rythme. Dans Focus Oncologie 2010 ; 13(5) : 60-66.
- Bower JE, et al : Yoga for persistent fatigue in breast cancer survivors : a randomized controlled trial. Cancer 2012 ; 118(15) : 3766-3775.
- Boehm K, et al. : Effects of yoga interventions on fatigue : a meta-analysis. Evid Based Complement Alternat Med 2012 ; 124703.
- He X, et al : Acupuncture and Moxibustion for Cancer-related Fatigue : a Systematic Review and Meta-analysis. Asian Pac J Cancer Prev 2013 ; 14(5) : 3067-3074.
- Posadzki P, et al : Acupuncture for cancer-related fatigue : a systematic review of randomized clinical trials. Support Care Cancer 2013 ; 21(7) : 2067-2073.
- Reif K, et al : Wege aus der Erschöpfung : Ratgeber zur tumorbedingten Fatigue. 1st ed. Berne : Hans Huber ; 2011.
- Barton DL, et al : Ginseng (Panax quinquefolius) pour améliorer la fatigue liée au cancer : un essai randomisé en double aveugle. J Natl Cancer Inst 2013 ; 105(16) : 1230-1238.
- Barton DL, et al. : Étude pilote du Panax quinquefolius (ginseng américain) pour améliorer la fatigue liée au cancer : une évaluation randomisée, en double aveugle, à dose fixe : NCCTG trial N03CA. Support Care Cancer 2010 ; 18(2) : 179-187.
- Younus J, et al : Une étude pilote en double aveugle contrôlée par placebo pour évaluer l’effet du ginseng sur la fatigue et la qualité de vie chez des patients adultes atteints de cancer chimio-naïf. J Clin Oncol 2003 ; 22(4) : 733.
- Horneber M, Fischer I : Ligne directrice sur les thérapies complémentaires : ginseng. www.dghoonkopedia.de/de/onkopedia/leitlinien/komplementaere-therapie/komplementa-retherapie.pdf.
- Campos O, et al : Le guarana (Paullinia cupana) améliore la fatigue chez les patients atteints de cancer du sein subissant une chimiothérapie systémique. J Altern Complement Med 2011 ; 17(6) : 505-512.
- Radbruch L, et al. : Fatigue chez les patients en soins palliatifs – une approche EAPC. Palliat Med 2008 ; 22(1) : 13-32.
- Yennurajalingam S, et al : Dexamethasone (DM) pour la fatigue liée au cancer : un essai en double aveugle, randomisé, contrôlé par placebo. J Clin Oncol 2012 ; 30(suppl) : abs 9002.
- Heim ME, et al : Étude randomisée en double aveugle et contrôlée par placebo du méthylphénidate modifié sur la fatigue liée au cancer (CRF). J Cancer Res Clin Oncol 2012 ; 138(Suppl. 1) : 13-Abs B25-0058.
- Lower EE, et al : Efficacité du dexméthylphénidate pour le traitement de la fatigue après une chimiothérapie anticancéreuse : un essai clinique randomisé. J Pain Symptom Manage 2009 ; 38(5) : 650-662.
- Jean-Pierre P, et al : A phase 3 randomisée, contrôlée par placebo, en double aveugle, essai clinique sur l’effet du modafinil sur la fatigue liée au cancer parmi 631 patients recevant une chimiothérapie. Cancer 2010 ; 116(14) : 3513-3520.
- Horneber M, et al : Fatigue associée aux tumeurs : épidémiologie, pathogenèse, diagnostic et traitement. Dtsch Arztebl Int 2012 ; 109(9) : 161-171.
- Roth AJ, et al : Methylphenidate for fatigue in ambulatory men with prostate cancer. Cancer 2010 ; 116(21) : 5102-5110.
InFo ONKOLOGIE & HÄMATOLOGIE 2016 ; 4(4) : 21-25