Souvent, une combinaison de différentes méthodes de traitement donne les meilleurs résultats. Les procédés laser ablatifs peuvent notamment être utilisés pour la “délivrance de médicaments assistée par laser” – des substances actives peuvent être introduites de manière peu invasive et peu douloureuse via les canaux d’ablation créés dans le tissu cicatriciel. Les lasers non ablatifs entraînent un remodelage du collagène et de l’élastine dermiques et permettent également d’améliorer l’aspect des cicatrices.
En raison de la diversité des causes, des manifestations et des options thérapeutiques, la correction des cicatrices est un domaine très complexe. Dans le cadre du large éventail de traitements, de nouvelles procédures s’établissent de plus en plus. Le Dr Lorenzo Pelloni, dermatologue à l’Ospedale Regionale Bellinzona e Valli et exerçant dans son propre cabinet privé à Lugano, a présenté l’utilisation de différentes technologies laser [1]. Dans son exposé, l’orateur a mis l’accent sur le domaine des procédés laser fractionnés. Dans la photothermolyse fractionnée, la lumière laser est appliquée au moyen d’une tête laser spéciale par un faisceau laser (fractionné) divisé en plusieurs milliers de colonnes de lumière individuelles. Cela permet un traitement à la fois efficace et sans effets secondaires. Les objectifs du traitement des cicatrices incluent la réduction des limitations fonctionnelles et esthétiques. Alors que les cicatrices hypertrophiques se limitent à la taille initiale de la plaie, les chéloïdes cicatricielles s’étendent progressivement au-delà (encadré) [3,4].
| Cicatrices hypertrophiques vs chéloïdes Au niveau pathogénique, la formation de chéloïdes est le résultat d’un déséquilibre entre une synthèse accrue de collagène et de matrice extracellulaire et une diminution de la dégradation de ces produits. Certaines recherches indiquent que les différences cliniques entre les chéloïdes et les cicatrices hypertrophiques ne font que refléter les différences d’intensité, de fréquence et de durée de l’inflammation du derme réticulaire. Il s’agirait donc de stades successifs d’un même état, à savoir les maladies fibroprolifératives de la peau, et l’on pourrait définir les chéloïdes comme des cicatrices fortement inflammatoires et les cicatrices hypertrophiques comme des cicatrices pathologiques faiblement inflammatoires [3,4]. |
Évaluation des cicatrices : quelle échelle utiliser ?
Outre l’inspection et la palpation, il existe des procédures d’évaluation structurées bien établies qui ont été développées pour évaluer le tissu cicatriciel. Le Dr Pelloni a déclaré qu’il utilisait le plus souvent l’échelle Vancouver Scar Sc ale (VSS) [1,5]. Cette échelle prend en compte les critères suivants pour évaluer les cicatrices : Vascularisation, hauteur ou épaisseur, souplesse et pigmentation. Un nouveau score, présenté dans une publication parue en 2022, est le Keloid Area and Severity Index (KASI) [1,6]. Comme le PASI dans le domaine du psoriasis ou l’EASI pour la dermatite atopique, l’étendue et la sévérité des cicatrices sont calculées sur la base de différents critères. Comme un nombre relativement important de paramètres entrent en ligne de compte, l’ensemble est un peu plus compliqué que le VSS, mais il est possible qu’à l’avenir, des applications soient proposées pour calculer le score, a reconnu l’orateur. Les objectifs thérapeutiques doivent être déterminés individuellement et doivent être basés sur les plaintes du patient [2].

“Time matters” – Ne pas manquer la fenêtre d’opportunité pour la thérapie au laser
Les deux piliers de la gestion des chéloïdes et des cicatrices hypertrophiques sont la prévention et le traitement précoce, a souligné le Dr Pelloni. Les techniques de prévention ne peuvent être utilisées que pour les plaies post-opératoires (troubles partiels ou complets de la cicatrisation après une fermeture chirurgicale primaire), mais pas pour les brûlures ou les plaies post-traumatiques (plaies chroniques des tissus mous résultant d’un traumatisme direct par pénétration ou par objet contondant et entraînant une nécrose des structures épithéliales et non épithéliales extrasquelettiques). Pour le traitement des cicatrices traumatiques et de leurs contractures, les applications de la médecine laser sont considérées comme un traitement de première ligne – c’est ce que stipulent les recommandations du consensus international publiées en 2020 [7]. Afin d’optimiser le rapport bénéfice/risque, le traitement au laser doit être utilisé le plus tôt possible. 90% du panel d’experts préconisent de commencer le traitement au laser dans le mois suivant la blessure traumatique mineure et 70% dans la semaine suivant la blessure. Dans une revue systématique publiée en 2018 dans le JEADV, une amélioration significative des cicatrices a été observée dans 3 études sur 4 lorsque le traitement au laser a été initié pendant la phase d’inflammation, contre 6 études sur 16 et 2 études sur 5 lorsque le traitement au laser a été initié pendant la phase de prolifération ou la phase de remodelage. [13]. Les procédés laser suivants ont notamment été étudiés : PDL, KTP, Er:YAG etlaser CO2 fractionné. Dans 18 des 25 études incluses, 2 à 4 traitements au laser ont été effectués à des intervalles de 2 à 8 semaines, tandis que dans sept études, un seul traitement au laser a été effectué. La durée de suivi variait de 1 à 12 mois, avec un suivi de ≤3 mois dans 18 études.
Laser Er:YAG ouCO2 pour le traitement ablatif fractionné au laser
Les lasers fractionnés ablatifs permettent une ablation contrôlée et sûre des tissus. Le principe de la photothermolyse fractionnée permet d’obtenir une néocollagénèse efficace par rapport aux méthodes ablatives classiques, avec un temps d’arrêt minimal et une bonne tolérance [8]. Seule ou associée au “Laser-assisted drug delivery” (LADD) (Fig. 1) , elle permet généralement d’obtenir une amélioration sur un ou plusieurs aspects de la cicatrice (démangeaisons, rougeur, fermeté, pigmentation ou épaisseur) [2]. Les lasers fractionnés les plus couramment utilisés sont l’Er:YAG etle CO2. Comme l’énergie du laser Er:YAG est fortement absorbée par l’eau en raison de sa longueur d’onde, il n’y a qu’une très faible distribution de chaleur dans les tissus environnants, alors que lelaser CO2 présente un réchauffement significatif des tissus environnants et entraîne la coagulation des petits vaisseaux sanguins [9]. Le conférencier expose le cas d’un patient qui, après une brûlure au niveau du bras, a pu bénéficier d’une amélioration de la texture, de la couleur et de la contracture grâce à un traitementau laser CO2 fractionné après 3 séances en 2 mois. En outre, les restrictions de mouvement du bras ont diminué.
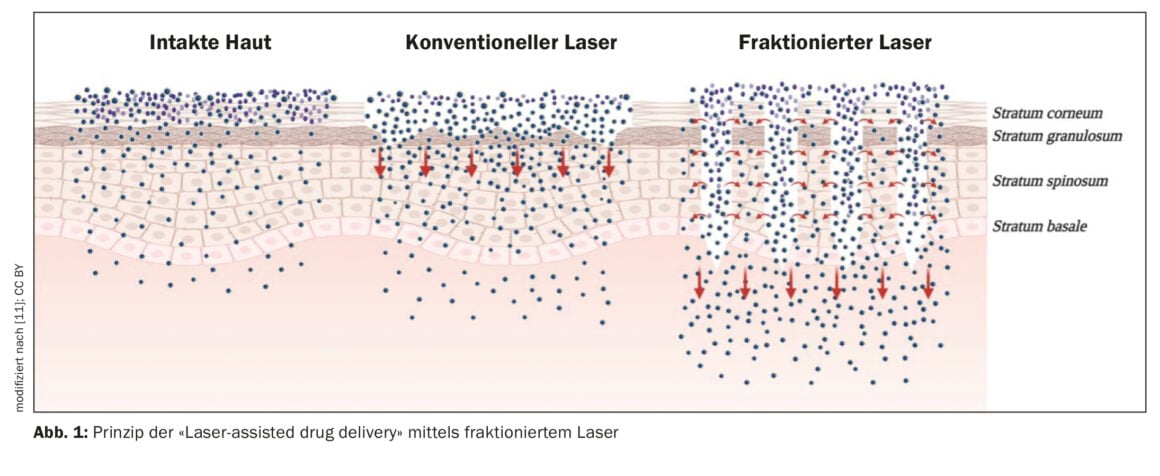
Le fait queles lasersCO2 et Er:YAG créent des zones de micro-ablation de forme cylindrique dans la peau permet aux agents topiques de pénétrer dans le derme sans qu’une injection soit nécessaire [10]. Par exemple, l’acétonide de triamcinolone appliqué de manière externe peut être introduit.
“Laser-assisted drug delivery” pour le traitement des cicatrices hypertrophiques
Le conférencier a notamment utilisé la technique du “Laser-assisted drug delivery” sur une femme de 70 ans qui présentait des cicatrices hypertrophiques au niveau des bras suite à une brûlure par eau chaude. Après un traitement au laser Er:YAG fractionné (sans anesthésie), une solution de triamcinolone (40 mg/ml) a été appliquée sur les zones concernées. Selon lui, il est important de le faire dans les 20 à 30 minutes suivant l’application du laser afin d’obtenir une efficacité optimale. Cette procédure n’est pas douloureuse, a expliqué le conférencier. On peut ensuite appliquer un patch en plastique pour l’occlusion pendant 8 à 12 heures, puis demander au patient d’appliquer un gel de silicone deux fois par jour jusqu’à la prochaine séance. Après 2 séances de laser Er:YAG plus solution de triamcinolone, la patiente était très satisfaite du résultat, notamment de la diminution importante des rougeurs.
Réduction des cicatrices par laser fractionné non ablatif
Les techniques laser non ablatives permettent à la chaleur d’atteindre les couches profondes des tissus sans affecter l’intégrité de la barrière épidermique. Outre un remodelage des composants épidermiques et dermiques, il y a une photothermolyse de la microvascularisation dans le derme. Le métabolisme du collagène et de l’acide hyaluronique est stimulé au niveau moléculaire et la formation de fibres élastiques est induite [12]. La migration de mélanocytes normaux vers les bords du tissu coagulé thermiquement se traduit par une normalisation de la pigmentation [1,12]. Le conférencier a démontré qu’il était possible d’obtenir une nette amélioration, notamment en ce qui concerne la rougeur de la peau, la pigmentation et la texture de la cicatrice, en se basant sur des patients souffrant de brûlures et de cicatrices chirurgicales.
Last, but not least : laser à colorant pulsé
Enfin, le conférencier a également abordé l’utilisation du laser à colorant pulsé (Pulsed dye laser, PDL). Le mécanisme d’action des lasers à colorant sur la peau repose sur la photothermolyse sélective, c’est-à-dire une adaptation de la durée d’impulsion, de la densité d’énergie et de la longueur d’onde à la cible concernée [12]. Cela crée des dommages microvasculaires, ce qui se traduit notamment par une hypoxie locale et catalyse des changements biochimiques dans la cicatrice [1]. L’orateur a présenté le cas d’un patient présentant des cicatrices post-traumatiques au niveau du nez et du front, chez qui le traitement par PDL (6 séances) a notamment permis d’obtenir une nette amélioration des aspects érythémateux.
Congrès : SGML23 Laser & Procedures
Littérature :
- “Laser Management of hypertrophic and keloid scars”, Dr. med. Lorenzo Pelloni, SGML23 Lasers & Procedures, 23.01.2023.
- Nast A, et al. : Ligne directrice S2k Traitement des cicatrices pathologiques (cicatrices hypertrophiques et chéloïdes) – Mise à jour 2020 JDDG 2021 ; 19(2) : 312-327.
- Huang C, et al : Int Wound J 2014 ; 11 : 517-522.
- Ogawa R : Int J Mol Sci 2017 ; 18(3) : 606.
- Sullivan T, et al : J Burn Care Rehabil 1990 ; 11(3) : 256-260.
- Limmer EE, et al : Br J Dermatol 2022 ; 187(5) : 799-800.
- Traitement au laser des cicatrices et des blessures traumatiques : 2020 Recommandations de consensus international.
- 8. Steckmeier S, et al : Dermatologie actuelle 2017 ; 43(10) : 418-426.
- Poetschke J, Gauglitz GG : JDDG 2016 ; 14(5) : 467-478.
- Singhal M, et al : Mol Pharm 2016 ; 13(2) : 500-511.
- Portugal I, et al : Pharmaceuticals (Bâle) 2021 ; 14(8) : 772.
www.mdpi.com/1424-8247/14/8/772/htm,(dernier appel 25.01.2023) - “Laser therapy of the skin”, S2k guideline, AWMF register number : 013-095, 2022.
- Karmisholt KE, et al : JEADV 2018 ; 32(7) : 1099-1110.
DERMATOLOGIE PRAXIS 2023 ; 33(2) : 50-51 (publié le 20.4.23, ahead of print)











