Une bonne analgésie est nécessaire en cas d’otite moyenne aiguë. L’indication de l’administration d’antibiotiques doit être décidée en fonction, entre autres, de l’âge et de la gravité de la maladie. En restant vigilant, vous ne risquez pas d’augmenter le taux de complications.
L’otite moyenne aiguë (OMA) est une infection aiguë de l’oreille moyenne par des virus et/ou des bactéries, avec des sécrétions purulentes ou non dans l’oreille moyenne. Elle peut survenir à tout âge, mais est plus fréquente chez les enfants âgés de six à 24 mois. C’est l’une des maladies les plus courantes chez les enfants, qui implique une consultation médicale et la prescription d’antibiotiques. Plus des deux tiers des enfants ont subi au moins un épisode d’OMA avant la fin de leur troisième année, et environ la moitié des enfants ont subi trois épisodes ou plus [1].
Les organismes bactériens les plus courants à l’origine de l’OMA sont Streptococcus pneumoniae, suivis de Haemophilus influenzae et Moraxella catarrhalis. Les souches de pneumocoques contenues dans le vaccin sont devenues moins fréquentes en tant qu’agents pathogènes de l’OMA depuis l’introduction de la vaccination antipneumococcique. Les agents viraux les plus courants sont le virus respiratoire syncytial (VRS), le coronavirus, le virus de la grippe, l’adénovirus, le métapneumovirus humain et le picornavirus.
L’établissement du diagnostic est un défi, en particulier pour les jeunes enfants peu coopératifs. La fréquence de l’OMA chez les nourrissons et les jeunes enfants s’explique par plusieurs raisons : D’une part, le fonctionnement de la trompe d’Eustache est moins efficace à cet âge pour des raisons anatomiques, et d’autre part, il existe une immaturité du système immunitaire. Les facteurs de risque de l’OMA incluent le sexe masculin, la prédisposition génétique, l’exposition à des germes pathogènes dans la fratrie ou à la crèche, un faible statut socio-économique, l’exposition au tabac et l’absence d’allaitement [2].
Symptômes et diagnostic
Les enfants plus âgés et les adultes signalent généralement des douleurs auriculaires d’apparition rapide. Chez les jeunes enfants, le toucher ou la manipulation du pavillon de l’oreille peuvent être suggestifs d’une otalgie. Les parents décrivent également des pleurs intenses, de la fièvre, un sommeil agité ou un changement de comportement pendant la journée, des symptômes relativement peu spécifiques. Souvent, les symptômes sont précédés d’une infection des voies respiratoires supérieures.
Les lignes directrices de l’American Academy of Pediatrics [3] et de l’American Academy of Family Physicians, révisées pour la dernière fois en 2013, mentionnent les critères de diagnostic suivants :
- protrusion modérée à sévère du tympan ou
- Otorrhée d’apparition récente non causée par une otite externe, ou
- Légère protubérance du tympan et début aigu de douleur à l’oreille (moins de 48 heures) ou forte rougeur du tympan.
Le diagnostic d’OMA ne doit pas être posé en l’absence d’épanchement de l’oreille moyenne (en otoscopie pneumatique ou en tympanométrie) (Fig. 1).
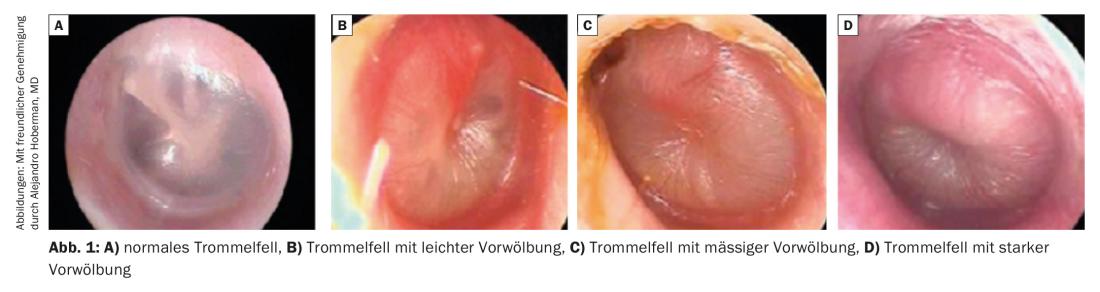
Un nettoyage est parfois nécessaire pour évaluer l’oreille. Le conduit auditif ne doit pas être nettoyé par rinçage de l’oreille pendant une infection présumée, mais à l’aide d’un otoscope muni d’un œillet. Chez les jeunes enfants, l’otoscopie peut être difficile, voire impossible, en raison d’un manque de coopération et d’opposition. En général, il est souvent difficile de distinguer par otoscopie une OMA d’un épanchement tympanique chronique.
Pour exclure une complication otogène, l’inspection et la palpation de la mastoïde ainsi que l’évaluation de la fonction du nerf facial sont utiles. Chez les enfants plus âgés et les adultes, il convient de procéder à un examen auditif orienté avec un test de diapason selon Weber et Rinne pour exclure une atteinte de l’oreille interne.
L’OMA peut entraîner une perforation spontanée du tympan et un écoulement de l’oreille. Dans ces cas, l’OMA doit être distinguée de l’otite externe, une inflammation du conduit auditif externe qui s’accompagne d’un écoulement auriculaire. Cependant, le pavillon de l’oreille et le conduit auditif sont sensibles au toucher. Le diagnostic différentiel avec l’otorrhée est également une surinfection en cas de perforation tympanique préexistante. Ces épisodes ne sont pas douloureux, ne nécessitent pas d’antibiothérapie systémique et répondent bien aux gouttes auriculaires de ciprofloxacine.
Traitement
Le traitement initial d’une OMA non compliquée chez un patient par ailleurs en bonne santé comprend un bon traitement analgésique avec un AINS et/ou du paracétamol. Un traitement antibiotique n’est pas indiqué dans tous les cas, car l’infection présente un taux élevé de guérison spontanée et aucune augmentation du taux de complications n’a été observée dans le cadre de l'”attente vigilante”. Une utilisation restrictive des antibiotiques permet en outre d’éviter les complications associées aux antibiotiques telles que la diarrhée, les vomissements ou les éruptions cutanées [4]. Les patients doivent être réévalués après 48 à 72 heures. En l’absence d’amélioration sous analgésiques, un traitement antibiotique doit être mis en place. Des études contrôlées par placebo ont montré que 60% des symptômes de l’OMA s’améliorent spontanément dans les 24 premières heures et 84% dans les deux ou trois premiers jours [4].
L’âge et la gravité de la maladie doivent être pris en compte dans le processus de décision de l’indication d’antibiotiques en plus du traitement analgésique [3,4]. Plus les symptômes sont faibles (pas ou peu de fièvre, pas d’otalgie, pas d’otorrhée, une seule oreille touchée), plus l’OMA a de chances de guérir sans antibiotiques.
Dans tous les cas, un traitement antibiotique est indiqué dans les situations suivantes :
- Âge <6 mois
- Âge <2 ans en cas d’OMA bilatérale
- Otorrhée purulente persistante
- Mauvais état général
- Seule l’oreille entendante est touchée
- Facteurs de risque (par exemple, immunodéficience, maladies sous-jacentes graves, syndrome de Down, anomalies craniofaciales, porteurs d’implants cochléaires).
L’antibiotique de premier choix est l’amoxicilline (80 mg/kg/j en deux doses uniques). En cas de traitement par amoxicilline au cours des 30 derniers jours, de conjonctivite purulente supplémentaire ou d’antécédents d’OMA récurrente ne répondant pas à l’amoxicilline, il est recommandé d’utiliser l’amoxicilline plus l’acide clavulanique (80 mg/kg/j d’amoxicilline en deux prises). Les alternatives sont le céfuroxime, le cefpodoxime, la ceftriaxone (i.m. ou i.v.). En cas de véritable allergie à la pénicilline, la clarithromycine et l’azithromycine peuvent être envisagées, les macrolides n’ayant qu’un effet limité sur H. influenzae et S. pneumoniae. L’amoxicilline avec l’acide clavulanique doit être utilisée comme antibiotique de deuxième ligne en cas d’absence de réponse après 48 à 72 heures et si elle n’est pas déjà utilisée comme traitement de première ligne ; en cas d’allergie à la pénicilline, la ceftriaxone (i.m. ou i.v.) ou la clindamycine en association avec une céphalosporine de troisième génération (aperçu 1 et 2) [3].

En ce qui concerne la durée du traitement, il est recommandé d’administrer une antibiothérapie de dix jours aux enfants jusqu’à la fin de leur deuxième année et aux enfants souffrant d’une maladie grave, de sept jours aux enfants âgés de trois à six ans et de cinq à sept jours à partir de six ans [3].
En cas d’échec du traitement par amoxicilline plus acide clavulanique ou du traitement de deuxième ligne, l’administration d’antibiotiques par voie intraveineuse est indiquée. Si le traitement intraveineux n’apporte pas d’amélioration ou si les infections se répètent en peu de temps, il est nécessaire de procéder à une paracentèse et à un prélèvement de sécrétions de l’oreille moyenne en raison du risque de développement d’une résistance, et de passer à une autre classe d’antibiotiques en fonction de la résistance.
Les preuves de l’utilité des anesthésiques locaux topiques sont limitées et leur administration n’est donc pas recommandée. Les médicaments décongestionnants (comprimés ou gouttes nasales), les stéroïdes ou les antihistaminiques n’ont pas non plus leur place dans le traitement de l’OMA et ne doivent pas être prescrits. Ils sont tout au plus indiqués en présence d’une rhinite concomitante [5]. Toujours en raison du nombre limité de données, il n’existe pas encore de recommandations générales pour la médication préventive avec, par exemple, des pré/probiotiques, de la vitamine D ou du xylitol [5,6].
La pose d’un tube tympanique peut être utile comme traitement de l’OMA récidivante. Celle-ci est définie par au moins trois épisodes d’OMA en six mois ou au moins quatre épisodes en douze mois.

Complications
Depuis la disponibilité des antibiotiques, les complications de l’OMA sont beaucoup moins fréquentes. Une complication possible de l’OMA est une perforation spontanée du tympan due à la pression qui s’accumule dans l’oreille moyenne. Il y a un écoulement de sécrétions purulentes, ce qui entraîne souvent une réduction rapide de la douleur. Dans ce cas, un traitement supplémentaire par la ciprofloxacine en gouttes est utile. La perforation guérit généralement spontanément, mais elle peut rarement persister. C’est pourquoi une perforation doit être contrôlée par otoscopie jusqu’à sa guérison et une protection contre l’eau doit être mise en place. Dans de rares cas, l’OMA entraîne une érosion des osselets, le plus souvent de la longue apophyse enclume, avec une surdité de transmission consécutive.
L’OMA entraîne toujours une participation de la muqueuse dans les cellules mastoïdiennes. Une mastoïdite aiguë complique la formation d’abcès et/ou la destruction de structures osseuses. Les signes cliniques classiques consistent en un gonflement pâteux rétro-auriculaire et une oreille décollée. Les complications de la mastoïdite sont généralement intracrâniennes et graves. Un abcès péridural ou cérébral peut se produire. En outre, une thrombose septique du sinus sigmoïde peut se développer avec des épisodes répétés de fièvre. En outre, une labyrinthite avec vertiges et nystagmus et/ou une surdité de l’oreille interne ou une paralysie faciale due à une réaction inflammatoire du nerf peuvent se développer. Le développement d’une méningite par dissémination hématogène est également une complication grave.
Quand est-il utile d’orienter les patients vers un spécialiste ?
L’orientation vers un spécialiste ORL est indiquée en cas d’incertitude diagnostique, d’absence de réponse au traitement antibiotique et d’évolution compliquée. En particulier, si la question d’un traitement invasif se pose, une évaluation par un spécialiste ORL est utile.
Messages Take-Home
- Un bon traitement analgésique est nécessaire en cas d’otite moyenne aiguë (OMA).
- L’âge et la gravité de la maladie doivent être pris en compte dans le processus de décision concernant l’indication de l’administration d’antibiotiques.
- L’amélioration spontanée des symptômes de l’OMA se produit dans 60% des cas dans les premières 24 heures et dans 84% des cas dans les deux ou trois premiers jours.
- Aucune augmentation du taux de complications n’a été observée en cas d’attente prolongée.
Littérature :
- Teele DW, et al : Epidemiology of otitis media during the first seven years of life in children in greater Boston : a prospective, cohort study. J Infect Dis 1989 ; 160(1) : 83-94.
- Granath A : Otite moyenne aiguë récurrente : Quelles sont les options de traitement et de prévention ? Curr Otorhinolaryngol Rep 2017 ; 5(2) : 93-100.
- Lieberthal AS, et al : The diagnosis and management of acute otitis media. Pediatrics 2013 ; 131(3) : e964-999.
- Venekamp RP, et al : Antibiotiques pour l’otite moyenne aiguë chez les enfants. Cochrane Database Syst Rev 2015 ; 6 : CD000219.
- Schilder AG, et al : Otite moyenne. Nat Rev Dis Primers 2016 Sep 8 ; 2 : 16063.
- Marom T, et al : Options de traitement de médecine complémentaire et alternative pour l’otite moyenne : Une revue systématique. Medicine (Baltimore) 2016 ; 95(6) : e2695.
PRATIQUE DU MÉDECIN DE FAMILLE 2018 ; 13(5) : 32-35











