La sindrome cervicale provoca una tensione e un indurimento dei muscoli, che può portare al dolore e all’impedimento funzionale. Oltre a mal di testa, vertigini e altri disturbi dell’umore, possono verificarsi anche difficoltà di deglutizione. Il medico di famiglia è spesso il primo interlocutore. La diagnosi differenziale richiede esami di imaging del rachide cervicale. Il trattamento della disfagia funzionale è principalmente conservativo.
Nella serie “Disfagia”, sono già stati descritti vari cambiamenti organici nell’area della parte superiore del tratto digestivo come cause di disfagia. Il presente articolo tratta di una disfunzione dell’atto di deglutizione, che può essere considerata funzionale, innescata da un disstatismo della colonna vertebrale cervicale con conseguente squilibrio muscolare e reazioni di tensione. Non esistono segni patognomonici isolati di un disturbo provocato dal vertebrato nella regione della testa e del collo [2]. I sintomi (panoramica 1) sono molteplici e richiedono una stretta collaborazione interdisciplinare tra diverse discipline per il chiarimento e la terapia differenziale.

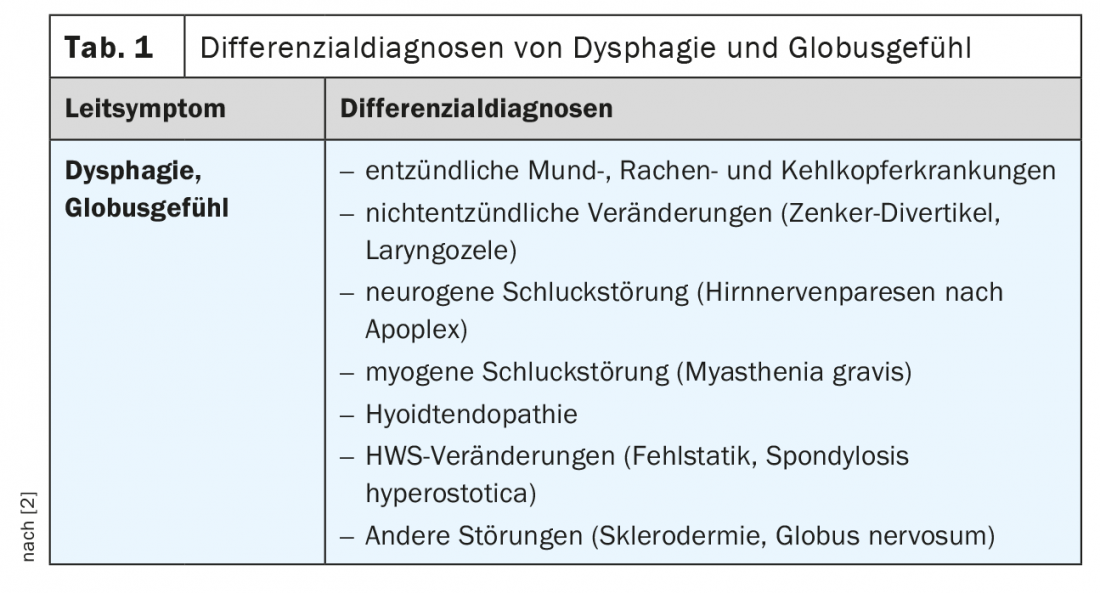
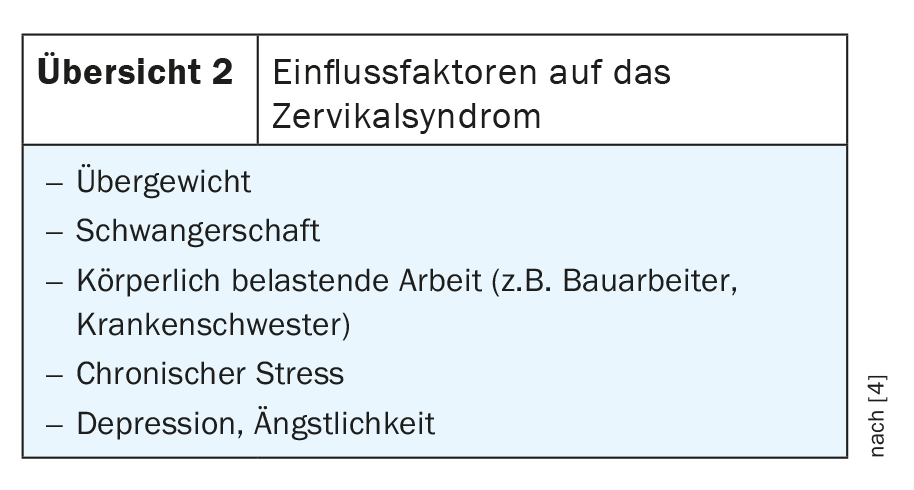
La disfagia e la disfonia possono essere causalmente collegate a malattie organiche. Devono essere chiarite diverse diagnosi differenziali ( Tabella 1) . Il disturbo del sistema muscolo-scheletrico nella regione cervicale è soggetto a diversi fattori di influenza (panoramica 2).
Spesso, il medico di famiglia è il punto di contatto principale per i pazienti colpiti. L’anamnesi esatta e l’esame neurologico fisico e orientativo stabiliscono il percorso per le misure diagnostiche supplementari, in particolare quelle di imaging, e la terapia che ne deriva. La statica difettosa con problemi consecutivi non è solo il risultato di un sovraccarico o di un trauma, ma è anche parte dei cambiamenti di varie sindromi [3].
Una guida diagnostica può essere trovata nella Tabella 2 come orientamento.

Oltre alle misure terapeutiche analgesiche e all’agopuntura, vengono utilizzati trattamenti fisioterapici. A lungo termine, l’esercizio fisico e lo sport (passeggiate, nuoto, esercizi per la schiena e yoga) possono contribuire al miglioramento.
Gli esami radiografici del rachide cervicale in 2 piani, se necessario integrati da immagini funzionali per documentare l’ipermobilità ristretta o anche segmentale, possono documentare i cambiamenti degenerativi e la statica difettosa. A volte un’impronta della parete posteriore esofagea è anche evidente nelle immagini laterali in caso di deglutizione esofagea e di spondilosi deformante ipertrofica, che può portare a disfagia spondilotica. Lo stiramento o la postura cifotica, da soli, possono scatenare la miogelosi con una sensazione di pressione e un senso di ingorgo.
La sonografia dei tessuti molli del collo è utile per escludere masse di tessuto molle o gozzo. La tomografia computerizzata mostra l’estensione ossea delle alterazioni degenerative in modo molto preciso e, con le ricostruzioni sagittali e coronarie 2D, è possibile rilevare molto bene una statica difettosa. Grazie all’elevato contrasto dei tessuti molli, la risonanza magnetica offre vantaggi nella valutazione della situazione del disco intervertebrale, del mielon, dei legamenti e della muscolatura e può rilevare molto bene i cambiamenti legati al sovraccarico nelle vertebre (classificazione Modic).
Casi di studio
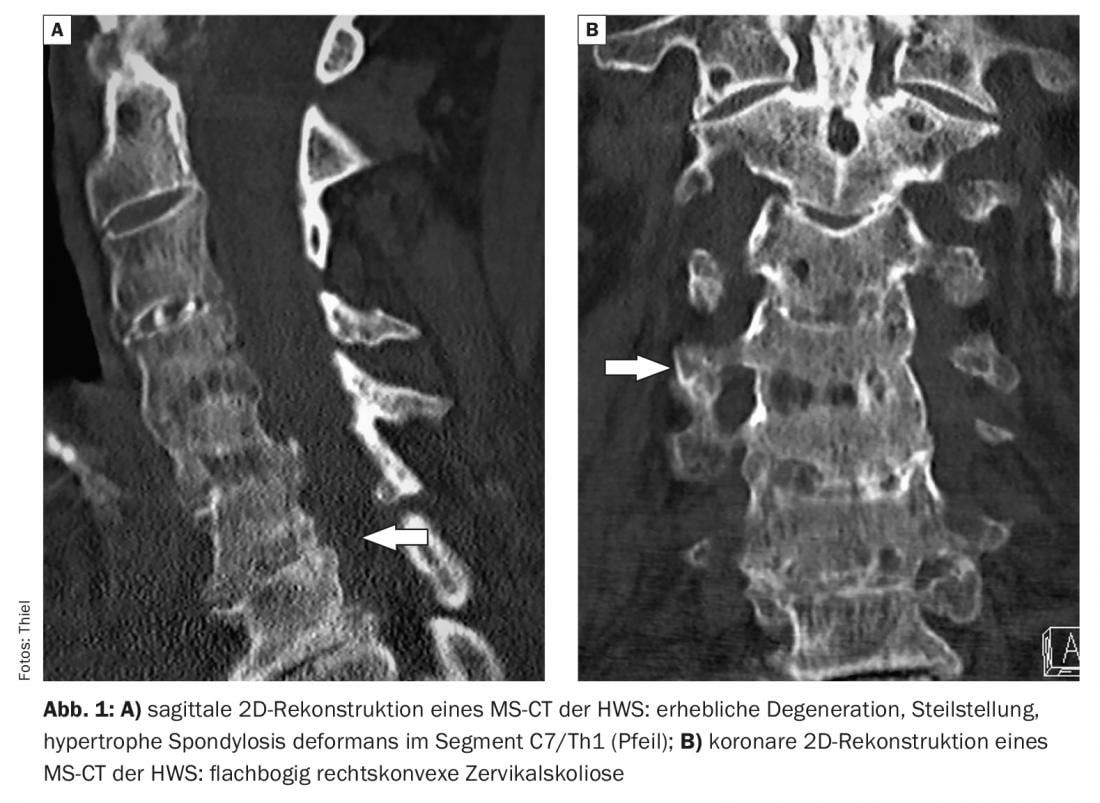
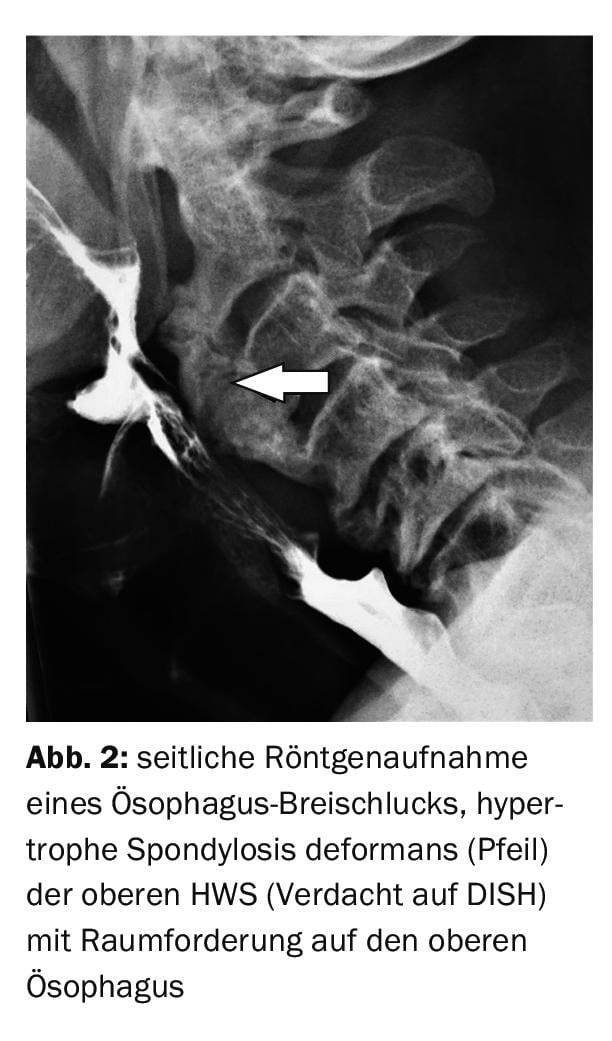
Nel caso di studio 1 (Fig. 1A e B) una frattura deve essere esclusa in un paziente di 77 anni dopo un trauma distorsivo del rachide cervicale. Sindrome della colonna vertebrale cervicale preesistente, anche una sensazione di pressione e di grumi nella gola con apparente disfagia. Oltre ai cambiamenti degenerativi pronunciati con spondilosi ipertrofica deformans nella transizione cervico-toracica, è stato possibile dimostrare anche una statica difettosa. Per il caso 2 è stata ingerita una pappa per escludere un diverticolo dell’esofago. La radiografia laterale ha documentato una spondilosi deformante sinostosa notevolmente pronunciata della colonna vertebrale cervicale superiore, come nell’iperostosi scheletrica idiopatica disseminata (DISH), con conseguente stenosi del lume dell’esofago superiore (Fig. 2).
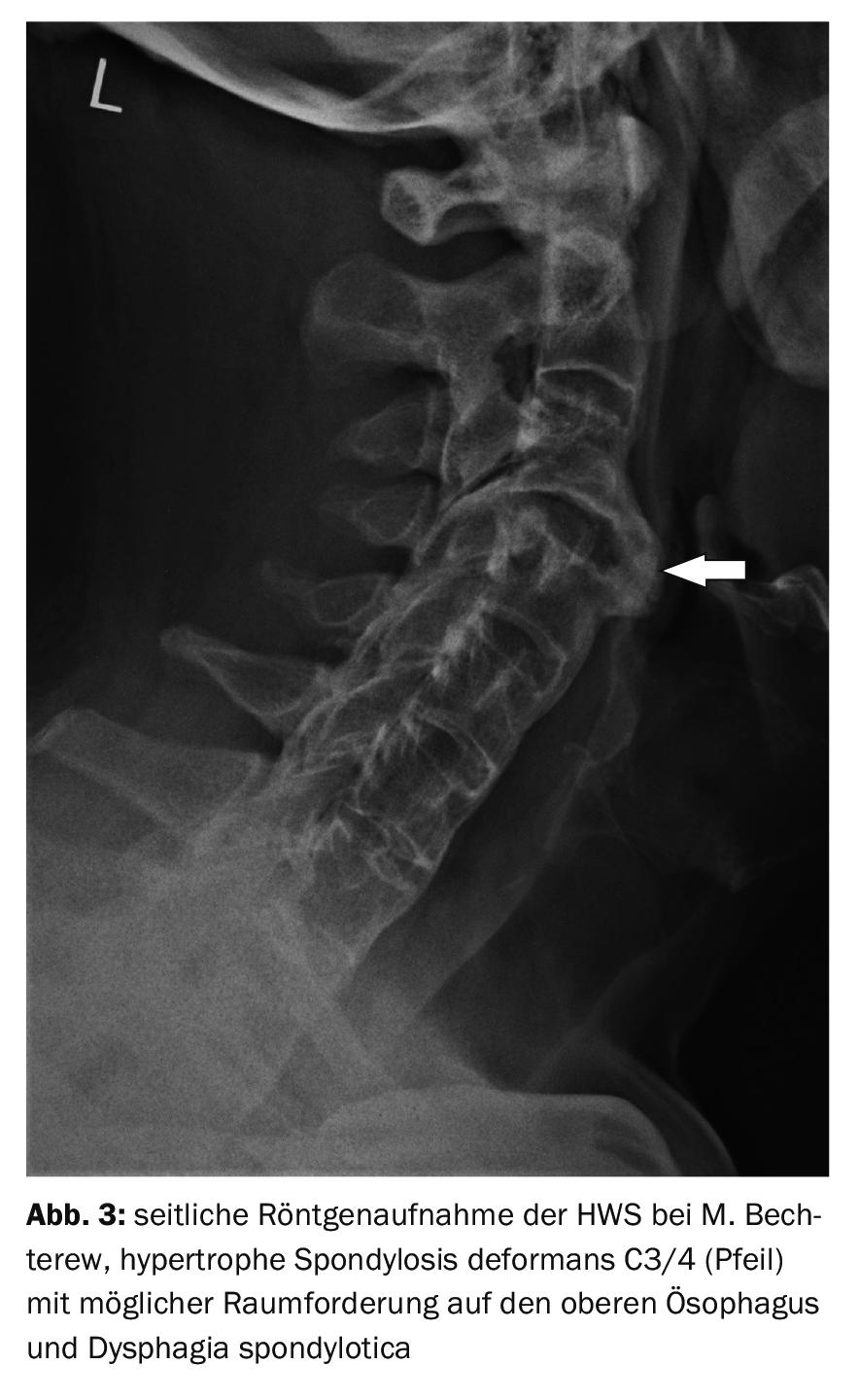
Lo studio del caso 3 documenta una spondilosi ipertrofica deformans nel segmento C3/4 e una deformità da estensione in un paziente di 50 anni con spondilite anchilosante, oltre all’aspetto iniziale a canna di bambù (Fig. 3) . Era presente disfagia.
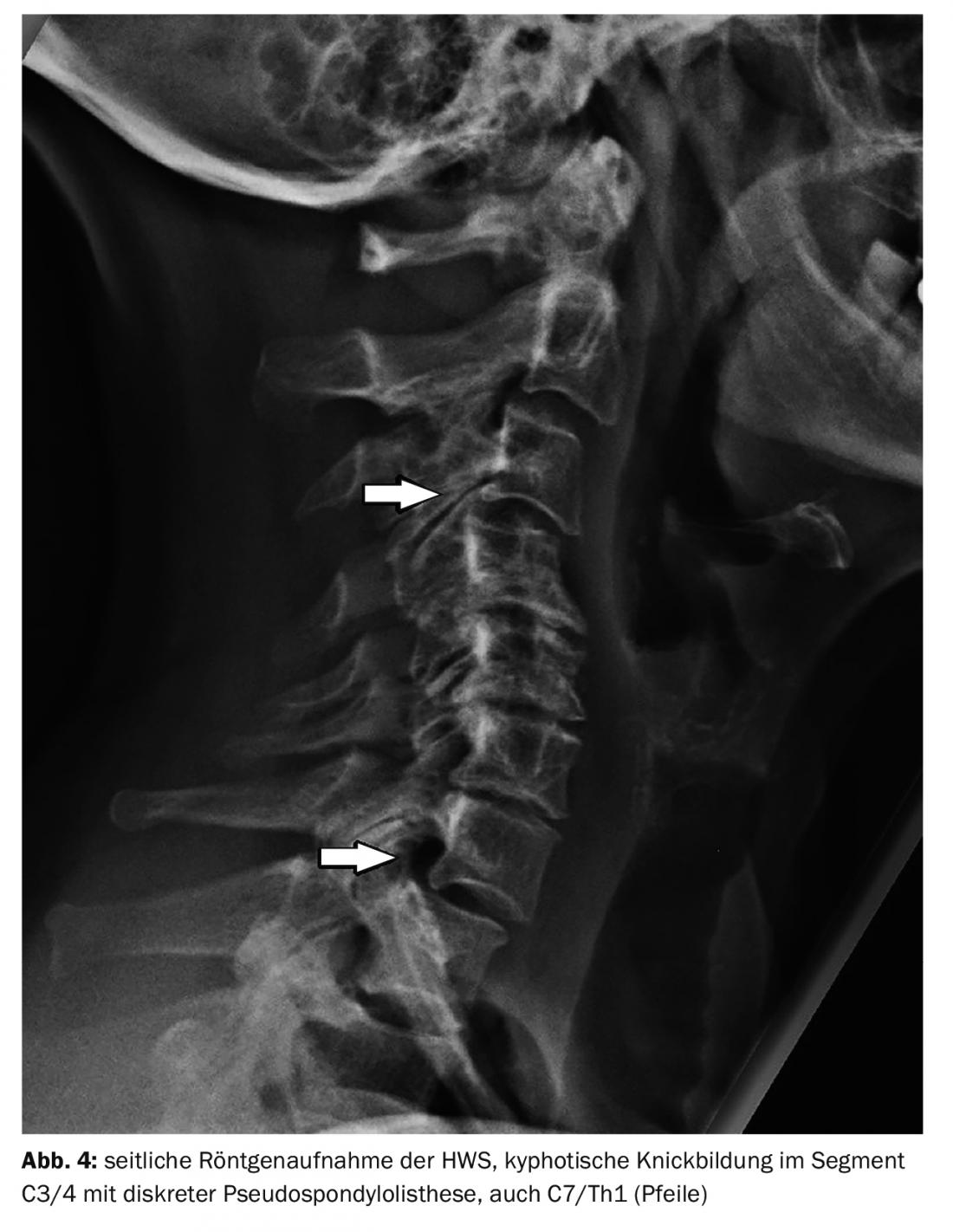
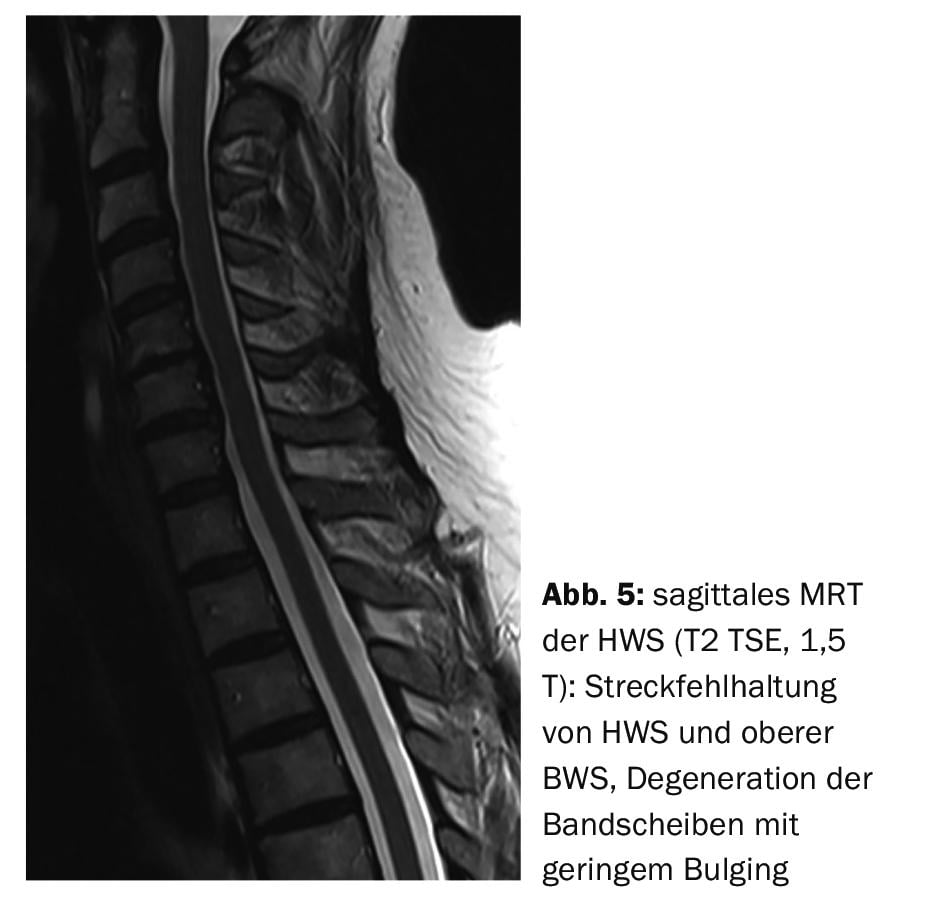
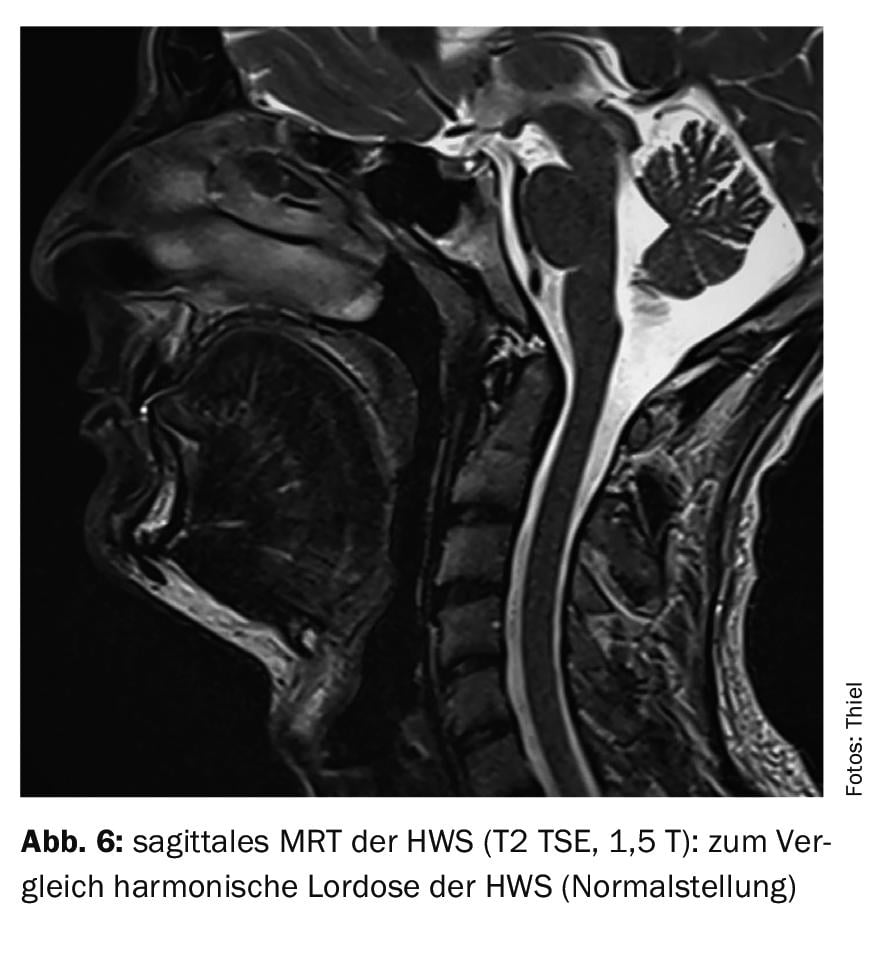
Nel caso di studio 4, è dimostrabile una deformazione cifotica della colonna vertebrale cervicale degenerata (Fig. 4) di una paziente di 58 anni, con una notevole presenza di miogelosi. Nel caso di studio 5 , una paziente di 56 anni con sindrome della colonna vertebrale cervicale che includeva miogelosi e disfagia, presenta una malposizione a lungo termine della colonna vertebrale cervicale e della colonna vertebrale toracica superiore (Fig. 5). La figura 6 intende mostrare la posizione normale (lordosi) del rachide cervicale in un paziente giovane, con una risonanza magnetica della testa come confronto.
Messaggi da portare a casa
- Oltre alle vere e proprie lesioni occupanti spazio nelle regioni ipofaringea, laringea ed esofagea, anche le alterazioni degenerative della colonna vertebrale cervicale e le disfagie possono portare alla disfagia.
- Importanti indicazioni sulle noxae causali possono essere ricavate già dall’anamnesi.
- I sintomi richiedono una collaborazione interdisciplinare.
- Le tecniche di imaging sono importanti per la diagnosi differenziale.
- La terapia della disfagia funzionale può essere effettuata principalmente con misure conservative.
Letteratura:
- Armstrong B, McNair P, Taylor D: senso della posizione della testa e del collo. Medicina dello sport 2008; 38(2): 101-117.
- Ernst A, Freesmeyer B: Disturbi funzionali nella regione della testa e del collo. Georg Thieme Verlag Stuttgart, New York: 2008, pagg. 32-42.
- Unger S, et al: Displasia diastrofica. In: GeneReviews. Seattle (WA): Università di Washington, Seattle: 1993-2022. 2004 Nov 15.
- Sindrome cervicale. www.minimed.at/medizinische-themen/bewegungsapparat/zervikalsyndrom, (ultimo accesso 13.07.2022)
PRATICA GP 2022; 17(8): 28-30











