I pazienti con broncopneumopatia cronica ostruttiva (BPCO) sono suscettibili alle infezioni polmonari, che aggravano significativamente i sintomi (soprattutto la dispnea). Tuttavia, i dati epidemiologici sono difficilmente disponibili.
I pazienti con broncopneumopatia cronica ostruttiva (BPCO) sono suscettibili alle infezioni polmonari, che aggravano in modo significativo i sintomi, soprattutto la dispnea. Tuttavia, i dati epidemiologici sulla BPCO esacerbata da infezioni (AECOPD) sono scarsi [1].
La BPCO (GOLD II-IV) ha una prevalenza (>40 anni) di circa il 5,9%. Questa popolazione di pazienti sperimenta tra 0,6-2,7 esacerbazioni acute all’anno [2]. Il deterioramento respiratorio acuto rappresenta un rischio significativo di mortalità per i pazienti con BPCO; circa il 10% dei pazienti con AECOPD ricoverati in ospedale muore. Nella maggior parte dei casi (circa il 60%), l’AECOPD è scatenata da infezioni, circa la metà delle quali sono virali e la metà batteriche. In circa il 30% dei casi, non è possibile trovare alcun fattore scatenante. È importante ricordare che le sostanze nocive inalate, come la nicotina e gli ossidi di azoto, possono scatenare un’esacerbazione.
Il deterioramento respiratorio acuto può, ovviamente, essere innescato anche da altri fattori, per cui le diagnosi differenziali possono includere, oltre alla polmonite acuta, l’insufficienza cardiaca, lo pneumotorace, il versamento pleurico, le embolie polmonari o nuove aritmie [3]. In uno studio su 1016 pazienti, i motivi del ricovero ospedaliero per sospetta AECOPD erano 48% infezioni respiratorie, 26% insufficienza cardiaca, 3% carcinoma bronchiale, 1% embolia polmonare e 1% pneumotorace [4]. Le opzioni terapeutiche durante l’AECOPD non sono attualmente standardizzate e in alcuni casi sono efficaci solo in misura limitata. Pertanto, la prevenzione di un’esacerbazione è di grande importanza.
I pazienti con BPCO con esacerbazioni ripetute hanno una qualità e un’aspettativa di vita ridotta (circa il 10% dei pazienti AECOPD ricoverati in ospedale muore). La prevenzione di un’esacerbazione può essere ottenuta, ad esempio, con l’uso di miolitici orali e broncodilatatori. È interessante in questo contesto che la gravità di un’esacerbazione si riduce, ma non la mortalità [5]. Le opzioni di imaging per l’AECOPD sono discusse di seguito. Tuttavia, un focus sarà sulla valutazione del rischio diagnostico dell’AECOPD nei pazienti con BPCO.
Imaging
I pazienti con BPCO, in particolare, non possono trattenere il respiro a lungo e hanno difficoltà a stare sdraiati sulla schiena. Per ottenere comunque immagini “nitide” del torace, l’immagine deve essere scattata il più rapidamente possibile. Due modalità di esame soddisfano questi requisiti: la radiografia e la tomografia computerizzata (TC). Nello studio PROVIDI, sono state analizzate in dettaglio le possibilità della TAC di predire l’AECOPD [6].
Radiografia del torace
L’esame radiologico iniziale di un paziente con AECODP è una radiografia del torace, se possibile in posizione eretta su 2 piani [2]. Questo può essere utilizzato per escludere malattie di diagnosi differenziale come polmonite, pneumotorace, versamento pleurico o insufficienza cardiaca. In circa un quinto dei pazienti con presunta AECOPD, la diagnosi cambia, soprattutto a causa della polmonite, e di conseguenza la terapia [3,7–9].
Le radiografie del torace nei pazienti con BPCO mostrano cambiamenti caratteristici rispetto ai soggetti sani. In particolare, è evidente una marcata iperinflazione, con diaframmi bassi, allargamento dello spazio retrosternale e allargamento degli spazi intercostali. La silhouette cardiaca è di solito piuttosto stretta e c’è un modello vascolare polmonare rarefatto. Nel corso di un’esacerbazione dell’infezione, spesso si verifica un ispessimento delle pareti bronchiali, che porta a una ventilazione significativamente ridotta delle sezioni polmonari situate in posizione periferica (Fig. 1).
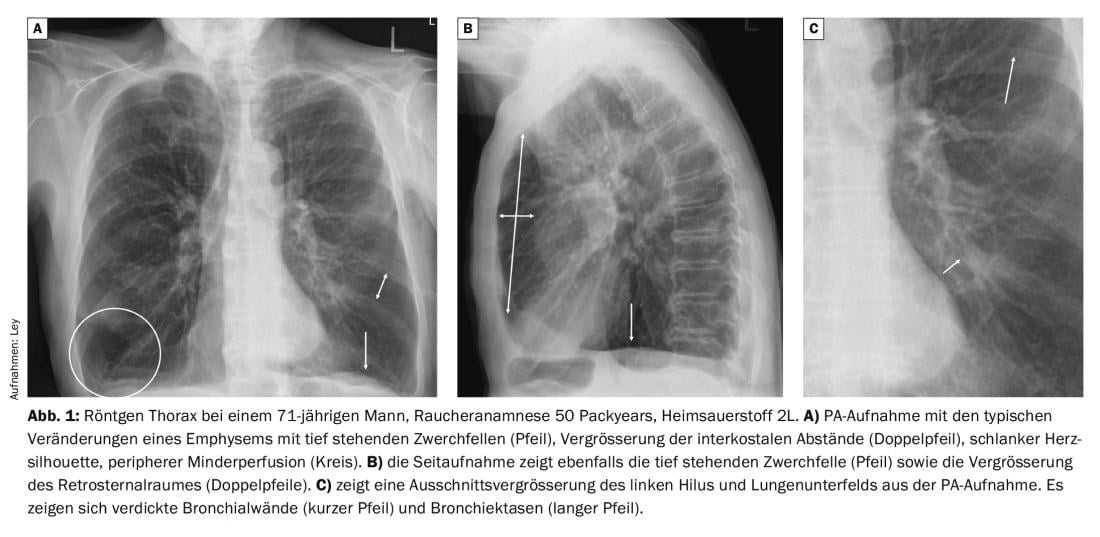
Come già accennato in precedenza, risultati rilevanti come la polmonite si riscontrano in circa il 20% dei pazienti. Nel caso di un’infezione batterica tipica, si osserva una compressione bidimensionale di un segmento, di un lobo o dell’intero polmone (Fig. 2).

Un recente studio su pazienti AECOPD non ospedalizzati ha mostrato un infiltrato nel 20% dei casi [10]. Sono stati identificati molti agenti patogeni, ad esempio Haemophilus e Streptococcus. È interessante notare che non ci sono state differenze nella colonizzazione polmonare tra i pazienti con BPCO con esacerbazione e quelli senza. D’altra parte, la polmonite era più frequente nei mesi invernali. Pertanto, si è concluso che le esacerbazioni e le polmoniti nei pazienti con BPCO condividono fattori infettivi comuni e rappresentano un continuum piuttosto che entità separate.
Tomografia computerizzata (TC)
Una TAC del torace con focus sul parenchima polmonare può essere eseguita senza somministrazione di contrasto per via endovenosa. Il ricovero in arresto respiratorio è auspicabile, ma non sempre può essere realizzato dai pazienti con AECOPD. A volte una posizione supina piatta sul tavolo d’esame CT è difficilmente possibile, e poi trattenere il respiro per 4-10 secondi (a seconda del dispositivo CT) è un’enorme sfida per i pazienti. Quando si tratta di escludere l’embolia dell’arteria polmonare, la somministrazione i.v. di KM è indispensabile. Gli strati di 1 mm si sono affermati come spessore dello strato per entrambe le domande.
I cambiamenti fenotipici della BPCO possono essere classificati in un fenotipo enfisema e in un fenotipo vie aeree [11]. La dilatazione bronchiale si verifica quando il lume del bronco è pari al 110-150% del lume dell’arteria polmonare che lo accompagna. Oltre il 150% si parla di ectasia. Inoltre, nelle bronchiectasie si riscontra una mancanza di conicità nella periferia. Le bronchiectasie possono avere una configurazione cilindrica, varicosa e cistica.
La parete bronchiale viene valutata nel rapporto tra diametro interno ed esterno: Se il rapporto è 0,5-0,8, si parla di lieve ispessimento della parete, <0,5 denota un grave ispessimento della parete. Inoltre, i pazienti affetti da BPCO con una storia di fumo spesso hanno i bronchi ostruiti dal muco.
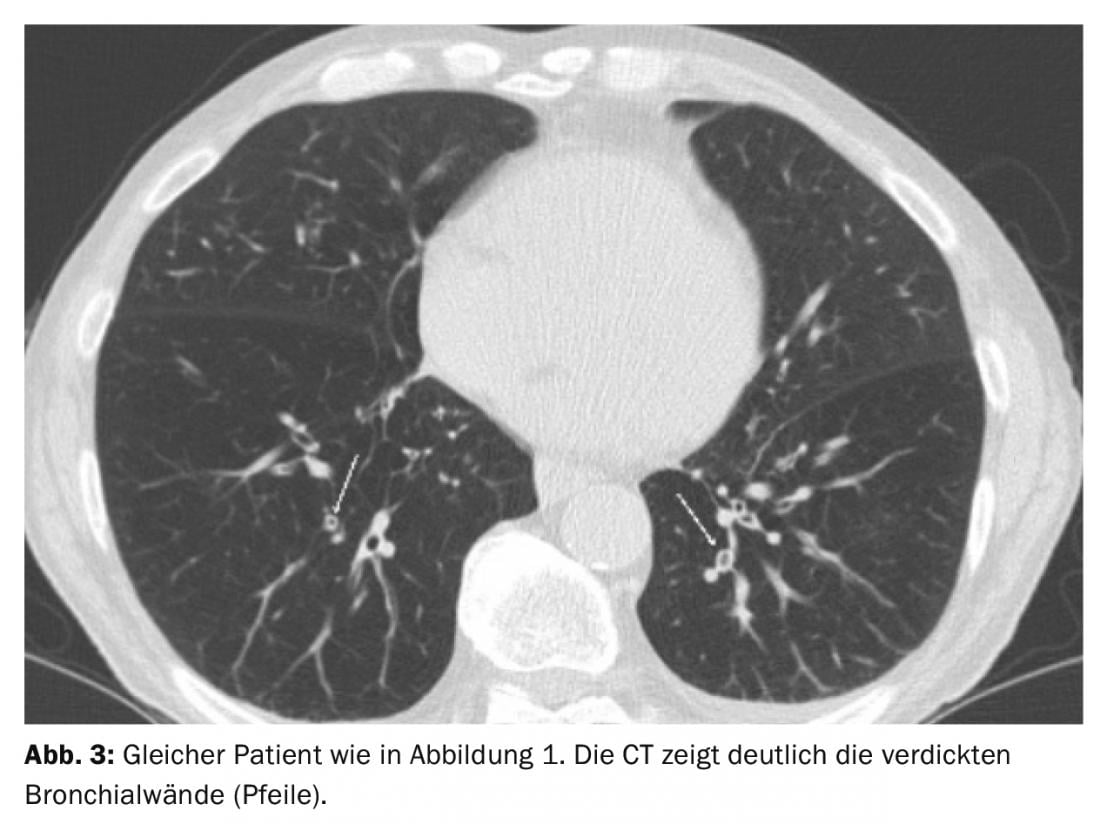
I pazienti con un tipo di vie aeree sembrano particolarmente suscettibili all’AECOPD. La TAC ha mostrato che l’ispessimento della parete bronchiale era significativamente più frequente nell’AECOPD rispetto all’intervallo “normale” (Fig. 3) [12]. Tuttavia, la concordanza tra i lettori per la valutazione dell’ispessimento della parete bronchiale è scarsa.
Come detto inizialmente, la prevenzione di un’esacerbazione è un obiettivo importante. Per questo, è necessario identificare i pazienti con una maggiore predisposizione all’esacerbazione. Il COPD Gene Study ha identificato 833 pazienti che hanno avuto 0-1 esacerbazioni e 169 pazienti con più di 2 esacerbazioni [13]. Questo ha dimostrato che con ogni mm di aumento dello spessore della parete bronchiale a livello di segmento, il tasso di esacerbazione annuale aumentava di un fattore di 1,84. I pazienti con enfisema superiore al 35% hanno mostrato un aumento di 1,18 volte del tasso di esacerbazione per ogni aumento del 5% dell’enfisema. Questi dati suggeriscono che la fenotipizzazione di routine dei pazienti con BPCO mediante TC è appropriata.
Oltre allo spessore della parete, anche la dilatazione bronchiale è molto importante per l’esacerbazione. Le bronchiectasie aumentavano significativamente il rischio di esacerbazione (odds ratio 4,99) ed erano il fattore predittivo più forte tra diversi parametri (Fig. 4) [14]. Il rilevamento o la conoscenza della bronchiectasia ha anche una chiara rilevanza terapeutica, in quanto, ad esempio, l’antibiotico i.v. per la P. aeroginosa può essere indicato se è presente una bronchiectasia [1]. La colonizzazione batterica in queste bronchiectasie durante l’esacerbazione spesso suggerisce patogeni atipici, soprattutto micobatteri. Qui è stato dimostrato che i micobatteri sono stati rilevati più frequentemente nei pazienti con esacerbazioni di BPCO poco frequenti rispetto ai pazienti con esacerbazioni frequenti [14].

Oltre alle vie aeree periferiche, anche le vie aeree centrali, trachea e bronchi principali, svolgono un ruolo importante nella limitazione del flusso d’aria. I pazienti con BPCO creano una pressione negativa significativa nella trachea e nei bronchi principali durante l’inspirazione. Due fattori (singolarmente o insieme) portano al collasso espiratorio delle vie aeree centrali (ECAC) [15].
Con il tempo, i tutori cartilaginei possono ammorbidirsi, provocando una malacia. Tale tracheobroncomalacia ha una prevalenza del 5-10% nei pazienti con BPCO [16]. Inoltre, c’è una maggiore curvatura della pars membranacea. Se questo porta a una riduzione del lume di >50%, si parla di un “collasso dinamico eccessivo delle vie aeree” (EDAC) (Fig. 5).
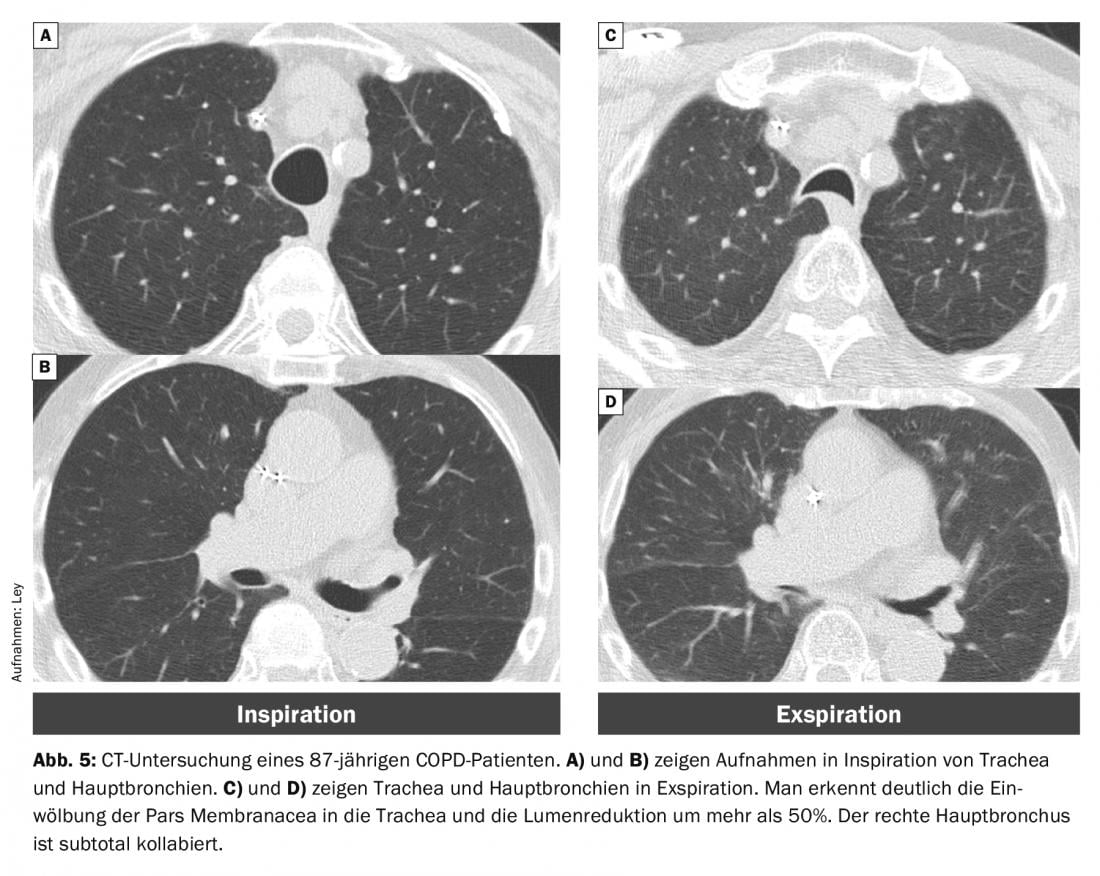
È noto che i pazienti con BPCO presentano un collasso respiratorio significativamente più elevato rispetto ai pazienti normali. Tuttavia, questo non gioca un ruolo rilevante nella genesi di un’esacerbazione, poiché l’instabilità delle vie aeree non differisce tra la BPCO stabile e quella esacerbata [15].
Tuttavia, sembra esserci anche una correlazione tra la gravità dell’enfisema e le esacerbazioni [17]. I pazienti sono stati reclutati da una popolazione di screening del cancro al polmone. È stato determinato il fenotipo di BPCO enfisema o non enfisema. I pazienti con fenotipo enfisema erano significativamente più malati (FEV1 predetto: 61% vs. 90%) rispetto ai pazienti con BPCO non enfisema. Pertanto, non è davvero sorprendente che le esacerbazioni fossero più frequenti nel gruppo di pazienti più gravemente malati rispetto alla popolazione quasi sana.
Un effetto generale è la ventilazione delle singole regioni polmonari. L’elio iperpolarizzato può essere utilizzato per visualizzare la ventilazione regionale nella risonanza magnetica (RM). I difetti di ventilazione sono regolarmente riscontrati nei pazienti con BPCO. Nei pazienti con BPCO da lieve a moderata, l’entità dei difetti di ventilazione era correlata al numero di esacerbazioni [18]. I difetti di ventilazione erano nuovamente correlati all’entità della distruzione parenchimale (enfisema) e della malattia delle vie aeree – cioè un fenotipo misto di BPCO. Poiché gli esami di risonanza magnetica per la ventilazione possono essere eseguiti solo in singoli centri in tutto il mondo e la valutazione del parenchima polmonare/vie aeree è limitata, le mappe di ventilazione sono state create utilizzando la TAC. A tal fine, sono stati esaminati i set di dati CT inspiratori ed espiratori della coorte COPD Gene [19]. Utilizzando una registrazione non rigida, i dati sono stati sovrapposti. In questo modo, si potrebbero creare mappe di deformazione regionale. Sorprendentemente, i pazienti con un aumento delle riacutizzazioni (≥6/anno) avevano una ventilazione più omogenea rispetto ai pazienti senza riacutizzazioni.
I set di dati TC offrono anche la possibilità di segmentare le strutture anatomiche, ad esempio le vie respiratorie, grazie all’elevata risoluzione spaziale. Questi dati segmentati possono poi essere utilizzati, ad esempio, per simulare i flussi respiratori e le resistenze regionali. 42 pazienti affetti da BPCO sono stati esaminati con la TAC durante un’esacerbazione e 6-8 settimane dopo il decorso [20]. Le vie aeree sono state segmentate dai dati della TAC e utilizzate per simulare i flussi delle vie aeree. Questo ha dimostrato che durante un’esacerbazione c’è un aumento significativo della resistenza delle vie aeree centrali e periferiche. È stato interessante notare che soprattutto la diminuzione della resistenza delle vie aeree periferiche era associata al recupero funzionale. Pertanto, l’infiammazione eccessiva delle vie aeree periferiche sembra essere un fattore cruciale nello sviluppo di un’esacerbazione (sono state studiate le vie aeree di quarta-ottava generazione bronchiale). Cioè, queste regioni devono essere raggiunte terapeuticamente, ma poiché i flussi respiratori sono significativamente alterati durante un’esacerbazione, devono essere somministrati farmaci orali o agenti inalatori di diametro extra-piccolo.
Excursus Ipertensione polmonare
È noto che la BPCO non solo colpisce le piccole vie aeree e gli alveoli, ma anche le piccole arterie polmonari (diametro <500 µm). Questi cambiamenti vascolari si riscontrano anche nei pazienti con BPCO moderata e nei fumatori con funzione polmonare normale. Pertanto, si può prevedere che la vasculopatia si manifesti nelle fasi iniziali della malattia respiratoria associata al fumo. Circa il 4% dei pazienti con BPCO presenta ipertensione polmonare (PH); la PH-COPD è elencata nel gruppo 3 della classificazione OMS della PH [21]. In un ampio studio con oltre 54.000 partecipanti, la PH-COPD era un fattore di rischio significativo per il trattamento ospedaliero dell’AECOPD e la mortalità. D’altra parte, uno studio ecocardiografico ha mostrato l’effetto dell’esacerbazione sulla funzione del cuore destro: Durante l’esacerbazione la PASP stimata era di 40 mmHg e dopo la convalescenza di 29 mmHg [22]. Tuttavia, l’ecocardiografia è talvolta difficile da valutare nella PASP dei pazienti con BPCO e lo standard di riferimento, la cateterizzazione invasiva del cuore destro, non può essere eseguita in tutti i pazienti con BPCO. Anche in questo caso, la TAC aiuta con una semplice misurazione: un rapporto tra il diametro dell’arteria polmonare e l’aorta ascendente >1:1 è stato chiaramente associato alla comparsa di AECOPD (odds ratio 4,78) (Fig. 6) [23]. In particolare, i pazienti del COPD Gene Study con rapporto PA:A >1 hanno avuto un’esacerbazione nel 53% dei casi. Il diametro dell’arteria polmonare può essere determinato su fette assiali, appena prima della biforcazione [24].

Messaggi da portare a casa
- Se si sospetta una BPCO esacerbata, la radiografia del torace è un metodo importante per identificare le diagnosi differenziali.
- La valutazione e la caratterizzazione dello stato della BPCO mediante tomografia computerizzata è un’indagine utile per determinare il rischio individuale di esacerbazione.
- I pazienti con un fenotipo delle vie aeree della BPCO (ispessimento della parete e dilatazione bronchiale) sono particolarmente inclini all’esacerbazione.
Letteratura:
- Hoffken G, Lorenz J, Kern W, et al: (2005) [S3-guideline on ambulant acquired pneumonia and deep airway infections]. Pneumologia 59: 612-664.
- Lange CG, Scheuerer B, Zabel P: (2004) [Acute exacerbation of COPD]. Internist (Berl) 45: 527-538.
- McCrory DC, Brown C, Gelfand SE, Bach PB: (2001) La gestione delle esacerbazioni acute della BPCO: una sintesi e una valutazione delle prove pubblicate. Torace 119: 1190-1209.
- Connors AF, Jr, Dawson NV, Thomas C, et al: (1996) Esiti dopo l’esacerbazione acuta della malattia polmonare cronica ostruttiva grave. Lo studio dei ricercatori SUPPORT per comprendere le prognosi e le preferenze per gli esiti e i rischi dei trattamenti). Am J Respir Crit Care Med 154: 959-967
- Wedzicha JA, Calverley PMA, Albert RK, et al: (2017) Prevenzione delle esacerbazioni della BPCO: una linea guida della European Respiratory Society/American Thoracic Society. Eur Respir J 50.
- Jairam PM, van der Graaf Y, Lammers JW, et al: (2015) I risultati accidentali della TAC del torace sono associati a un aumento delle esacerbazioni della BPCO e della mortalità. Thorax 70: 725-731.
- Emerman CL, Cydulka RK: (1993) Valutazione dei criteri ad alto rendimento per la radiografia del torace nell’esacerbazione acuta della broncopneumopatia cronica ostruttiva. Ann Emerg Med 22: 680-684
- Snow V, Lascher S, Mottur-Pilson C: (2001) La base delle prove per la gestione delle esacerbazioni acute della BPCO: linea guida di pratica clinica, parte 1. Chest 119: 1185-1189.
- Soto FJ, Varkey B: (2003) Approccio basato sull’evidenza alle esacerbazioni acute della BPCO. Curr Opin Pulm Med 9:117-124
- Williams NP, Ostridge K, Devaster JM, et al: (2018) Impatto delle esacerbazioni stratificate radiologicamente: approfondimenti sull’eziologia della polmonite nella BPCO. Respir Res 19: 143.
- Lynch DA, Austin JH, Hogg JC et al (2015) Sottotipi definibili con la TAC della broncopneumopatia cronica ostruttiva: una dichiarazione della Fleischner Society. Radiologia. 10.1148/radiol.2015141579:141579
- Hackx M, Ghaye B, Coche E, et al: (2015) Esacerbazione grave di BPCO: caratteristiche della TAC. Copd 12: 38-45.
- Han MK, Kazerooni EA, Lynch DA, et al: (2011) Esacerbazioni della broncopneumopatia cronica ostruttiva nello studio COPDGene: fenotipi radiologici associati. Radiologia 261: 274-282.
- Kawamatawong T, Onnipa J, Suwatanapongched T (2018) Relazione tra la presenza di bronchiectasie e l’esacerbazione acuta nei pazienti thailandesi con BPCO. Int J Chron Obstruct Pulmon Dis 13: 761-769
- Leong P, Tran A, Rangaswamy J, et al: (2017) Collasso espiratorio delle vie aeree centrali nella BPCO stabile e durante le esacerbazioni. Respir Res 18:163
- Patel R, Irugulapati L, Patel V, et al: (2009) La prevalenza della tracheobroncocomalacia nei pazienti con asma o malattia polmonare cronica ostruttiva. Il Giornale Internet di Medicina Polmonare 12: 1-5.
- Barros MC, Hochhegger B, Altmayer S, et al.: (2018) Fenotipi di tomografia computerizzata quantitativa, parametri spirometrici ed episodi di esacerbazione nei forti fumatori: un’analisi dal Sud America. PLoS One 13: e0205273.
- Kirby M, Pike D, Coxson HO, et al: (2014) I difetti di ventilazione iperpolarizzata (3)He usati per prevedere le esacerbazioni polmonari nella broncopneumopatia cronica ostruttiva da lieve a moderata. Radiologia 273: 887-896.
- Bragman FJ, McClelland JR, Modat M, et al: (2014) L’analisi multi-scala delle caratteristiche di imaging e il suo utilizzo nello studio dei fenotipi suscettibili di esacerbazione della BPCO. Med Image Comput Assist Interv 17: 417-424.
- Hajian B, De Backer J, Vos W, et al.: (2018) Cambiamenti nella ventilazione-perfusione durante e dopo un’esacerbazione di BPCO: una valutazione mediante modellazione fluidodinamica. Int J Chron Obstruct Pulmon Dis 13: 833-842.
- Medrek SK, Sharafkhaneh A, Spiegelman AM, et al: (2017) Il ricovero per esacerbazione di BPCO è associato alla diagnosi clinica di ipertensione polmonare: risultati di uno studio retrospettivo longitudinale su una popolazione di veterani. Copd 14: 484-489.
- Ozben B, Eryuksel E, Tanrikulu AM, et al.: (2015) L’esacerbazione acuta compromette la funzione ventricolare destra nei pazienti con BPCO. Hellenic J Cardiol 56: 324-331.
- Wells JM, Washko GR, Han MK, et al: (2012) Ingrandimento arterioso polmonare ed esacerbazioni acute della BPCO. N Engl J Med 367: 913-921.
- Rho JY, Lynch DA, Suh YJ, et al: (2018) Misurazioni TC della vascolarizzazione polmonare centrale come predittori di esacerbazione grave nella BPCO. Medicina (Baltimora) 97: e9542.
- Vogelmeier C, Buhl R, Burghuber O, et al.: (2018) S2k-Leitlinie zur Diagnostik und Therapie von Patienten mit chronisch obstruktiver Bronchitis und Lungenemphysem (COPD). AWMF online.
InFo PNEUMOLOGIA & ALLERGOLOGIA 2019; 1(2): 10-14.