Con la PCI, la mortalità per sindrome coronarica acuta si è ridotta in modo significativo. Una panoramica degli attuali sviluppi tecnici (stent), delle linee guida di trattamento più importanti e delle terapie concomitanti. Include una panoramica delle opzioni di trattamento interventistico e chirurgico.
L’angioplastica coronarica percutanea transluminale (PTCA) è stata introdotta nella pratica clinica 40 anni fa da Andreas Grüntzig ed è stata la pietra miliare per il rapido sviluppo della cardiologia interventistica. Da allora, questa disciplina ha ampliato continuamente la gamma di indicazioni grazie ai numerosi progressi tecnologici e farmacologici. In particolare, l’introduzione degli stent e il loro ulteriore sviluppo, dagli stent in metallo nudo non rivestiti (BMS) agli stent a rilascio di farmaco (DES) di prima generazione e ai DES di ultima generazione, ha portato a un intervento coronarico percutaneo (PCI) convincente con risultati eccellenti nella sindrome coronarica acuta (ACS) e nella coronaropatia stabile (CAD). La terapia farmacologica aggiuntiva è essenziale non solo per prevenire la rara trombosi dello stent, ma anche per influenzare favorevolmente l’aterosclerosi sottostante.
Benefici della PCI nella sindrome coronarica acuta e nella malattia coronarica stabile
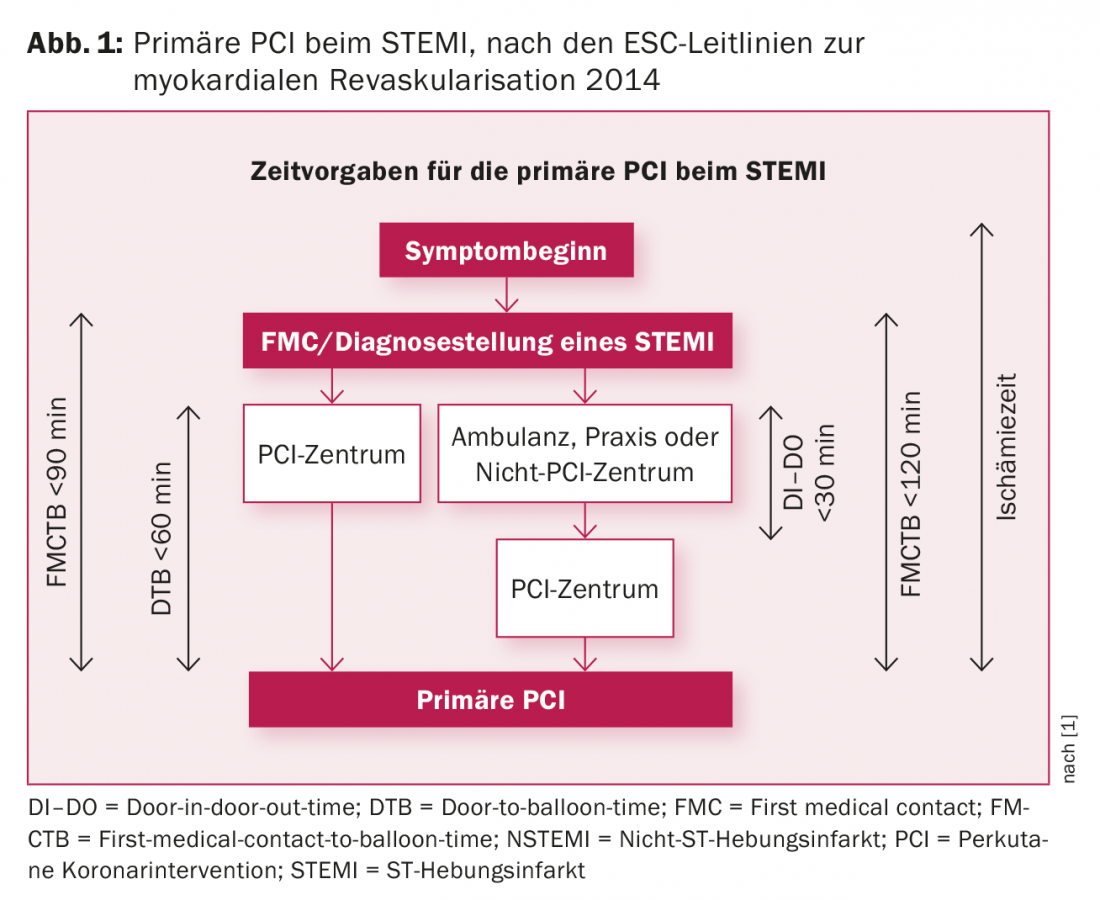
L’intervento coronarico percutaneo è la pietra miliare nel trattamento della sindrome coronarica acuta con significato prognostico. Grazie alla rapida disponibilità di PCI d’emergenza in tutta la Svizzera, praticamente ogni infarto miocardico con sopraslivellamento ST (STEMI) può essere rivascolarizzato entro i 60-90 minuti raccomandati (Fig. 1) [1]. Rispetto alla trombolisi, la PCI primaria riduce le dimensioni dell’infarto, il tasso di re-infarto e di riocclusione e l’emorragia intracranica e migliora la sopravvivenza. Con un tempo door-to-balloon (ricovero in un ospedale con capacità PCI fino alla riapertura del vaso) inferiore a 60 minuti, la mortalità media di uno STEMI oggi è del 3%, mentre nell’era della trombolisi la mortalità era doppia. Nello shock cardiogeno dovuto a infarto miocardico acuto, la rivascolarizzazione immediata migliora la sopravvivenza rispetto alla sola terapia intensiva dal 37% al 50% nei primi sei mesi.
Per i pazienti con malattia coronarica stabile che soffrono di angina nonostante la terapia anti-ischemica, la rivascolarizzazione miocardica è indicata come terapia sintomatica, e ci sono prove che con i DES di nuova generazione, la PCI può anche migliorare la prognosi [2].
Tipo di stent
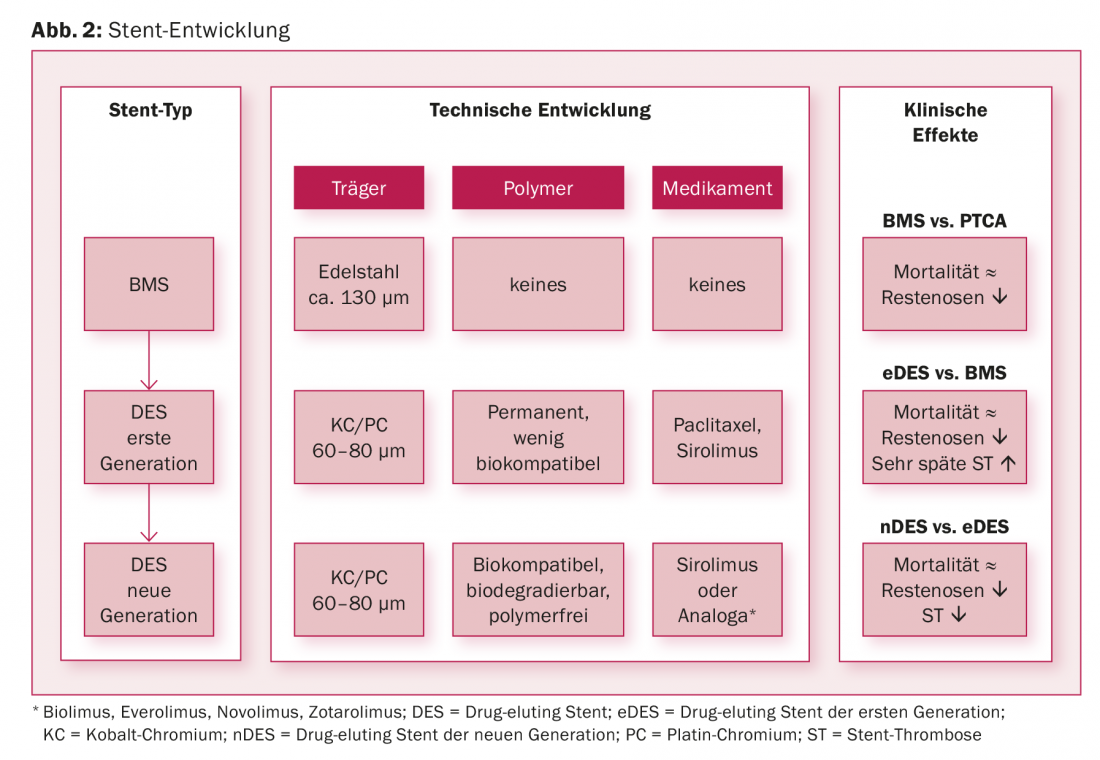
Limiti importanti dell’angioplastica con palloncino sono stati il verificarsi di dissezioni, l’occlusione imminente del vaso e la restenosi. Lo sviluppo del BMS ha trattato efficacemente le occlusioni vascolari acute coprendo la membrana di dissezione, eliminando di fatto la necessità di un intervento di bypass d’emergenza. Anche se il BMS ha avuto un’influenza favorevole sul tasso di restenosi, poiché le griglie metalliche impediscono il contraccolpo elastico dei vasi dilatati. Tuttavia, la ristenosi (ristenosi istantanea) è rimasta frequente con la BMS. Questo ha portato allo sviluppo di stent a rilascio di farmaco, che contengono un farmaco antiproliferativo supportato da un polimero in dosi molto piccole, oltre all’impalcatura metallica. Questo viene rilasciato nella parete dell’arteria nel corso di alcune settimane o mesi dopo l’impianto dello stent, sopprimendo efficacemente l’iperplasia neointimale. In effetti, il tasso di restenosi poteva essere ridotto dai DES di prima generazione e quindi anche la necessità di nuove rivascolarizzazioni poteva essere ridotta di oltre la metà, ma ciò avveniva al prezzo di un aumento del rischio di trombosi dello stent molto più tardi (>1 anno dopo l’impianto). L’ulteriore sviluppo del DES ha coinvolto l’impalcatura, il polimero e il farmaco. In primo luogo, i DES di nuova generazione hanno scaffold di cobalto o platino-cromo più sottili, che li rendono meno trombogenici e più rapidamente endotelizzati. Inoltre, sono costituiti da polimeri più sottili, biocompatibili o biodegradabili o addirittura senza polimeri. Inoltre, si potrebbe ridurre la quantità di immunosoppressore sirolimus o dei suoi analoghi più potenti ( Fig. 2). Quindi, con i DES di nuova generazione, i tassi di trombosi dello stent sono ancora dello 0,5-1%, i tassi di restenosi sono <5% e la mortalità da sindrome coronarica acuta potrebbe essere ridotta al 2-3% nel lungo termine [3,4]. Gli stent a rilascio di farmaco di nuova generazione rappresentano quindi il gold standard nell’intervento coronarico percutaneo e occupano un’indicazione di classe IA nelle linee guida [1]. Gli sforzi per migliorare ulteriormente i DES o i nuovi approcci, come gli scaffold bioriassorbibili, avranno difficoltà a ottenere ulteriori miglioramenti clinicamente rilevanti a causa dei risultati già eccellenti dei nuovi DES.
Scaffali bioriassorbibili
L’idea di base degli scaffold vascolari bioassorbibili (BVS) è che, a differenza degli stent metallici che rimangono permanentemente come corpi estranei nelle arterie coronarie, sono costituiti da un’impalcatura a base di polimeri o leghe di magnesio che viene completamente assorbita dal corpo entro 6-36 mesi, a seconda del prodotto. 3-6 mesi dopo l’impianto, ma possono comunque sigillare le lesioni grazie alle loro proprietà meccaniche, prevenire il contraccolpo elastico dei vasi e possono anche essere rivestiti con farmaci antiproliferativi per prevenire l’iperplasia neointimale. Tuttavia, a differenza delle leghe metalliche comunemente utilizzate per gli stent, i materiali impiegati hanno una forza radiale ridotta e un limite di espansione nonostante i montanti più spessi, il che rende più difficile l’impianto. Sebbene gli studi pilota abbiano mostrato risultati promettenti, nei primi studi randomizzati e controllati sono risultati inferiori ai DES di nuova generazione in termini di restenosi e trombosi dello stent. Attualmente si stanno testando scaffold con montanti più sottili, altre proprietà del materiale e l’uso di tecniche di impianto speciali [5].
L’approccio: radiale o femorale
Sebbene l’approccio femorale sia tecnicamente più semplice (arteria più grande e più facile da perforare, maggiore stabilità del catetere grazie al minor numero di curve dal sito di puntura alle uscite coronariche), presenta un rischio maggiore di sanguinamento rispetto all’approccio attraverso l’arteria radiale, che è più facile da comprimere. Lo studio MATRIX, che ha randomizzato l’accesso radiale rispetto a quello femorale nei pazienti con sindrome coronarica acuta, ha dimostrato che l’aumento del tasso di complicanze emorragiche rilevanti con la puntura femorale era associato a un aumento della mortalità (2,2% vs 1,6%, p=0,045) [6]. Dal punto di vista del paziente, l’approccio radiale ha anche il vantaggio di abbreviare il periodo di immobilizzazione dopo la PCI.
La malattia coronarica “complessa” e lo stelo principale: interventistica vs. chirurgica
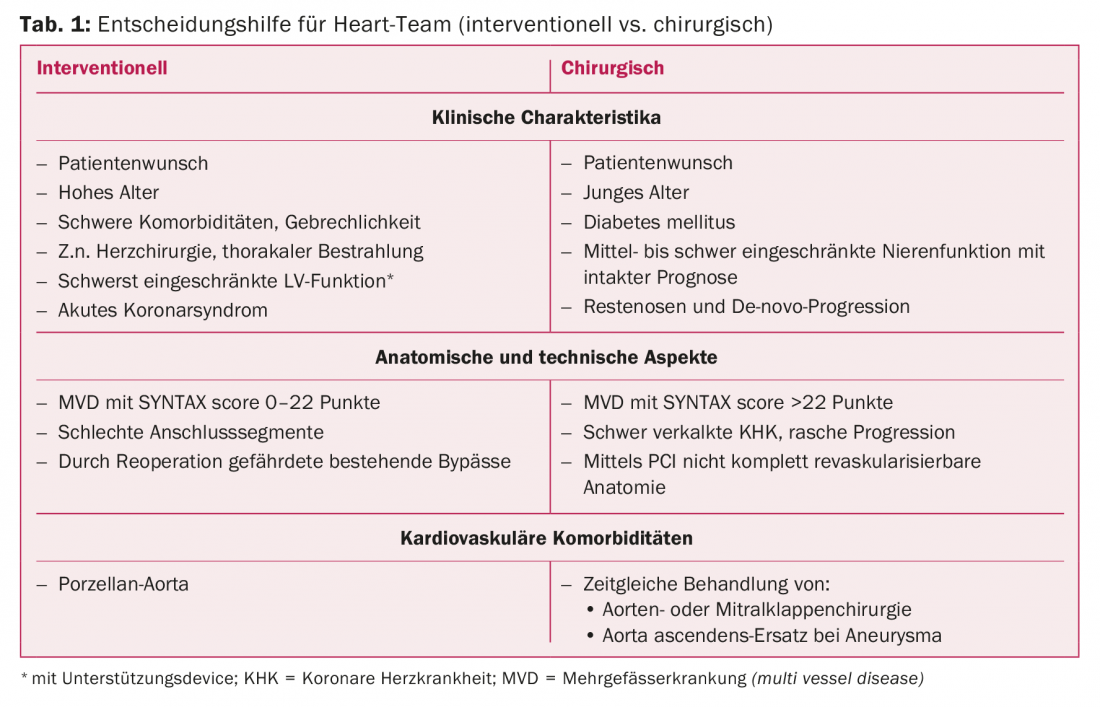
Come nella malattia coronarica a tre vasi con elevata complessità della lesione o con il diabete mellito come comorbidità, l’intervento di bypass aortocoronarico (ACB) è stato considerato superiore alla PCI (con DES di prima generazione) per la stenosi del tronco principale. Gli studi randomizzati più recenti (EXCEL [7]) e le meta-analisi che confrontano il trattamento della stenosi del tronco principale con PCI rispetto all’ACB hanno mostrato risultati equivalenti nel confronto a medio termine in termini di morte, infarto miocardico e ictus. Il vantaggio di un rischio periprocedurale inferiore di infarto miocardico con la PCI si perde nel decorso a lungo termine, a causa di un tasso leggermente più elevato di infarto miocardico spontaneo dopo 30 giorni. Sebbene la chirurgia cardiaca abbia fatto progressi che hanno portato a una riduzione degli ictus periprocedurali, c’è ancora un rischio leggermente maggiore dopo l’ACB rispetto alla PCI. Al contrario, le rivascolarizzazioni ripetute sono più frequenti dopo la PCI rispetto alla ACB. Oggi, in caso di malattia multivessuale o di stenosi del tronco principale, si svolge una discussione interdisciplinare nell’équipe cardiaca, tenendo conto delle comorbidità e della situazione individuale, per poter offrire al paziente la strategia di trattamento ottimale (Tab. 1) [1]. Recentemente, sono stati fatti grandi progressi nella riapertura dei vasi occlusi cronicamente (“occlusione totale cronica”, CTO). Nelle mani di chirurghi specializzati, la CTO può essere riaperta tramite approcci anteriori o retrogradi in >90%.
Terapia di accompagnamento
Sebbene l’intervento coronarico percutaneo per la malattia coronarica (CAD) ottenga risultati molto buoni, si tratta di un trattamento focale per stenosi o occlusioni. Tuttavia, l’aterosclerosi delle arterie coronarie alla base della CHD richiede una terapia sistemica a lungo termine. Oltre al controllo dei fattori di rischio cardiovascolare, la terapia antiaggregante e ipocolesterolemizzante è particolarmente importante.
Terapia antiaggregante
La scelta dell’inibitore P2Y12 per la doppia terapia antiaggregante (DAPT) in aggiunta all’acido acetilsalicilico (ASA) dipende dall’indicazione e dalla presenza di controindicazioni. Nell’ACS, è stata dimostrata la superiorità di prasugrel e ticagrelor rispetto al clopidogrel in termini di complicanze cardiovascolari (morte cardiovascolare, infarto miocardico e ictus), ma non esiste un confronto testa a testa conclusivo tra prasugrel e ticagrelor. Tuttavia, poiché esistono controindicazioni per il prasugrel (in particolare un precedente ictus o un attacco ischemico transitorio), il ticagrelor viene attualmente utilizzato con maggiore frequenza. Dopo l’ACS, la DAPT è raccomandata per 12 mesi (Fig. 3). Una DAPT prolungata (>12 mesi) porta a un minor numero di complicanze ischemiche, ma è associata a un aumento del rischio di emorragia, quindi non c’è alcun beneficio in termini di mortalità [8].
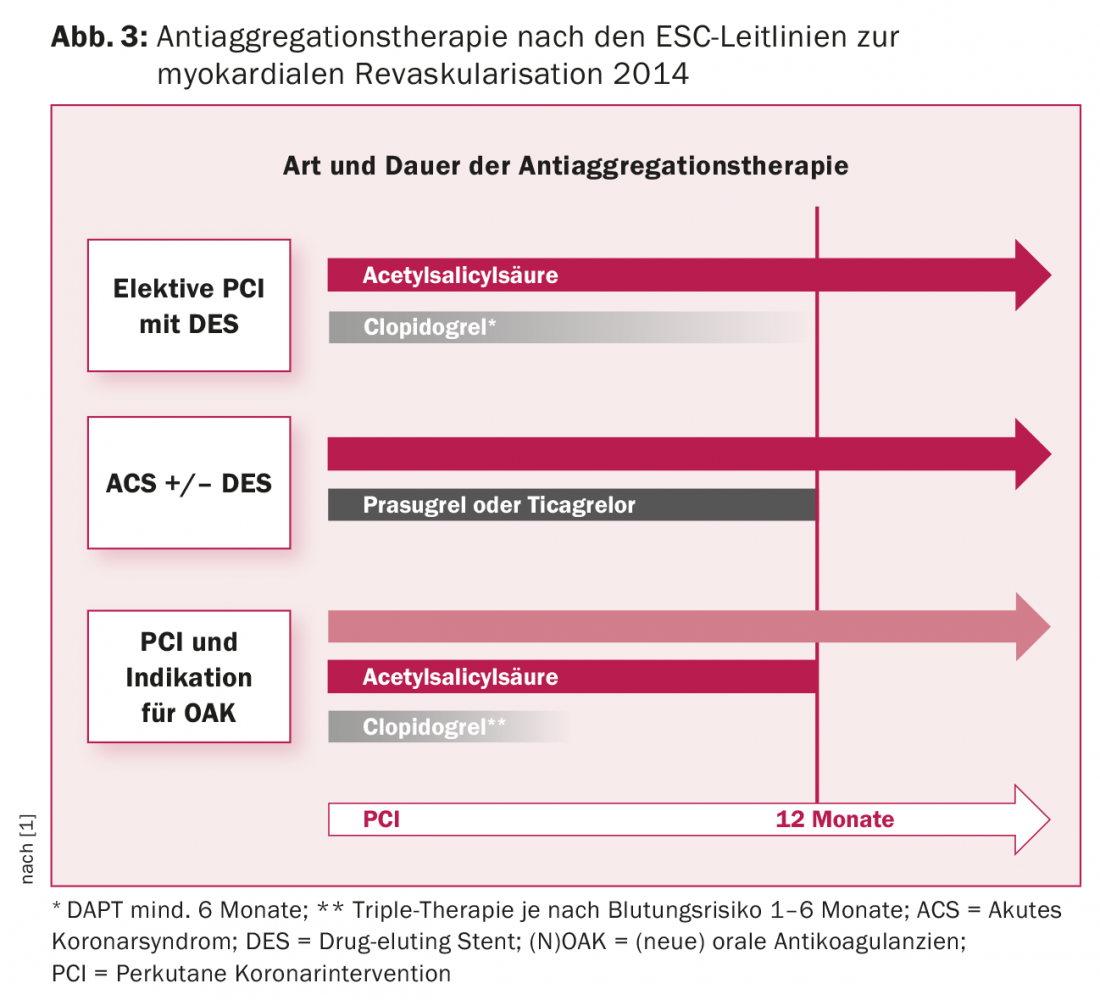
Per la PCI elettiva, la DAPT con clopidogrel è raccomandata per una durata di 6-12 mesi [1]. Tuttavia, con i nuovi DES, si può scegliere anche una durata più breve, di almeno 1-3 mesi, grazie al minor rischio di trombosi dello stent per i pazienti che presentano un rischio maggiore di sanguinamento, un’anticoagulazione orale concomitante (nel senso di una tripla terapia) o la necessità di un intervento chirurgico non cardiaco [9]. Il punteggio PRECISE-DAPT è adatto per calcolare il profilo beneficio-rischio individuale e può essere un utile supporto per determinare la durata ottimale della DAPT [10]. La tripla terapia è generalmente associata a un aumento dei tassi di sanguinamento. I regimi di trattamento meno intensivi con OAK e clopidogrel o rivaroxaban e clopidogrel senza l’applicazione di aspirina mostrano meno sanguinamenti [11]. Nei pazienti che richiedono un’anticoagulazione a lungo termine, ad esempio a causa della fibrillazione atriale o di una protesi valvolare meccanica, 12 mesi dopo la PCI è sufficiente la sola continuazione dell’anticoagulazione orale senza ASA.
La terapia ipocolesterolemizzante
L’ipercolesterolemia è, insieme al consumo di nicotina e all’ipertensione arteriosa, il fattore di rischio cardiovascolare più importante. La terapia con statine ad alto dosaggio abbassa il livello di colesterolo lipoproteico a bassa densità (LDL-C) fino al 40-50% (con rosuvastatina 20 mg/d e atorvastatina 40-80 mg/d). Inoltre, ottiene una stabilizzazione (e a dosi molto elevate anche una regressione) delle placche già esistenti, nonché una riduzione dell’attività infiammatoria vascolare attraverso effetti pleiotropici e riduce le complicanze cardiovascolari a lungo termine. Le statine sono quindi indicate come profilassi secondaria in tutti i pazienti con CHD e come terapia intensificata dopo una sindrome coronarica acuta. Se l’obiettivo LDL-C di <1,8 mmol/l (o una riduzione di >50% rispetto al valore iniziale) non viene raggiunto con la terapia statinica, è possibile ottenere un’ulteriore riduzione dell’LDL-C di circa il 10% aggiungendo Ezetimibe. I nuovi inibitori della proproteina convertasi subtilisina-kexina di tipo 9 (PCSK9) sono disponibili dal 2016. Questi farmaci sottocutanei, somministrati una volta ogni due settimane, consentono un abbassamento potente dell’LDL-C superiore alle statine e sono approvati nei pazienti con dislipidemia familiare e come terapia aggiuntiva per i pazienti con malattia cardiovascolare aterosclerotica manifesta in terapia con statine massimamente tollerate. L’evidenza di una riduzione della mortalità a lungo termine (rispetto ai tassi di infarto miocardico e ictus) non esiste ancora [12].
Messaggi da portare a casa
- L’intervento coronarico percutaneo è uno degli interventi terapeutici più frequenti in medicina. La disponibilità rapida e diffusa della PCI primaria ha portato a una riduzione impressionante della mortalità da sindrome coronarica acuta.
- Gli stent a rilascio di farmaco di nuova generazione sono l’attuale gold standard.
- La PCI viene eseguita sempre più spesso anche nei pazienti con malattia del tronco principale e a tre vasi.
- La DAPT (ASA + inibitore P2Y12) è raccomandata per 6-12 mesi dopo la PCI o la sindrome coronarica acuta.
- Se i pazienti con malattia coronarica non ottengono una riduzione sufficiente del colesterolo LDL con la terapia con statine o se le statine non sono tollerate, sono ora disponibili gli inibitori di PCSK9.
Letteratura:
- Windecker S, et al.: Linee guida ESC/EACTS 2014 sulla rivascolarizzazione miocardica: la Task Force sulla rivascolarizzazione miocardica della Società Europea di Cardiologia (ESC) e dell’Associazione Europea per la Chirurgia Cardio-Toracica (EACTS) sviluppate con il contributo speciale dell’Associazione Europea degli Interventi Percutanei Cardiovascolari (EAPCI). Eur Heart J 2014; 35(37): 2541-2619.
- Windecker S, et al: Rivascolarizzazione rispetto al trattamento medico nei pazienti con malattia coronarica stabile: meta-analisi di rete. BMJ 2014: 348: g3859.
- Räber L., et al.: Trombosi coronarica molto tardiva di uno stent a rilascio di everolimus di nuova generazione rispetto agli stent a rilascio di farmaco di prima generazione: uno studio di coorte prospettico. Circolazione 2012; 125(9): 1110-1121.
- Bønaa KH, et al: Stent a rilascio di farmaco o a metallo nudo per la malattia coronarica. N Engl J Med 2016; 375(13): 1242-1252.
- Sotomi Y, et al: Scaffold bioassorbibili: la realtà emergente e le direzioni future. Circ Res 2017; 120(8): 1341-1352.
- Valgimigli M, et al: Accesso radiale rispetto a quello femorale nei pazienti con sindromi coronariche acute sottoposti a gestione invasiva: uno studio multicentrico randomizzato. Lancet 2015; 385(9986): 2465-2476.
- Stone GW, et al: Stent a rilascio di Everolimus o intervento di bypass per la malattia coronarica principale sinistra. N Engl J Med 2016; 375(23): 2223-2235.
- Bonaca M, et al: Uso a lungo termine di ticagrelor nei pazienti con infarto miocardico precedente. N Engl J Med 2015; 372(19): 1791-1800.
- Levine GN, et al: Aggiornamento focalizzato sulle linee guida ACC/AHA 2016 sulla durata della doppia terapia antiaggregante nei pazienti con malattia coronarica: un rapporto della task force dell’American College of Cardiology/American Heart Association sulle linee guida di pratica clinica. J Am Coll Cardiol 2016; 68(10): 1082-1115.
- Costa F, et al: Derivazione e validazione del punteggio di previsione delle complicanze emorragiche nei pazienti sottoposti a impianto di stent e successiva terapia antipiastrinica duale (PRECISE-DAPT): un’analisi congiunta di set di dati individuali di studi clinici. Lancet 2017; 389(10073): 1025-1034.
- Gibson CM, et al: Prevenzione del sanguinamento nei pazienti con fibrillazione atriale sottoposti a PCI. N Engl J Med 2016; 375(25): 2423-2434.
- Sabatine MS, et al: Evolocumab e risultati clinici nei pazienti con malattie cardiovascolari. N Engl J Med 2017.
CARDIOVASC 2017; 16(3): 4-8