Il congresso annuale di quest’anno dell’Associazione Americana di Chirurgia Toracica si è svolto a Minneapolis. Il Prof. Thierry Carrel presenta i suoi punti salienti personali.
Anticoagulazione ridotta dopo l’impianto di una valvola aortica meccanica [1].
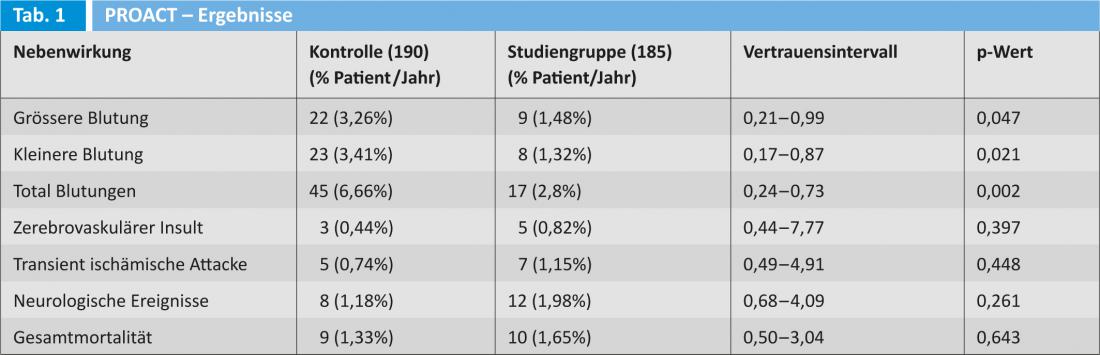
Lo studio prospettico PROACT dell’FDA ha indagato se un’anticoagulazione perorale meno aggressiva fosse più giustificabile di quella raccomandata dall'”American Heart Association” o dall'”American College of Cardiology”. Lo studio è stato condotto su pazienti che hanno ricevuto una valvola aortica ON-X.
I pazienti ad alto rischio di eventi tromboembolici hanno ricevuto warfarin con un INR target di 1,5-2,0 o 2,0-3,0 a partire da tre mesi dopo l’intervento. Tutti i pazienti hanno ricevuto 81 mg di aspirina e hanno potuto monitorare da soli l’INR. I risultati sono riportati nella Tabella 1.
Gli autori concludono che l’INR nei pazienti sottoposti a sostituzione della valvola aortica con una protesi meccanica può essere regolato nell’intervallo 1,5-2,0 in combinazione con l’aspirina a basso dosaggio; questo porta a una riduzione significativa degli eventi emorragici senza aumentare il tasso di eventi tromboembolici.
Somministrazione singola di eritropoietina ad alto dosaggio due giorni prima della chirurgia cardiaca [2].
Diversi studi hanno dimostrato che la somministrazione a breve termine di eritropoietina può ridurre significativamente la necessità di trasfusioni di sangue estraneo. I protocolli precedenti si basavano su una somministrazione di cinque giorni e spesso portavano a problemi di compliance dei pazienti trattati. Gli autori hanno quindi studiato l’effetto di una singola dose in bolo di 80.000 UI di eritropoietina ricombinante umana (HRE) due giorni prima di un intervento cardiaco pianificato. Lo studio è stato randomizzato in modo prospettico su 400 pazienti. L’endpoint primario era la necessità di trasfusione di sangue, quello secondario l’incidenza di effetti collaterali e complicazioni. I livelli di emoglobina sono stati determinati il primo, il secondo e il quarto giorno. Il gruppo HRE ha ricevuto in media 0,39 concentrati di globuli rossi contro 1,12 concentrati nei pazienti di controllo (p<0,01). Il valore medio dell’emoglobina al quarto giorno post-operatorio era di 10,2±0,68 g/dl nel gruppo HRE contro 9,02±0,92 g/dl nel gruppo di controllo (p=0,02). I tassi di mortalità e di complicanze non hanno mostrato differenze significative. Il protocollo semplificato (dose singola) sembra essere efficace e ha evitato i problemi di un’applicazione più complessa.
Esiti precoci dopo l’impianto di valvole transcatetere in Scandinavia [3].
L’impianto transcatetere di valvola-in-valvola è sempre più utilizzato come alternativa alla sostituzione chirurgica della valvola per le protesi biologiche usurate. Gli autori riassumono l’esperienza in Scandinavia tra il 2008 e il 2012.
Quarantanove pazienti sono stati trattati in undici ospedali; una valvola aortica è stata impiantata in 45 pazienti, una valvola mitrale e una valvola tricuspide in due pazienti ciascuno. La maggior parte dei pazienti è stata trattata con un approccio transapicale e il tempo di osservazione mediano è stato di undici mesi. Non è stata osservata alcuna mortalità e il successo tecnico è stato del 95,6%. Si sono verificate le seguenti complicazioni gravi:
- Insulto cerebrovascolare (2,2%)
- infarto miocardico periprocedurale (4,4%)
- complicazione dell’accesso vascolare (2,2%).
L’emodinamica ha mostrato un gradiente di pressione medio tra 4 e 38 mmHg, (media 17 mmHg) e un gradiente di pressione massimo tra 7 e 68 mmHg (media 30 mmHg). Questo registro multicentrico ha confermato che l’approccio valvola-in-valvola è un’opzione accettabile per i pazienti ad alto rischio e che un numero sostanziale di pazienti rimane con un gradiente di pressione non ottimale. Le conseguenze a lungo termine di questa emodinamica sistolica sfavorevole richiedono ulteriori indagini.
La fibrillazione atriale parossistica (VHFli) dovrebbe essere trattata durante la chirurgia cardiaca? [4]
Diversi studi prospettici randomizzati hanno dimostrato l’efficacia della terapia di ablazione intraoperatoria per la fibrillazione atriale permanente. La situazione è chiaramente meno chiara nei pazienti con fibrillazione atriale parossistica. L’ipotesi di questo studio era: l’ablazione atriale sinistra non aumenta il rischio perioperatorio e determina una diminuzione degli episodi di FA.
Sono stati osservati oltre 4000 pazienti, di cui 1044 con fibrillazione atriale preoperatoria. 541 pazienti avevano una fibrillazione atriale parossistica (VHFli) e il 50% ha richiesto un intervento alla valvola mitrale. Sono stati confrontati i seguenti tre gruppi: pazienti con VCFli trattati (n=429), pazienti senza trattamento (n=112) e infine pazienti senza storia di VCFli (n=3271). La mortalità a 30 giorni era paragonabile nei tre gruppi. I pazienti che sono stati trattati hanno avuto una degenza ospedaliera più breve, una minore incidenza e complicazioni perioperatorie (24% vs. 45%). Anche il tasso di insulti cerebrovascolari era paragonabile in tutti e tre i gruppi.
L’esecuzione dell’ablazione atriale sinistra delle vene polmonari nei pazienti con fibrillazione atriale non aumenta il rischio perioperatorio e la mortalità perioperatoria. I pazienti sottoposti ad ablazione intraoperatoria hanno mostrato un tasso più elevato di intervallo libero da FA e una migliore sopravvivenza rispetto ai pazienti non trattati. Questo studio dimostra che l’ablazione della vena polmonare può essere un intervento utile in pazienti selezionati.
Fonte: Congresso annuale della “American Association for Thoracic Surgery”, 4-8 maggio 2013 a Minneapolis/USA.
Letteratura:
- Puskas J, et al: Riduzione dell’anticoagulazione dopo la sostituzione meccanica della valvola aortica: risultati intermedi dello studio randomizzato FDA PROACT. AATS Abstract-Book, pag. 87.
- Weltert L, et al.: Singola dose di eritropoietina due giorni prima dell’intervento chirurgico: un approccio semplificato a breve termine per il ricambio di sangue. AATS, Abstract-Book, pag. 93.
- Ihlberg L, et al: Esito clinico precoce dell’impianto di valvole transcatetere nei Paesi nordici. Abstract-Book AATS, pag. 97.
- Andrei AC, et al: La fibrillazione atriale parossistica dovrebbe essere trattata durante la chirurgia cardiaca? Abstract-Book AATS, pag. 107.