La perdita visiva acuta è un sintomo di primo piano in oftalmologia, che può anche essere diagnostico in altre aree della medicina. Per il paziente, un deficit visivo acuto è sempre un evento che viene percepito come particolarmente minaccioso. È importante stabilire in modo rapido e affidabile la diagnosi differenziale e avviare un regime terapeutico che prevenga ulteriori riduzioni della funzione visiva (ad esempio nell’occhio partner) e, se necessario, aiuti a evitare conseguenze pericolose per la vita. Questo articolo intende fornire una panoramica dei possibili ausili diagnostici e terapeutici per i pazienti con perdita visiva acuta.
All’inizio di ogni visita c’è l’anamnesi oftalmologica e generale completa, ma anche mirata. La durata e la localizzazione del deterioramento visivo, nonché altre limitazioni della funzione visiva come la visione doppia, la perdita del campo visivo e la riduzione della visione dei colori aiutano nella diagnosi (Tabelle 1 e 2).
La valutazione della gravità della perdita visiva viene effettuata mediante test dell’acuità visiva: l’acuità visiva con la migliore correzione possibile (ad esempio con la correzione degli occhiali o con le lenti a contatto) per lontano e per vicino deve essere testata individualmente per ciascun occhio. In alcune circostanze, una banale presbiopia incipiente (presbiopia) può essere rilevata già in questo caso, se i disturbi visivi sono indicati solo a distanza ravvicinata. Se invece il paziente strizza gli occhi, si può concludere che la miopia è sottocorretta.
Gli esami neuroftalmologici di base includono il test della torcia oscillante per escludere un’affezione unilaterale nell’area del nervo ottico (deficit pupillare afferente relativo). I difetti del campo visivo possono essere rilevati con la perimetria a dito. Le patologie strabiche sono rilevate dal test di copertura/scopertura, la paresi dei muscoli oculari dal test di motilità nelle nove direzioni dello sguardo.
Per l’esame del segmento anteriore dell’occhio è necessaria una lampada a fessura (portatile), mentre per il segmento posteriore è necessario un oftalmoscopio. Questo può rilevare patologie come l’erosione corneale e il papilledema.
Un dolore oculare accompagnato può restringere ulteriormente la diagnosi: indica un danno organico all’occhio, ma anche il mal di testa può essere indicativo, ad esempio in caso di problemi di pressione intracranica o aneurismi (Tab. 3).

Di seguito sono elencati i quadri clinici tipici che possono più spesso portare a una riduzione unilaterale o bilaterale dell’acuità visiva.
Occlusione dell’arteria centrale (CAD)
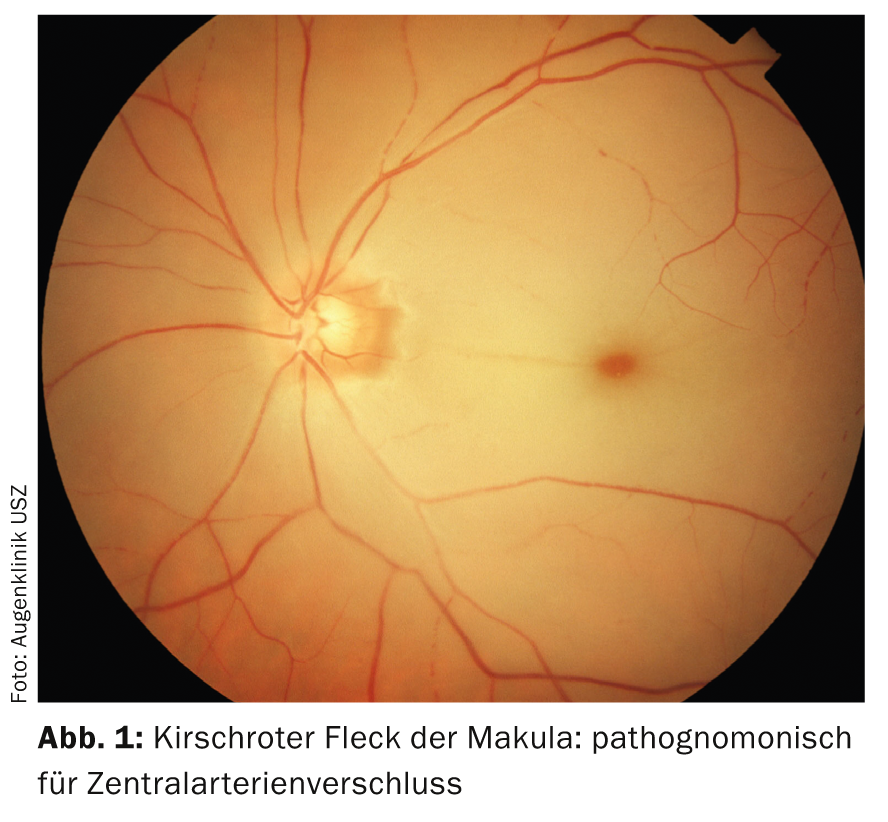
Nell’occlusione dell’arteria retinica centrale (CAD), la perdita della vista è così acuta che il paziente è spesso in grado di indicare l’ora esatta dell’evento. Classicamente non ci sono altri sintomi, quindi la ZAV viene anche descritta come una cecità acuta, indolore e unilaterale. A livello funduscopico, colpisce la patognomonica “macchia rosso ciliegia” della macula: il centro retinico con la coriocapillare chiaramente visibile si separa dalla retina circostante bianca edematosa e meno perfusa (Fig. 1).
In caso di occlusione incompleta, può svilupparsi anche un solo ramo dell’arteria centrale (la cosiddetta occlusione del ramo arterioso) con edema retinico nella rispettiva area stromale. L’entità della riduzione dell’acuità visiva dipende poi dal coinvolgimento della macula.
La causa è spesso rappresentata da embolie, ad esempio da stenosi carotidee. L’importanza di un’eventuale terapia di lisi è molto controversa e oggi di solito non viene più eseguita, soprattutto perché il periodo di danno retinico irreversibile (da 30 minuti a un massimo di qualche ora) fino all’inizio della terapia è di solito già stato superato. Inizialmente, si può tentare di spostare l’embolo centrale più lontano nella periferia retinica abbassando la pressione intraoculare; questo può essere ottenuto con la puntura della camera anteriore utilizzando la paracentesi o somministrando inibitori sistemici dell’anidrasi carbonica (acetazolamide, Diamox®).
È importante chiarire rapidamente le possibili cause: Oltre agli esami vascolari e cardiaci (Doppler carotideo, eco cardiaco, ecc.), sono inclusi gli esami medici generali standard.
Una forma particolare del quadro clinico è la sintomatologia “amaurosis fugax”: In questo caso, il paziente riacquista la piena funzione visiva in breve tempo (da secondi a minuti) grazie alla dissoluzione spontanea dell’embolo. Poiché un evento del genere può ovviamente essere seguito da un’embolizzazione completa, si devono fare le stesse considerazioni diagnostiche e terapeutiche.
Occlusione della vena retinica
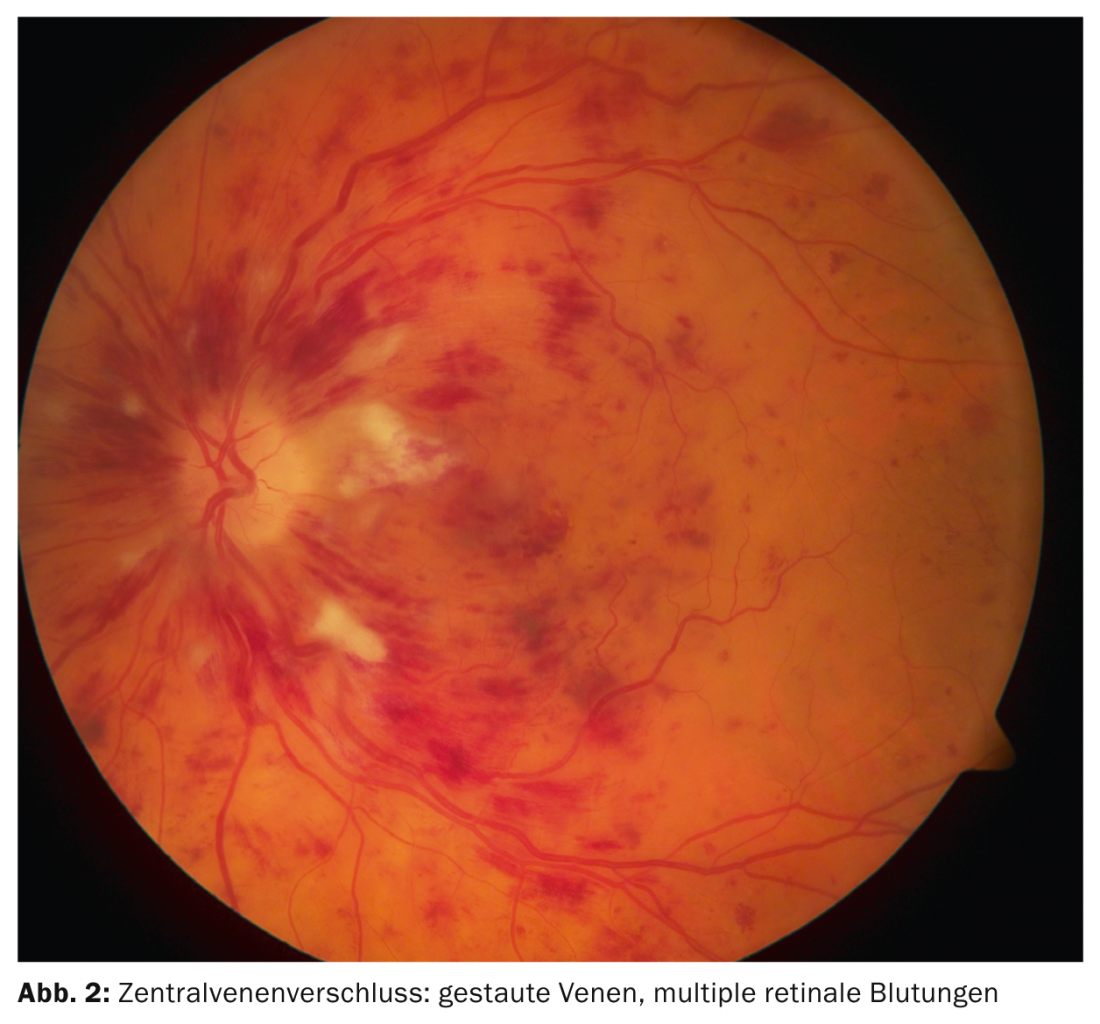
La perdita dell’acuità visiva nelle occlusioni venose, a differenza delle occlusioni arteriose, ha una dinamica meno acuta; spesso si manifesta nell’arco di ore o giorni. Dal punto di vista funduscopico, ci sono vene congestionate e tortuose, nonché emorragie a chiazze e striate su tutto il polo posteriore (Fig. 2).
Le occlusioni venose possono anche interessare parti (occlusione della vena retinica di branca, VAV) o l’intera retina (occlusione della vena retinica centrale, ZVV).
I fattori di rischio nei pazienti più giovani sono i contraccettivi orali, l’obesità e l’abuso di nicotina.
La prognosi visiva dipende anche, tra le altre cose, dalla presenza di una forma ischemica o non ischemica di CVC. La distinzione può essere fatta utilizzando l’angiografia a fluorescenza, che è uno strumento diagnostico standard nei centri oculistici più grandi. Nella forma ischemica, prognosticamente peggiore, è indicato il trattamento laser panretinico.
Il gonfiore nell’area della macula (edema maculare) può essere trattato con iniezioni intravitreali di preparati anti-VEGF o impianti di steroidi, eventualmente in combinazione con la coagulazione laser focale.
Le terapie sistemiche mediante emodiluizione di solito non vengono effettuate (non più).
Neuropatia ottica ischemica anteriore (AION)
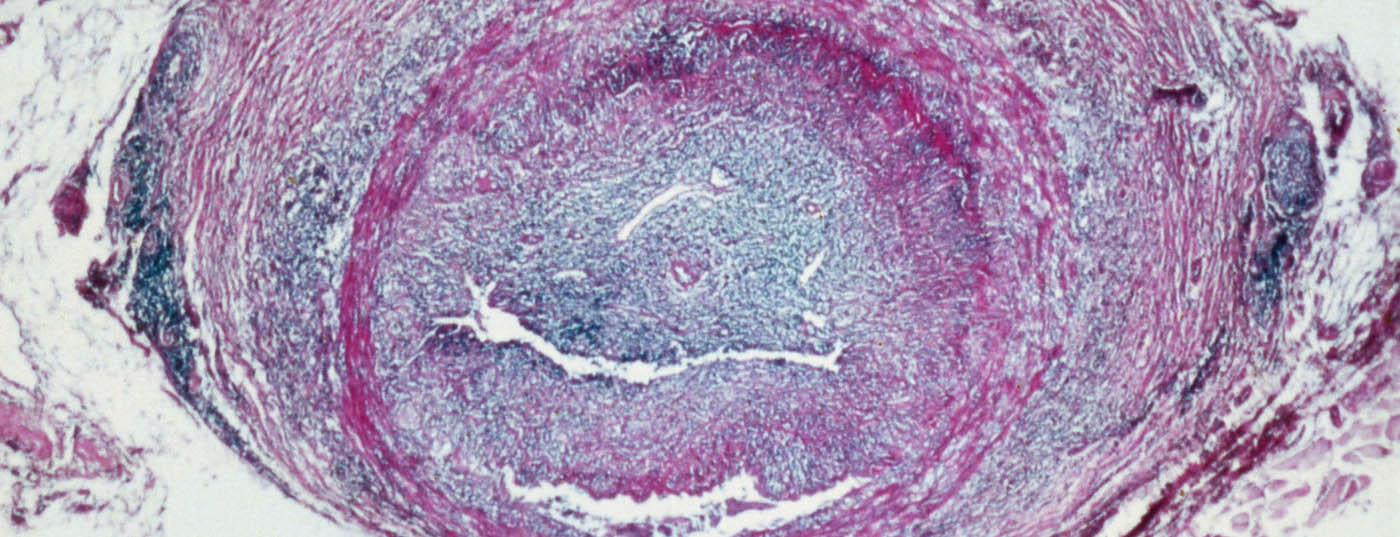
Come per la ZAV, la perdita visiva nella neuropatia ottica ischemica anteriore (AION) è indolore, acuta e unilaterale. L’occhio colpito mostra un deficit pupillare afferente relativo (RAPD) e l’ingrossamento del disco ottico può essere rilevato dall’oftalmoscopio. In questo quadro clinico è fondamentale pensare alla diagnosi differenziale di arterite a cellule giganti (malattia di Horton). I disturbi tipici del paziente, come un nuovo tipo di cefalea, dolore alla masticazione, affaticamento, febbre, perdita di peso, ipersensibilità del cuoio capelluto e un’arteria temporale indurita e dolente alla pressione, sono indicativi in questo caso (Fig. 3).
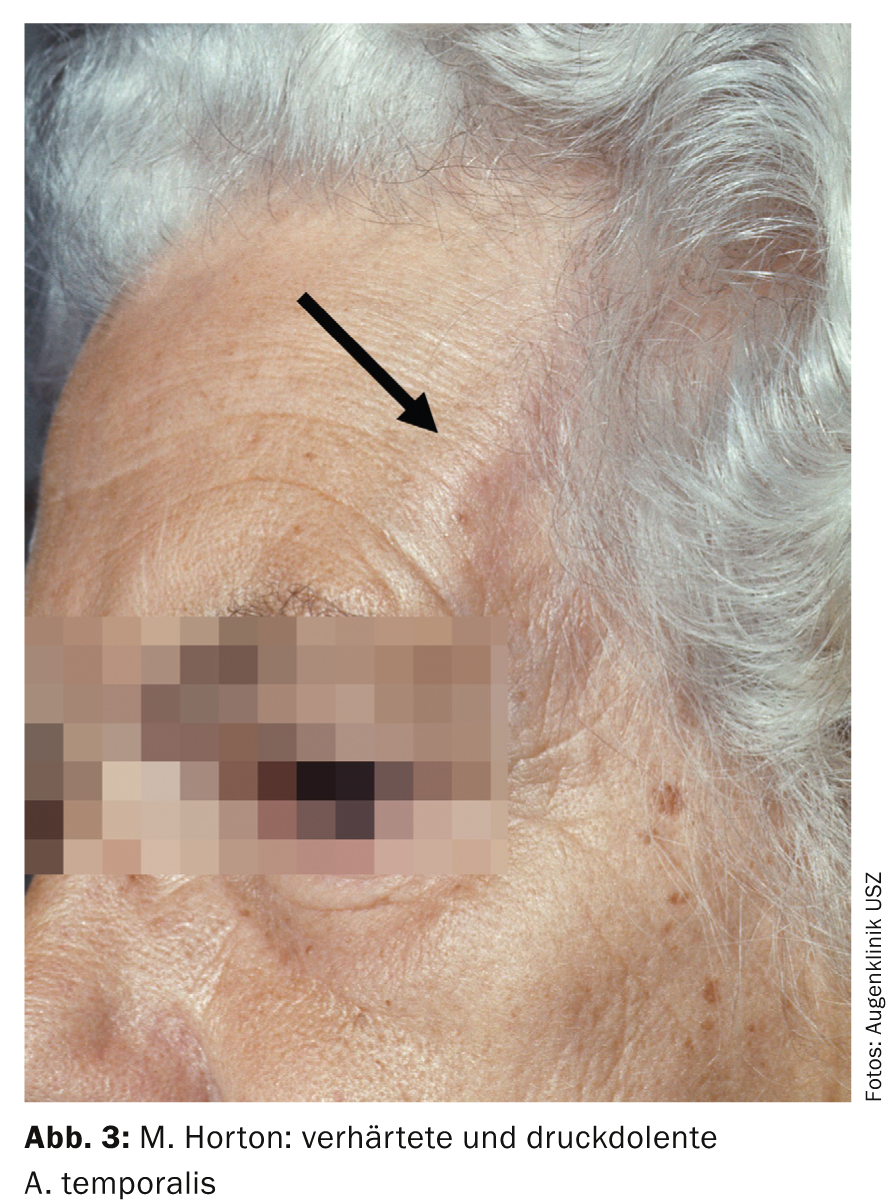
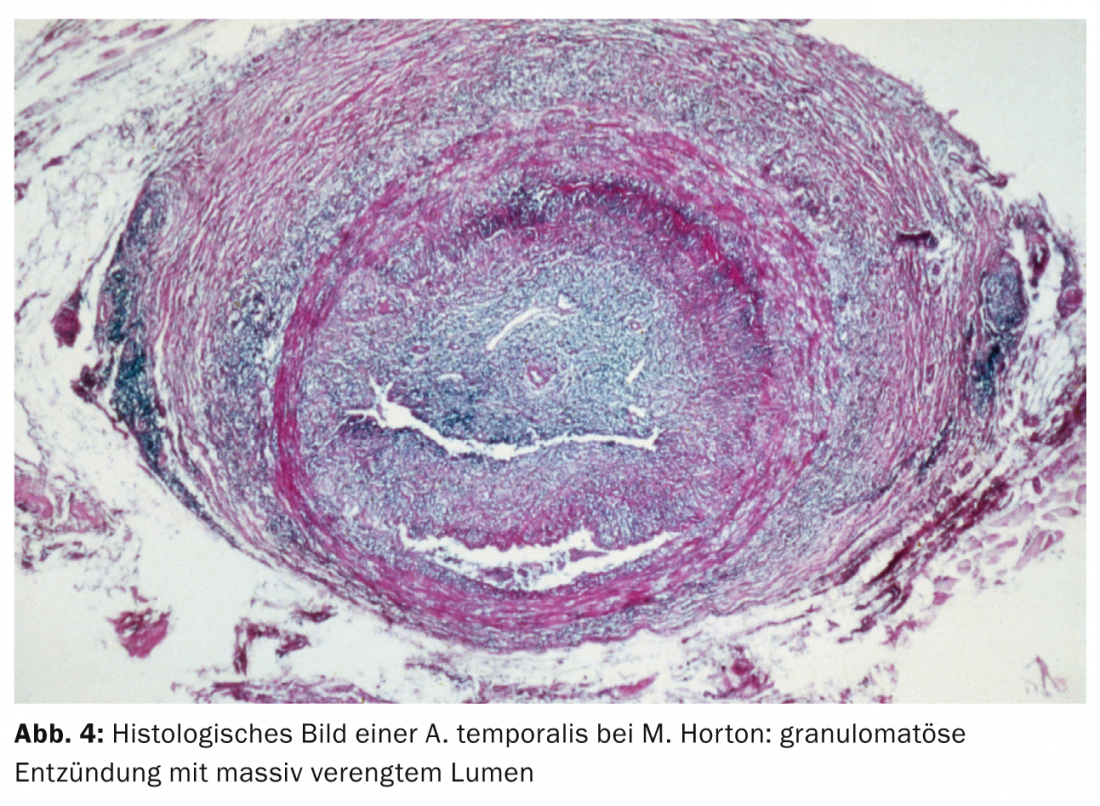
L’età media di insorgenza della malattia è di 75 anni e le donne hanno una probabilità da due a tre volte maggiore di essere colpite. La chimica di laboratorio mostra un aumento della velocità di sedimentazione eritrocitaria e un aumento dei parametri di infiammazione (CRP). Per evitare una riduzione dell’acuità visiva nell’occhio del partner, deve essere iniziata immediatamente una terapia sistemica ad alto dosaggio di cortisone (ad esempio, 4× 250 mg di metilprednisolone [Solumedrol®] i.v. per tre giorni, seguiti da 1,5-2 mg/kgKG di prednisone p.o.). Per confermare la diagnosi, è necessario eseguire una biopsia dell’arteria temporale entro sette-dieci giorni: L’istologia mostra un’infiammazione granulomatosa della tunica media con un restringimento massiccio del lume vascolare (Fig. 4).
Dopo che i sintomi si sono attenuati e i parametri infiammatori si sono normalizzati, si può procedere a una cauta riduzione del trattamento steroideo, ma di solito non nelle prime quattro settimane dall’inizio della terapia i.v.; la riduzione settimanale non deve essere superiore al 10% della dose iniziale. Occorre prestare attenzione allo sviluppo o al peggioramento dell’osteoporosi. I controlli oftalmologici regolari devono essere inizialmente settimanali, poi mensili. Nel complesso, la terapia sistemica può essere necessaria per mesi o anni, e la dose si basa rigorosamente sui parametri infiammatori e sui sintomi del paziente.
Neurite nervi optici (NNO)
Nella neurite nervi optici (NNO), il periodo di perdita visiva è variabile e può variare da giorni a settimane. Il dolore tipico al movimento dell’occhio colpito e la RAPD sono indicativi. In genere, tutte le sezioni dell’occhio sono irrilevanti, raramente si riscontrano patologie nell’area del disco ottico; questo ha portato al detto “il paziente non vede nulla, il medico non vede nulla”. Se la maggior parte delle donne giovani ne è colpita, è necessario effettuare tempestivamente un chiarimento neurologico con la ricerca di lesioni tipiche della SM (focolai demielinizzanti nella materia bianca) nella risonanza magnetica e, se necessario, una puntura del liquido cerebrospinale. Poiché molti NNO guariscono senza ulteriori conseguenze e senza alcuna terapia, il sospetto di sclerosi multipla dovrebbe essere formulato dal neurologo responsabile solo in casi giustificati, anche per motivi psicologici. La terapia con steroidi sistemici ad alto dosaggio deve essere intrapresa solo se la risonanza magnetica mostra due o più placche tipiche della SM e non ci sono controindicazioni.
Distacco della retina (amotio retinae)
I sintomi tipici del distacco della retina sono la visione fuligginosa, la visione di una tenda (dall’alto) o di un muro (dal basso), che portano prima a una restrizione del campo visivo periferico. La forma più comune è l’amotio regmatogena, in cui le lacerazioni si verificano nell’area in cui il vitreo si attacca alla retina.
Non c’è dolore o cambiamenti esterni nell’occhio. Se il distacco retinico progredisce verso la macula, si verifica anche uno scotoma relativo nell’area della retina distaccata e quindi anche una riduzione dell’acuità visiva centrale. Dal punto di vista prognostico, il coinvolgimento della retina centrale è sfavorevole.
Dal punto di vista terapeutico, si possono utilizzare diverse tecniche chirurgiche. L’obiettivo di tutte le procedure, sia che si tratti di un’incisione dall’esterno per mezzo di un sigillo, sia che si tratti di un’incisione dall’interno per mezzo di una vitrectomia, è quello di riattaccare la retina all’epitelio pigmentato retinico.
Degenerazione maculare legata all’età (AMD)
La degenerazione maculare legata all’età (AMD) è la causa più comune di cecità nel mondo occidentale. La riduzione dell’acuità visiva di solito avviene gradualmente, ma può anche essere acuta se si verifica un’emorragia al centro della retina come parte della malattia (Fig. 5).
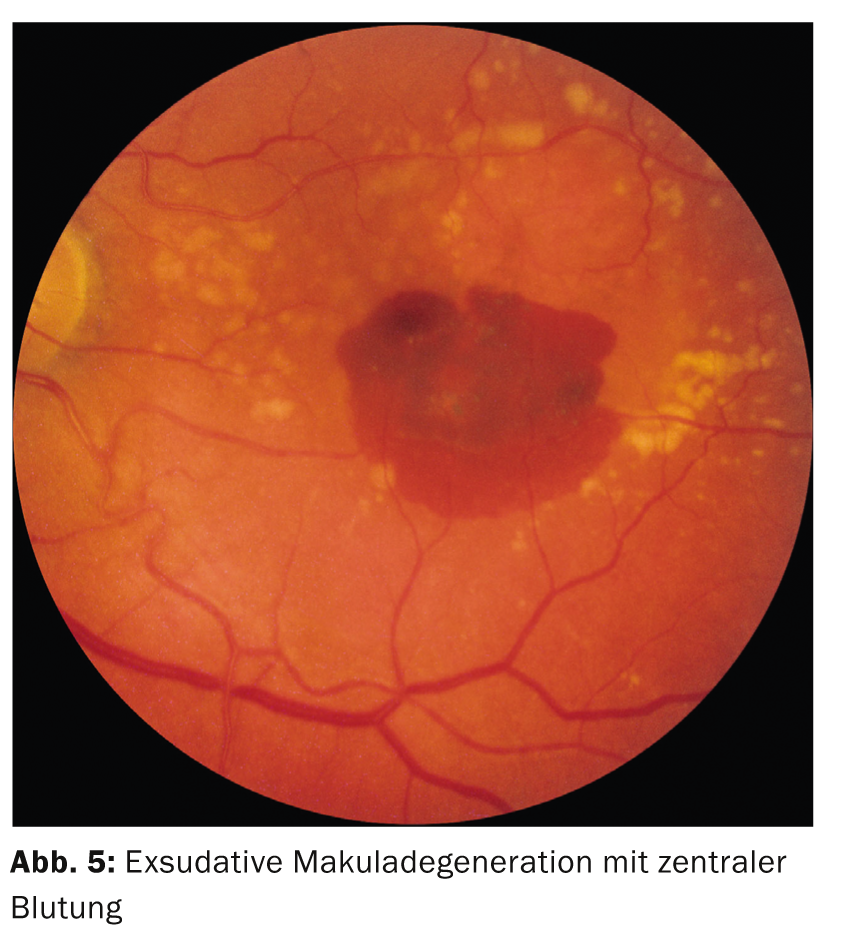
La perdita visiva della forma essudativa (“umida”) è più pronunciata e progredisce più rapidamente rispetto a quella della forma non essudativa (“secca”). Il cosiddetto “test di Amsler” può essere utilizzato come sintomo aggiuntivo: Su un foglio di carta a scacchi, il paziente indica le linee rette come storte. Questo è causato da un edema al centro della retina.
La terapia della forma secca è difficile, per cui attualmente si consigliano integratori alimentari (“vitamine per gli occhi”; preparati di luteina). Per il trattamento della forma umida, si sono affermati i farmaci anti-VEGF, che vengono iniettati nel corpo vitreo (Lucentis® [Ranibizumab] ed Eylea® [Aflibercept]).
Lesioni traumatiche della cornea: Erosio, corpo estraneo, cheratite
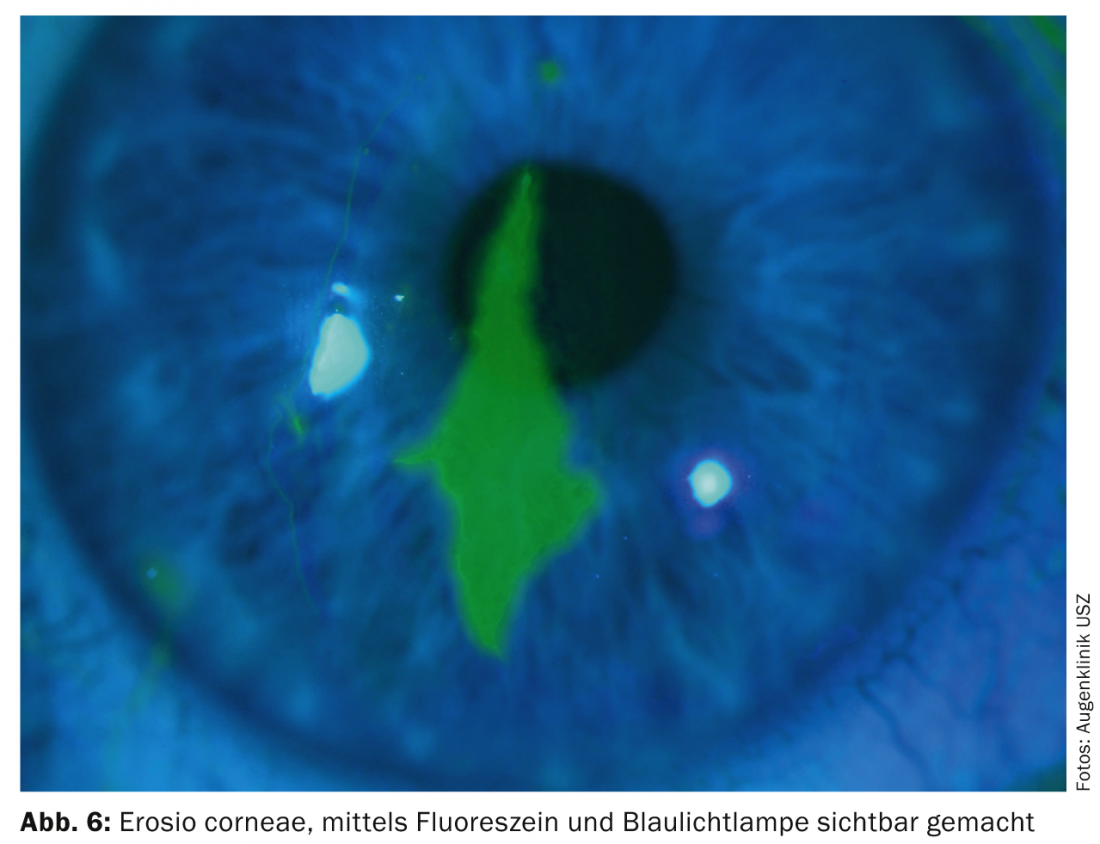
Qualsiasi disturbo dell’integrità dell’epitelio corneale provoca i sintomi tipici come dolore, sensazione di corpo estraneo, epifora (gocciolamento delle lacrime) e, a seconda della posizione della lesione, anche una perdita visiva acuta. Nella maggior parte dei casi, le lesioni minori come il trauma delle unghie, i rami, i bordi della carta, ecc. portano all’erosione corneale. Il difetto può essere delimitato rapidamente con una colorazione fluorescente e una lampada a luce blu. (Fig. 6).
Per escludere un corpo estraneo, entrambe le palpebre superiori e inferiori devono essere ectropionate. La terapia consiste in colliri e/o pomate idratanti e in una schermatura antibiotica locale. Se la causa dell’incidente non è chiara o il rossore o l’infiammazione dell’occhio persistono, è consigliabile rivolgersi a un oftalmologo. Per trattare correttamente le infiammazioni più gravi causate da germi come i funghi o le acanthamoebae, una valutazione oftalmologica è obbligatoria per i portatori di lenti a contatto.
Johannes P. Eisenack, MD
CONCLUSIONE PER LA PRATICA
- Un’anamnesi approfondita del tipo, della durata e della localizzazione della perdita visiva fornirà indizi sull’eziologia della condizione.
- Con semplici strumenti diagnostici, l’eziologia può essere ulteriormente ristretta.
- Nel caso della cecità improvvisa e indolore, l’ulteriore attenzione da chiarire si trova nell’area interna o neurologica.
- In caso di affezione oculare direttamente riconoscibile, è necessario effettuare un rapido chiarimento oftalmologico.
PRATICA GP 2014; 9(7): 34-38