En Europe, l’insuffisance veineuse chronique est l’une des causes les plus fréquentes de plaies chroniques. Outre les procédures chirurgicales et invasives, la thérapie par compression est un pilier important du traitement. Pour que le traitement soit efficace, il faut notamment choisir la bonne classe de compression et les propriétés appropriées du matériau, tout en tenant compte des conditions individuelles. C’est l’une des conclusions du guide s2k rédigé sous l’égide de la société allemande de phlébologie.
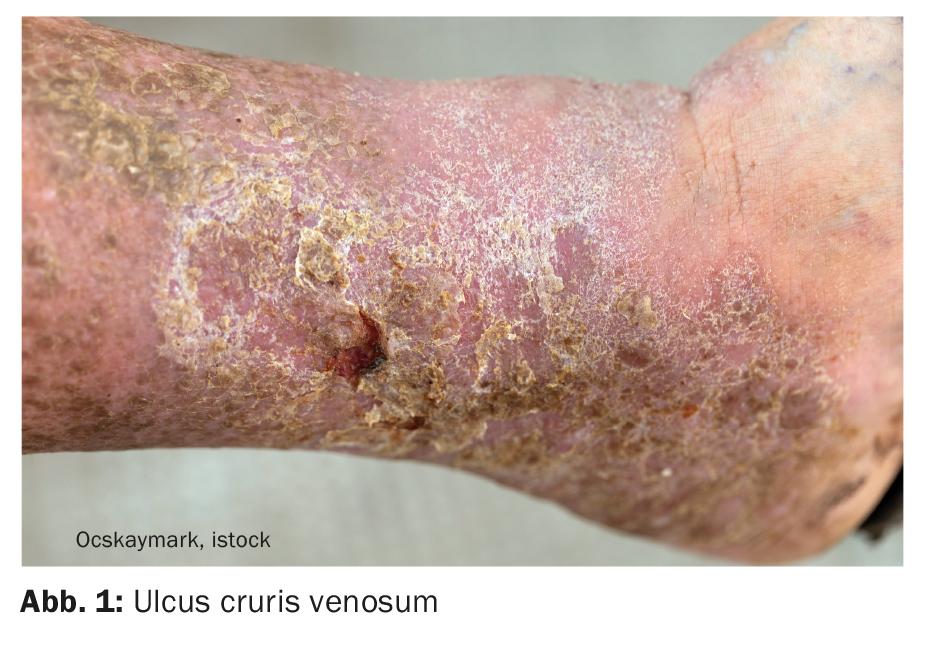
L’ulcère veineux (ill. 1), également appelé jambe ouverte, est une plaie chronique due à une maladie veineuse. Lorsqu’elle est appliquée de manière adéquate, la thérapie par compression entraîne une augmentation du retour veineux, une réduction des œdèmes et une élimination des métabolites grâce à la constriction des vaisseaux veineux due à la pression. En réduisant la pression et le volume dans le système veineux, la douleur est soulagée [1,2]. La peau, d’abord sèche, squameuse, durcie et de couleur jaune-brun, redevient plus douce et plus souple. En outre, la thérapie par compression constitue un appui stable pour les muscles des jambes, de sorte que le travail de la pompe musculaire de la cheville et des mollets, en particulier, s’intensifie. La thérapie par compression permet donc d’obtenir dans un premier temps une décongestion périphérique et, par la suite, la cicatrisation des ulcères.
Soulagement des symptômes et amélioration de la qualité de vie
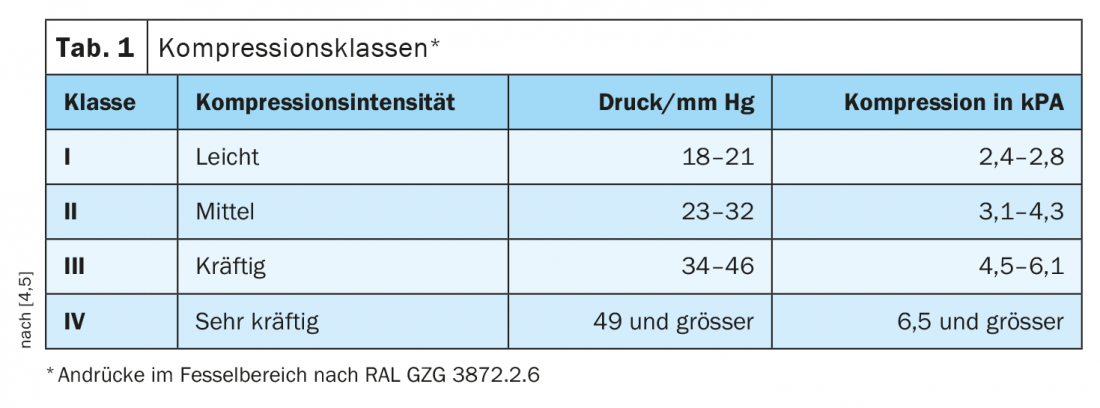
Avec un traitement de compression continu à l’aide de bandes élastiques ou de bas de compression, le taux de cicatrisation des plaies de taille moyenne d’un diamètre de 1 à 5 cm est de 50 à 70 % après trois mois et de 80 à 85 % après six mois [3]. Le guide S2k sur la thérapie de compression médicale, publié en 2019 sous l’égide de la Société allemande de phlébologie et valable jusqu’en 2023, résume les recommandations actuelles fondées sur des preuves [4]. Pour cela, on utilise des bas de compression médicale (BCM), des bandages de compression phlébologique (CPP) et des systèmes de compression médicale adaptative (SMC) [4]. La ligne directrice met l’accent sur l’amélioration de la qualité de vie des patients qui reçoivent une compression. Seul un moyen de compression soigneusement choisi et adapté à l’individu peut déployer pleinement ses effets et contribuer à améliorer le bien-être du patient ; cela vaut également pour le choix de la classe de compression (encadré).

Phase de décongestion vs. phase de maintien : à quoi faut-il faire attention ?
Pendant la phase de décongestion, une forte compression doit être assurée pour réduire l’œdème et favoriser la cicatrisation de l’ulcère [5]. Le bandage de compression phlébologique (encadré) doit être appliqué avec une pression élevée. En particulier pour les patients atteints d’ulcères veineux, la ligne directrice met l’accent sur les systèmes à plusieurs composants pendant la phase de décongestion. Contrairement aux bandages à allongement court, les systèmes multi-composants sont capables de maintenir une pression de contact relativement constante pendant plusieurs heures ou jours. Les nouveaux systèmes de compression disponibles depuis quelques années minimisent les problèmes de mise en place pour le patient ou le professionnel de santé, ce qui augmente l’adhérence. Grâce à leur facilité d’utilisation, ces systèmes permettent de gagner du temps et sont moins sujets aux erreurs que les bandages de compression plus complexes [5].

Après la phase de décongestion initiale, il est recommandé de passer, dans les cas appropriés, des bandages de compression phlébologiques aux bas de compression pour ulcères à deux couches. Le conseil d’utiliser en priorité des bas de compression à deux couches chez les patients atteints d’ulcère veineux est justifié par leur meilleure praticabilité et leur plus grande rigidité. L’augmentation du stiffness entraîne une cicatrisation plus rapide et de meilleure qualité.
Tricotés à plat ou en rond ?
Selon la ligne directrice, le critère de prescription du tricot plat comme alternative au tricot rond n’est pas principalement axé sur un diagnostic spécifique, mais sur des résultats spécifiques du patient. La différence décisive du tricot plat par rapport au tricot rond réside dans les trois points suivants : une plus grande rigidité (rapport plus élevé entre la pression de travail et la pression de repos, particulièrement important en cas d’œdèmes résistants au traitement), une plus grande résistance à la flexion (le tricot plat glisse plus difficilement dans les plis, ce qui rend les lacets plus rares), les mailles du tricot plat peuvent être augmentées ou diminuées individuellement (il est donc possible de les adapter à des circonférences de jambes, de bras ou de corps inhabituelles). [4,5]. Ainsi, la ligne directrice recommande généralement de prescrire une qualité de tricot plat en cas de modifications relativement importantes de la circonférence d’un membre ou en cas de membres de forme conique ainsi qu’en cas de plis tissulaires en creux, car dans certaines conditions anatomiques, le matériel tricoté en rond ne convient pas pour le traitement [4].
Éviter les incompatibilités d’origine mécanique
Plus souvent que les réactions allergiques, il existe des intolérances mécaniques aux matériaux de compression. Il n’est pas prouvé qu’une technique de bandage particulière, par exemple selon Pütter, Sigg ou Fischer, soit supérieure à une autre [5]. Le guide indique qu’il faut tenir compte des aspects suivants concernant les bandages de compression :
- Un bandage tubulaire en coton, enfilé jusqu’en dessous du genou, sert de protection cutanée.
- Le sous-rembourrage peut contribuer à éviter les ulcérations de pression.
- Les coussins de pression et les pelotes peuvent également renforcer l’efficacité.
- Pour fixer l’extrémité de la bande, il convient d’utiliser des bandes de fixation de pansements, les agrafes de fixation présentent un risque de blessure.
- La largeur de la bande dépend de la forme et du diamètre de la partie du corps concernée.
- En règle générale, au moins deux bandages sont nécessaires pour un traitement de compression approprié.
- Le pied est toujours en position fonctionnelle (extension dorsale).
- Dès le début, il convient de veiller à une bonne pression d’investissement. Des tours trop lâches, par exemple à l’avant du pied, peuvent entraîner la formation d’œdèmes.
- Le rouleau de bande est déroulé directement sur la peau en exerçant une traction permanente, de sorte que la bande se moule uniformément sur la jambe.
- Un serrage trop important de certains tours de bandeau perturbe le différentiel de pression. Ainsi, les constrictions peuvent entraîner une congestion veineuse (jusqu’à l’augmentation du risque de thrombose), des lésions nerveuses par pression ou des nécroses.
- En cas d’œdème important de l’avant-pied ou de lymphœdème, les orteils doivent également être comprimés afin d’éviter l’influence de l’œdème.
Existe-t-il des contre-indications ou des risques ?
Avant de commencer un traitement par compression, il est important de déterminer les risques et les contre-indications et d’adapter le traitement en conséquence. Selon les lignes directrices, les risques et contre-indications suivants doivent être pris en compte pour la thérapie de compression médicale [4] :
Contre-indications :
- Artériopathie périphérique avancée si l’un de ces paramètres s’applique : ABPI <0,5, pression artérielle de la cheville <60 mmHg, pression des orteils <30 mmHg ou TcPO2 <20 mmHg Dos du pied En cas d’utilisation de matériaux non élastiques, un traitement par compression peut encore être tenté si la pression artérielle de la cheville est comprise entre 50 -60 mmHg, sous réserve d’un contrôle clinique étroit.
- Insuffisance cardiaque décompensée (NYHA III + IV)
- Phlébite septique
- Phlegmasia coerulea dolens (phlébite)
Risques :
- Dermatoses suintantes prononcées
- Intolérance au matériel de compression
- Troubles graves de la sensibilité des extrémités
- Neuropathie périphérique avancée (par ex. en cas de diabète sucré)
- Polyarthrite chronique primaire
Dans ces cas, la décision de traitement doit être prise en évaluant les bénéfices et les risques et en choisissant le moyen de compression le plus approprié. Un bandage inapproprié (pression de contact trop élevée, strangulation) provoque des douleurs et peut entraîner des lésions tissulaires, voire des nécroses et des lésions par compression des nerfs périphériques, en particulier des protubérances osseuses (cave : tête de fibula) [7,8].
Les effets secondaires et les risques liés à la thérapie par compression peuvent être évités en respectant les règles d’une mise en œuvre appropriée. Cela inclut le rembourrage des zones exposées à la pression et le soin régulier de la peau. Les symptômes suivants doivent conduire au retrait immédiat du dispositif de compression et au contrôle de l’état clinique : Coloration bleue ou blanche des orteils, paresthésies et engourdissements, augmentation de la douleur, essoufflement et transpiration, limitation aiguë des mouvements.
Littérature :
- Dissemond J, et al. : Traitement par compression de l’ulcère veineux en phase de décongestion. Med Klin Intensivmed Notfmed DOI 10.1007/s00063-016-0254-9
- Dissemond J, et al : Traitement par compression de l’ulcère de jambe. Der Hautarzt 2016 ; 67 : 311-325.
- Hôpital universitaire de Zurich : La jambe ouverte (ulcus cruris venosum), www.usz.ch/app/uploads/2020/07/M_Broschuere_Ulcus-2016_A5_INTERNET_TW.pdf
- Rabe E, et al. : s2k-Leitlinie : Medizinische Kompressionstherapie der Extremitäten mit Medizinischem Kompressionsstrumpf (MKS), Phlebologischem Kompressionsverband (PKV) und Medizinischen adaptive Kompressionssystemen (MAK), www.awmf.org/leitlinien/detail/ll/037-005.html
- Stücker M, Rabe E : Le nouveau guide S2k : Traitement médical par compression des membres avec bas de compression médicaux (MKS), bandage de compression phlébologique (PKV) et systèmes de compression adaptatifs médicaux (MAK). Phlébologie 2019 ; 48 : 321-324
- Mosti G, Iabichella ML, Partsch H : Le traitement par compression des ulcères mixtes augmente le débit veineux et la perfusion artérielle. J Vasc Surg 2012 ; 55 : 122-128.
- Chan CLH, et al : Ulcération de l’orteil avec bandage de compression : étude observationnelle. BMJ 2001 ; 323 : 1099.
- Usmani N, Baxter KF, Sheehan-Daze R : Pulse du nerf péroné commun partiellement réversible secondaire à une compression avec bandage à quatre couches dans un cas chronique d’ulcération veineuse. Br J Derm 2004 ; 150 : 1224-1225.
DERMATOLOGIE PRATIQUE 2021 ; 31(6) : 16-18