Un diagnostic correct posé à temps peut avoir une influence positive sur l’évolution et les possibilités de traitement. Les auto-anticorps et autres paramètres sérologiques sont précieux pour le diagnostic mais, pris isolément, ils n’ont pas une grande valeur informative. Pour classer correctement ces résultats et d’autres, il est important de toujours garder à l’esprit le contexte global.
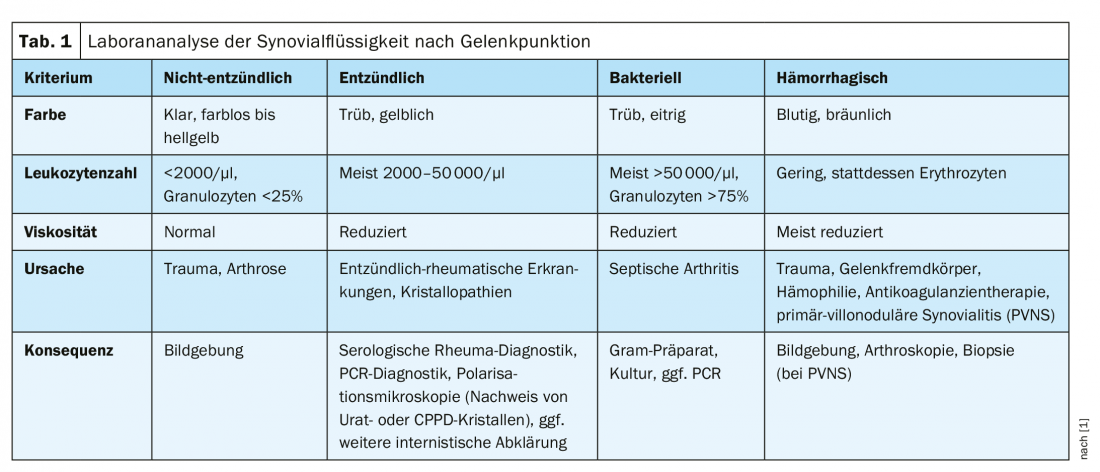
“La ponction articulaire est un instrument très important”, explique le Dr Stephan Erni, RehaClinic AG, Bad Zurzach, à l’occasion du FOMF Basel de cette année [1]. L’évaluation du nombre de leucocytes permet de déterminer s’il s’agit d’une cause non inflammatoire, inflammatoire, bactérienne ou hémorragique de la maladie (tableau 1). Parmi les paramètres pertinents pour le diagnostic des tests sérologiques figurent les facteurs rhumatoïdes et certains anticorps détectables dans certaines formes de rhumatisme (par ex. ANCA, ANA, ACPA).
Considérer les résultats dans leur contexte global
D’autres examens de laboratoire révélateurs sont la détermination de la réaction de sédimentation et des protéines de la phase aiguë. Outre l’analyse du liquide synovial et les tests sanguins, des techniques d’imagerie peuvent être utilisées et, si nécessaire, une arthroscopie. Il est également très important de procéder à un interrogatoire anamnestique minutieux, y compris une enquête sur l’évolution des symptômes, les maladies antérieures pertinentes et les antécédents familiaux.
Il est relativement fréquent que des patients soient adressés pour des résultats de laboratoire concernant des auto-anticorps (auto-Ak), avec la question de la pertinence du diagnostic, a déclaré le conférencier. Contrairement aux auto-anticorps causaux, les auto-anticorps associés sont une conséquence du processus pathologique. ANA, ANF, ENA, RF et ACPA font partie de ces anticorps intracellulaires réagissant aux antigènes, dont la détection rend la maladie rhumatologique plus probable mais ne la prouve pas. Inversement, un résultat Auto-Ak positif diminue la probabilité d’une maladie rhumatismale, mais ne l’exclut pas. L’autoréactivité en soi n’est pas pathologique, c’est le titre d’anticorps qui est déterminant. Outre la classification des valeurs mesurées par rapport aux normes de référence respectives, la probabilité pré-test joue un rôle important dans l’interprétation des résultats de laboratoire. C’est pourquoi la plupart des auto-Ac se retrouvent dans les critères de diagnostic ou de classification, mais ne sont pas obligatoirement requis pour établir un diagnostic. Pour que l’Auto-Ak ait une forte valeur informative, il faut une forte probabilité de pré-test sur la base d’investigations cliniques préalables, résume l’orateur [1]. Il est donc d’avis que la détermination des auto-Ak à un stade précoce de l’examen n’est pas très utile et qu’un résultat positif des auto-Ak ne peut pas être interprété indépendamment du contexte global.
Arthralgie ou arthrite ?
La douleur articulaire est un symptôme cardinal aussi bien dans les arthralgies que dans les arthrites. Contrairement à l’arthralgie, l’arthrite s’accompagne de signes classiques d’inflammation (rougeur, chaleur, gonflement) et est associée à un dysfonctionnement. Il est également possible que ces deux pathologies apparaissent en parallèle chez le même patient. En cas de suspicion d’arthralgie ou d’arthrite, une première différenciation peut être faite dans l’éventail des diagnostics possibles en fonction du nombre d’articulations touchées (mono-, oligo-, poly-arthralgies/arthralgies, tableau 2).

S’agit-il de la goutte ?
Dans la plupart des crises de goutte, les symptômes apparaissent en peu de temps et de manière très prononcée. “Pour la plupart des patients souffrant de goutte, l’augmentation de la douleur est la plus forte au cours des douze premières heures”, explique le Dr Erni [1]. Il s’agit d’une indication anamnestique utile. Il faut notamment distinguer la chondrocalcinose (CPPD), où plusieurs voire de nombreuses articulations sont touchées et où il existe des causes non rhumatologiques (par ex. érysipèle, phlegmon, thrombophlébite, déformation neuropathique des articulations).
Syndrome de Löfgren, arthrite septique ou autre ?
Le syndrome de Löfgren, une sous-forme de la sarcoïdose, se caractérise par la triade érythème noueux, lymphadénopathie bihile et arthrite. Les jeunes sont les premiers concernés. Parmi les DD non rhumatismales, il convient d’envisager les maladies granulomateuses.
L’arthrite septique est une affection très aiguë qui se caractérise par de la fièvre, une altération de l’état général et une élévation de la CRP. L’articulation du genou est le plus souvent touchée, mais l’arthrite septique peut également se produire au niveau de la hanche, ajoute le conférencier. Les diagnostics différentiels à envisager sont l’arthrite cristalline et la goutte/la PPC. CAVE : l’arthrite septique doit être diagnostiquée et traitée rapidement, car tout retard entraîne une destruction articulaire !
L’arthrite réactive doit être envisagée lorsque les troubles surviennent chez de jeunes adultes sexuellement actifs et qu’il existe une uro/enthérapie aiguë. L’enthésite peut être très bien différenciée, surtout par échographie. Il peut s’agir d’une dactylite. L’arthrite réactive est également souvent associée à des manifestations extrasquelettiques telles que la conjonctivite/uvéite, la stomatite/aphtalmie ou l’érythème noueux. Il est également important de disposer d’informations anamnestiques, par exemple sur des infections symptomatiques antérieures (ce qui augmente la probabilité qu’il s’agisse d’une arthrite réactionnelle). Si une arthrite réactionnelle est diagnostiquée, un traitement antiobiotique est nécessaire.
La spondylarthrite périphérique se caractérise par des symptômes similaires à ceux de l’arthrite réactionnelle, mais elle n’affecte pas uniquement les membres inférieurs. Les comorbidités sont fréquentes. Un cinquième des spondyloarthrites sont associées à des manifestations cutanées psoriasiques (arthrite psoriasique). Dans un autre cinquième des cas, on observe une inflammation de l’intestin (spondyloarthrite entéropathique). L’uvéite antérieure est également fréquente, généralement unilatérale, avec un début aigu et des récidives fréquentes.
L’arthrose (activée) se caractérise à un stade précoce par des douleurs au démarrage, à la fatigue et à l’effort. A un stade plus avancé, la douleur est permanente et s’intensifie lors des mouvements et pendant la nuit. L’arthrose (activée) se caractérise également par un épaississement et des déformations osseuses, une atrophie des muscles due à l’immobilisation et un enraidissement. Différents facteurs de stress peuvent agir comme déclencheurs.
La polyarthrite rhumatoïde se caractérise par une atteinte symétrique des articulations métacarpophalangiennes et interphalangiennes périphériques ; à un stade précoce, les articulations métatarsophalangiennes sont également touchées. Les signes cliniques typiques sont également la raideur matinale (>30 minutes), le test de Gänslen, la crépitation des tendons et l’atrophie interosseuse. L’évolution est souvent érosive. Les indices de diagnostic de laboratoire incluent un facteur rhumatoïde et un ACPA positifs.
D’origine virale ou infectieuse ?
Les arthralgies virales peuvent être fugaces ou persistantes et apparaissent souvent en même temps que l’exanthème. Le diagnostic différentiel avec les douleurs des membres est difficile à établir. Les arthrites virales sont fréquentes dans le cadre des maladies virales suivantes : VHB, parvo, B19, rubéole, chikungunya, dengue, oreillons, entérovirus ; plus rarement en cas de : adénovirus, (para)grippe, herpès, VIH, HTLV-1.
Le rhumatisme streptococcique est également appelé arthrite post-streptococcique, mais il est plus connu sous le nom de fièvre rhumatismale, qui survient typiquement quelques semaines ou mois après une infection par des bactéries du genre Streptococcus et est souvent accompagnée d’une angine tonsillaire. C’est au niveau des grandes articulations que le rubor/dolor/calor est le plus prononcé. Dans 50 à 60% des cas, les arthralgies ne sont pas accompagnées d’une angine évidente. La chorée mineure est une conséquence tardive possible de la fièvre rhumatismale et se caractérise, entre autres, par des hyperkinésie et une faiblesse musculaire.
L’arthrite de Lyme se caractérise par de larges manifestations articulaires. Le diagnostic différentiel doit notamment distinguer l’arthrite septique de l’arthrite réactionnelle. La littérature spécialisée indique la classification suivante : Stade I : érythème chronique migrant, état général grippal, hépato-/splénomégalie, IgM après 1 à 2 semaines ; Stade II : Lymphocytome, parésie faciale, syndrome de Bannwarth, arthralgies/arthrite, symptômes ophtalmologiques, symptômes cardiaques ; Stade III : arthrites (arthrite de Lyme, sautant d’une articulation à l’autre), inflammations musculaires, douleurs osseuses, fibromyalgies, acrodermatite chronique atrophiante de Herxheimer. L’intervenant mentionne que cette classification en stades ne s’applique pas à tous les cas et qu’il existe parfois des intervalles sans symptômes. Les informations diagnostiques les plus importantes sont contenues dans l’anamnèse de la morsure de tique.
Littérature :
- Erni S : DD de rhumatologie, Dr. med. Stephan Erni, RehaClinic AG, Bad Zurzach, présentation de transparents, FOMF Bâle, 30.01.2020.
- Manger B, Schulze-Koops H (éd.) : Check-list rhumatologie. 4e édition. Stuttgart : Thieme, 2012.
HAUSARZT PRAXIS 2020 ; 15(5) : 40-42 (publié le 8.5.20, ahead of print)