Même les patients d’âge moyen peuvent tout à fait être diagnostiqués avec le syndrome d’Asperger. Il s’agit le plus souvent de personnes ayant une capacité de compensation élevée. Mais au fil du temps, les efforts prennent le dessus et poussent les personnes concernées à demander de l’aide.
Le syndrome d’Asperger suscite actuellement un grand intérêt culturel et public. Cette évolution, qui lève heureusement les tabous d’une part, entraîne également de nombreux mythes, préjugés et une glorification. Cela incite certains professionnels à une réticence excessive à l’égard du diagnostic. Le scepticisme est particulièrement présent chez les adultes diagnostiqués pour la première fois à un âge moyen. Mais ce scepticisme n’est généralement pas justifié. De nombreuses personnes concernées peuvent faire preuve d’une grande capacité de compensation sur une longue période et ce n’est qu’au milieu de leur vie, lorsque le stress persistant l’emporte définitivement sur leurs ressources, qu’elles décompensent. Ces personnes ne demandent de l’aide pour la première fois qu’à l’âge adulte, à un âge moyen ou avancé, en raison de troubles consécutifs. Les comorbidités sont particulièrement fréquentes chez les personnes atteintes de TSA [1]. D’autres personnes concernées ne s’adressent à un professionnel qu’après une longue réflexion autonome sur leur problématique, qui les amène à s’autodiagnostiquer. Les deux groupes doivent être correctement diagnostiqués afin de leur éviter des souffrances inutiles. Les paragraphes suivants décrivent une approche de l’identification, du diagnostic et du traitement corrects des personnes atteintes d’un haut niveau de compensation à l’âge adulte.
Critères de diagnostic
Dans le DSM-5 et dans la CIM-11 attendue, les problèmes autistiques ne sont plus compris de manière catégorielle, mais de manière nouvellement dimensionnelle. En d’autres termes, les différents diagnostics d’autisme infantile précoce, d’autisme atypique et de syndrome d’Asperger sont enregistrés comme différentes expressions du même continuum avec les mêmes caractéristiques principales. Deux caractéristiques observables constituent essentiellement le spectre de l’autisme selon les systèmes de diagnostic : des problèmes dans les interactions interpersonnelles et des comportements, intérêts ou activités restreints et répétitifs. Aucune référence n’est faite aux mécanismes sous-jacents.
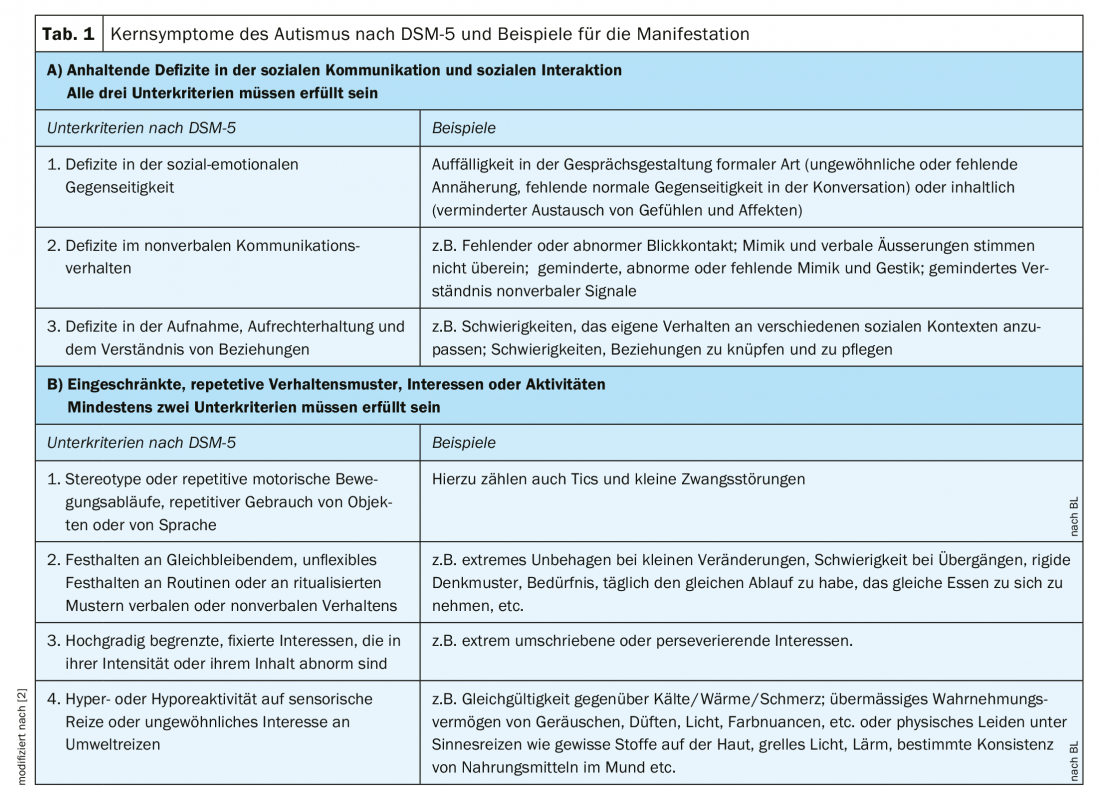
Tableau 1 présente les critères définissant l’autisme selon le DSM-5 [2]. Pour vérifier si ces critères sont remplis, le clinicien observe des anomalies dans la conduite de la conversation, le comportement non verbal et le réseau relationnel ainsi que les modèles relationnels du patient. Alors que certains patients se font immédiatement remarquer à cet égard – ils se dirigent directement vers leur chaise sans formuler de salutations, parlent sans arrêt ou pas du tout, ont l’air d’être plus malins que les autres, le contact visuel est absent, la voix est trop forte/trop faible/trop stridente, etc. Certains ont – comme d’autres personnes – un charme naturel qui peut être avantageux dans la vie, mais trompeur dans le diagnostic. Ces personnes réussissent à interagir socialement avec peu ou pas d’anomalies au départ. Le professionnel ne pense donc pas immédiatement à l’autisme. Cependant, une exploration révèle que cet effort d’adaptation active représente un effort considérable pour eux. Par exemple, des scripts entiers de conversation sont préparés avant tout appel téléphonique (parfois avec des formules de salutations), une longue période de récupération est nécessaire après les interactions, les petites conversations et le flirt ne sont possibles que par écrit ou pas du tout. Ces patients ont également souvent vécu des expériences de harcèlement et d’exclusion dans le passé. Si l’on interroge leurs relations sociales et leurs modèles relationnels, de manière subjective et selon l’anamnèse d’autrui, les critères ci-dessus s’avèrent remplis : Souvent, la conduite de la conversation, qui semble d’abord normale, est apprise et pratiquée consciemment – et non intuitivement. L’expression amicale du visage est souvent parathymique et ne représente pas un indicateur des sentiments actuels, le contact visuel est également appris et fait l’objet d’un effort conscient. L’expression verbale et non verbale, ainsi que le déchiffrage des expressions faciales d’autrui ou de la communication verbale lors d’une conversation à plusieurs, ne s’effectuent qu’au prix d’un effort considérable, qui provoque un stress subjectif et conduit progressivement à l’épuisement.
En outre, certains professionnels qui ne sont pas familiers avec le sujet pensent que les personnes autistes ne veulent pas ou ne peuvent pas entretenir de relations sociales. Mais ce n’est pas le cas. Au contraire, la grande majorité des personnes concernées ont un besoin d’attachement et un intérêt social intacts. Le fait d’entretenir des relations en soi n’est certainement pas un critère d’exclusion des TSA. Cependant, ce besoin est souvent légèrement réduit et la satisfaction de ce besoin peut être différente de celle des personnes non autistes. Par exemple, elles sont davantage axées sur les faits que sur les émotions (par exemple, elles sont basées sur des intérêts communs plutôt que sur des expériences ou des sentiments communs), ou l’entretien des relations se manifeste à intervalles fixes, même s’ils sont rares.
Il en va de même pour le deuxième critère, à savoir les intérêts répétitifs et limités et l’hypersensibilité ou l’hyposensibilité sensorielle. Ici aussi, certains patients se font immédiatement remarquer, par exemple parce qu’ils semblent compulsifs, se plaignent de l’odeur ou de la lumière vive des néons, portent des vêtements très amples et souples, etc. Cependant, les patients ayant une capacité de compensation élevée ne se plaindraient pas par politesse apprise, leurs vêtements sont souvent également adaptés et ils ne se font pas remarquer au début. Certaines personnes sont conscientes de leur propre système, mais ne reconnaissent pas leur besoin de routine et leur adhésion à des procédures fixes comme étant frappantes ou ne sont pas conscientes que leur perception est différente de celle des autres. Ce n’est que lorsqu’on leur demande explicitement, ainsi qu’aux membres de leur famille, s’ils sont routiniers, s’ils ont des habitudes et s’ils sont hypersensibles aux sens (aux cinq sens séparément, à la température et à la douleur), que l’on obtient une confirmation claire.
Le TSA est un trouble du développement, c’est pourquoi il doit avoir été présent dès l’enfance. Cependant, de nombreuses personnes concernées ne se font pas remarquer pendant l’enfance, ce qui n’exclut pas la présence de traits autistiques dans l’enfance. Les deux raisons principales qui expliquent ce phénomène sont les suivantes : 1. l’ASS est fortement liée à la génétique [3]. Ainsi, si d’autres membres de la famille sont également touchés, l’individu ne semble pas se faire remarquer dans son cadre social. 2. souvent, les enfants peuvent s’adapter avec difficulté, tout au plus paraissent-ils un peu “spéciaux”, et ce n’est que lorsque les exigences sociales dépassent leurs possibilités d’adaptation, peut-être pour la première fois à l’âge adulte, que les difficultés autistiques sont reconnues. Cette situation n’est pas rare, c’est pourquoi elle est explicitement mentionnée dans le DSM-5 (tab. 2).

Diagnostic à l’âge adulte
Actuellement, il n’existe pas encore de méthode valide permettant de répondre clairement à la question de savoir si une personne souffre ou non d’un TSA. Le processus de diagnostic requiert un entretien détaillé et un enquêteur attentif et expérimenté, et comprend généralement une petite batterie de tests qui, ensemble, permettent de déterminer si les critères de diagnostic du TSA et d’autres diagnostics différentiels sont remplis. L’anamnèse externe fait partie intégrante du diagnostic. Il s’agit d’obtenir davantage d’informations sur les deux premiers critères de diagnostic, au-delà de la description que le patient fait de lui-même. Il s’agit également de déterminer si les caractéristiques du TSA se sont exprimées dès l’enfance. Dans le cadre de l’évaluation, il est également possible de poser des questions sur d’autres particularités qui sont fréquentes mais qui ne font pas partie des critères de diagnostic actuels, par exemple une perception focalisée sur les détails et un sens de la justice exagéré.
Diagnostic de mode ?
Au cours des 30 dernières années, la fréquence des diagnostics a augmenté rapidement (de 0,1% dans les années 1980 à environ 1-2% en 2020 [4,5]). Il y a probablement trois raisons à cela :
- Les ajouts successifs de diagnostics dans les systèmes de classification DSM et CIM (1978, 1994, 2013 [2,6]) permettent de diagnostiquer de plus en plus de personnes.
- L’intérêt du public et la présence culturelle du syndrome d’Asperger entraînent une plus grande prise de conscience de la part de la population générale et
- Le monde actuel, qui évolue rapidement, exige une grande mobilité et flexibilité et met l’accent sur les compétences sociales, ce qui est particulièrement difficile pour les personnes présentant des traits autistiques.
Cette augmentation de la prévalence fait à nouveau douter certains professionnels de santé du diagnostic. Le doute, bien que compréhensible, n’est pas justifié. Les personnes diagnostiquées pour la première fois avec un TSA léger à l’âge adulte auraient très probablement reçu plusieurs autres diagnostics ou semi-diagnostics sans ce seul diagnostic (par exemple, phobie sociale et trouble obsessionnel compulsif de la personnalité, personnalité accentuée, trouble combiné de la personnalité, etc.) Ces diagnostics de remplacement n’auraient toutefois pas la même valeur explicative, ce qui aurait conduit à une thérapie non réussie ou moins réussie. L’impression des spécialistes de l’autisme est que, malgré la présence médiatique et culturelle du diagnostic, le trouble du spectre autistique est encore sous-diagnostiqué en Suisse [7]. Il n’est pas rare que les personnes concernées souffrent d’un rejet de ce diagnostic par des professionnels peu familiarisés avec celui-ci.
Le traitement
Les particularités autistiques ne peuvent pas être éliminées par une thérapie. Mais il est possible d’améliorer considérablement le bien-être, le niveau de fonctionnement et donc la qualité de vie des personnes concernées. Il est alors possible d’apprendre et d’entraîner certaines compétences jusqu’à un certain degré individuel, d’essayer d’adapter la situation environnementale (poste, taux d’occupation, lieu de résidence, etc.) et de traiter les troubles consécutifs et le stress. Par conséquent, une thérapie est fortement recommandée en cas de souffrance existante. Il est très avantageux pour la personne concernée que le thérapeute ait des connaissances dans le domaine des TCA [8].
Les spécificités des TSA doivent être prises en compte dès le début de la relation. Voici quelques exemples. Les personnes atteintes de TSA apprécient un langage clair et concret. C’est pourquoi il faut absolument éviter les ambiguïtés, les formulations imprécises, ainsi que les questions rhétoriques ou les allusions dans la conduite de l’entretien, afin de ne pas surcharger la personne concernée.
La conduite de l’entretien de la part du thérapeute doit en outre offrir un équilibre entre la directivité d’une part et le respect du besoin d’autonomie accru de la personne concernée d’autre part. En outre, le processus thérapeutique exige souvent plus de patience que d’habitude de la part des thérapeutes. Pratiquement toutes les personnes concernées souhaitent recevoir des instructions claires de la part des thérapeutes, certaines les suivent avec une obéissance remarquable, tandis que d’autres ont des difficultés à s’engager dans la nouveauté, ce qui explique leur résistance initiale et leur besoin de plus de temps. Enfin, il faut faire très attention à la délicatesse. Souvent, les personnes concernées ont vécu plusieurs expériences d’exclusion et de rejet dans le passé. Il n’est donc pas seulement agréable, mais indispensable pour eux de vivre une relation thérapeutique valorisante, bienveillante et compatissante.
La thérapie comprend comme première étape la psychoéducation : expliquer ce qu’est le TSA, situer les difficultés du patient par rapport à ce diagnostic et montrer les possibilités de traitement. L’analyse des ressources du patient est également indispensable.
En règle générale, les maladies secondaires pour lesquelles le patient a demandé un traitement sont ensuite traitées, en tenant compte des propriétés de l’ASA. Les comorbidités les plus fréquentes sont la dépression et les troubles de l’adaptation, le TDAH, les troubles anxieux, les troubles du sommeil, les troubles du contrôle des impulsions et les troubles obsessionnels compulsifs, ainsi que les troubles du comportement social et les psychoses [1].
D’autres problèmes typiques qui affectent considérablement la qualité de vie des personnes concernées sont, entre autres, le chômage involontaire ou le sous-emploi malgré une bonne formation professionnelle, des problèmes de régulation du stress, de régulation des émotions, des sentiments d’auto-insuffisance, des compétences sociales, des pensées suicidaires fréquentes et des problèmes de gestion pratique de la vie quotidienne [9–12]. Ce dernier peut inclure des choses telles que l’altération de la gestion du temps et de l’organisation personnelle, jusqu’à une prise alimentaire insuffisante.
En principe, il convient d’élaborer une analyse individuelle des problèmes avec le patient. Cela doit être suivi d’un plan pragmatique, orienté vers des solutions et réaliste pour améliorer les compétences et les conditions de vie. Il existe aujourd’hui plusieurs manuels pour améliorer différentes compétences [13–15]. Les thérapeutes expérimentés disposent d’un répertoire de techniques qui ont fait leurs preuves en matière d’apprentissage des compétences et de gestion constructive des problèmes liés aux TSA. L’amélioration des conditions de vie passe souvent par des discussions avec les employeurs, la réorganisation de la tâche professionnelle ou de son étendue, et parfois aussi du lieu de résidence ou autre, ainsi que par des discussions avec les proches.
Outre l’amélioration des compétences, de la gestion des problèmes et des conditions de vie, la thérapie doit également favoriser l’acceptation des limites individuelles. Ce dernier point représente d’abord une déception pour certaines personnes concernées, car leurs désirs, leurs espoirs et leurs ambitions ne sont pas toujours compatibles avec leurs ressources. Avec le temps, l’objectif est de se concentrer sur le bien-être, les valeurs et l’estime de soi. L’objectif est de développer l’accomplissement de soi et la recherche de sens tout en respectant le bien-être.
Messages Take-Home
- Un premier diagnostic de TSA est également possible à un âge moyen.
- Le fait de maintenir des contacts sociaux en soi n’est pas un critère d’exclusion des TSA.
- Par définition, on ne peut pas demander aux personnes atteintes de TSA de réagir de manière flexible.
- Une procédure complète est nécessaire pour établir le diagnostic. La saisie d’une feuille de dépistage seule ne suffit pas.
- La psychothérapie peut aider considérablement les patients, même si les symptômes principaux persistent.
Littérature :
- Lai MC, Kassee C, Besney R, et al : Prevalence of Co-Occurring Mental Health Diagnoses in the Autism Population : a Systematic Review and Meta-Analysis. Lancet Psychiatry : 2019 ; 6 : 819-829.
- Association américaine de psychiatrie. Manuel diagnostique et statistique des troubles mentaux (5e éd.) Critères de diagnostic DSM-5 : 2013. Édition allemande publiée par Peter Falkai et Hans-Ulrich Wittchen : 2015.
- Sandin S, Lichtenstein P, Kuja-Halkola R, et al : L’héritabilité du trouble du spectre de l’autisme. JAMA : 2017 ; 318 (12) : 1182-1184.
- Weintraub K : Le puzzle de la prévalence. L’autisme compte. Nature, 2011 ; 479(3), 22-24.
- www.cdc.gov/ncbddd/autism/data.html
- Organisation mondiale de la santé. Classification internationale des maladies. (9e édition, 1978, et 10e édition, 1994).
- Haker H : Le syndrome d’Asperger – un diagnostic à la mode ? Pratique, 2014 ; 103:1191-1196.
- Lipinski S, Blanke ES, Suenkel U, Dziobek I : Outpatient Psychotherapy for Adults With High-Functioning Autism Spectrum Condition : Utilization, Treatment Satisfaction, and Preferred Modification. Journal of Autism and Developmental Disorders (Journal de l’autisme et des troubles du développement). 2019 ; 49, 1154-1168.
- Kirchner JC, Dzibek I : Vers la réussite de l’emploi des personnes autistes. Scandinavian Journal of Child and Adolescent Psychiatry and Psychology, 2014 ; 2(2), 77-85.
- Gawrosnki A, Kuzmanovic B, Georgescu A, et al. : Attente d’une psychothérapie pour les adultes à haut fonctionnement avec un trouble du spectre autistique, 2011 ; Avancées de la Neurologie Psychiatrie, 79, 647-654.
- Attwood T. : Thérapie cognitivo-comportementale pour les enfants et les adultes atteints du syndrome d’Asperger. Behaviour Change, 2004 ; 21(3), 147-161.2004
- Cassidy S, Bradley P, Robinson J, et al : Suicidal Ideation and Suicide Plans or Attempts in Adults with Asperger’s Syndrome Attending a Specialist Diagnostic Clinic : A Clinical Cohort Study. The Lancet Psychiatry, 2014 ; 1(2), 142-147.
- Gawronski A, Pfeiffer K, Vogeley K : Autisme de haut niveau à l’âge adulte. Manuel de groupe de thérapie comportementale. 2012 ; Éditions Beltz.
- Ebert D, Fangmeier T, Lichtblau A, et al. : Autisme d’Asperger et autisme de haut niveau chez les adultes. Le manuel de thérapie du groupe d’étude de l’autisme de Fribourg. 2013 ; Éditions Hogrefe.
- Dziobek I, Stoll S : Autisme de haut niveau chez l’adulte. Un manuel de thérapie cognitivo-comportementale. 2019 ; Éditions Kohlhammer.
InFo NEUROLOGIE & PSYCHIATRIE 2020 ; 18(3) : 12-15