Les allergies de type immédiat aux médicaments peuvent déclencher des réactions graves pouvant aller jusqu’à l’anaphylaxie. Le test de provocation reste le “gold standard”, mais il comporte le risque d’une nouvelle réaction allergique. Le test d’activation des basophiles (TAB) peut être utile dans ce cas en tant que test de laboratoire complémentaire et peut constituer une alternative au test de provocation.
En clinique, il est souvent difficile de diagnostiquer une allergie médicamenteuse à médiation IgE sur la seule base de l’anamnèse, des tests cutanés (et des IgE spécifiques lorsqu’elles sont disponibles). Souvent, les solutions de test prick/intradermal ne sont pas disponibles et la préparation des dilutions pour les tests cutanés est coûteuse. De plus, il existe peu de tests sérologiques (IgE) pour les médicaments.

Alors qu’un résultat positif peut souvent être considéré comme pertinent et probant, un résultat négatif n’est pas suffisant pour exclure avec certitude une allergie en raison d’une sensibilité limitée. C’est pourquoi la provocation avec le médicament déclencheur (ou avec un produit structurellement apparenté comme alternative) reste le “gold standard” pour diagnostiquer clairement une allergie médicamenteuse de type immédiat. Il faut alors accepter un certain risque de déclencher à nouveau l’allergie. Si un certain nombre de médicaments sont susceptibles d’être des déclencheurs, le test peut s’avérer complexe et coûteux et n’est pas toujours réalisable. Un test in vitro tel que le test d’activation des basophiles (TAB) peut être utile dans ce cas en tant que test de laboratoire complémentaire et peut constituer une alternative au test de provocation.
Granulocytes basophiles
Les granulocytes basophiles (basophiles) représentent environ 1% des leucocytes du sang périphérique. Les basophiles et les mastocytes, qui se trouvent dans les tissus et dont la fonction est similaire à celle des basophiles, sont les cellules déterminantes des réactions allergiques aiguës. Les mastocytes, tout comme les basophiles, peuvent être activés par des voies IgE-dépendantes et IgE-indépendantes. Dans cet article, nous nous limiterons aux allergies médicamenteuses IgE-dépendantes.
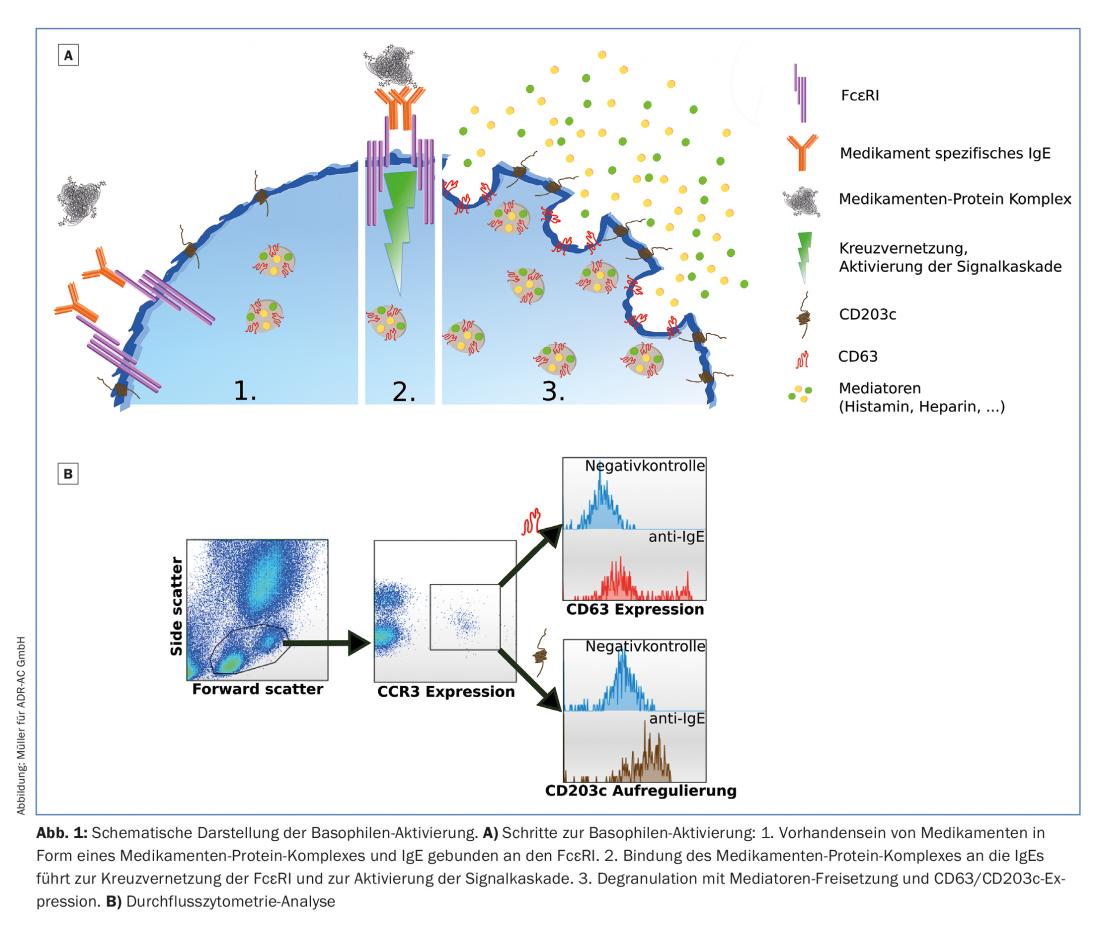
Les anticorps IgE se lient au récepteur des IgE de haute affinité (FcεRI) à la surface des basophiles et des mastocytes. Les médicaments de petite molécule se lient souvent à une protéine de l’organisme (p. ex. l’albumine) et forment ainsi un “nouvel” antigène. Les cellules présentatrices d’antigènes peuvent alors produire des anticorps IgE spécifiques (sensibilisation). Lorsque les IgE spécifiques aux médicaments sont pontées (réticulées) à la surface des cellules par la liaison du complexe médicament-protéine, les basophiles/mastocytes sont activés et libèrent par dégranulation les médiateurs stockés dans leurs granules, comme l’histamine et l’héparine. (Fig.1A). Cela entraîne, en plus des symptômes classiques sur la peau (flush, urticaire), en cas de forte stimulation, un bronchospasme, une chute de la tension artérielle, voire un choc anaphylactique.
Test d’activation des basophiles (BAT)
Les premières publications sur l’analyse de l’activation des basophiles à l’aide de la cytométrie en flux remontent au début des années 1990 [1]. Aujourd’hui, cette méthode est proposée en routine dans différents laboratoires pour diagnostiquer les allergies de type immédiat aux médicaments. La sensibilité du BAT pour l’analyse des allergies médicamenteuses dépend du médicament et se situe généralement entre 50 et 60%, la spécificité étant d’environ 80% [2–7]. Un résultat positif indique donc fortement que le médicament est responsable de l’allergie, tandis qu’un résultat négatif ne permet pas d’exclure définitivement l’allergie. Les résultats des autres tests (tests cutanés, éventuellement provocation) doivent également être pris en compte.
La MTD consiste à “recréer” en laboratoire la réaction qui se produit dans le corps. Le sang est incubé avec le médicament présumé déclencheur à l’état pur et à une concentration croissante , ce qui active les basophiles présents dans le sang en cas de sensibilisation. Outre la libération de médiateurs (histamine, héparine), différents marqueurs d’activation (CD63 et CD203c) sont également exprimés à la surface des basophiles et peuvent être quantifiés par cytométrie de flux.
Le test est complexe et repose sur des cellules vivantes, ce qui nécessite un transport rapide des échantillons (<24h) et une protection contre les températures extérieures froides pendant les mois d’hiver. Comme contrôle positif et pour le contrôle de qualité interne, les cellules sont également stimulées avec des anti-IgE (réactivité) et un produit bactérien (fMLP, contrôle de vitalité) (Fig. 1A, 1B). De plus, 10 à 15% des personnes sont des non-répondeurs aux IgE, les basophiles ne peuvent donc pas être activés par le FcεRI et il n’est pas possible de se prononcer sur la sensibilisation avec la BAT.
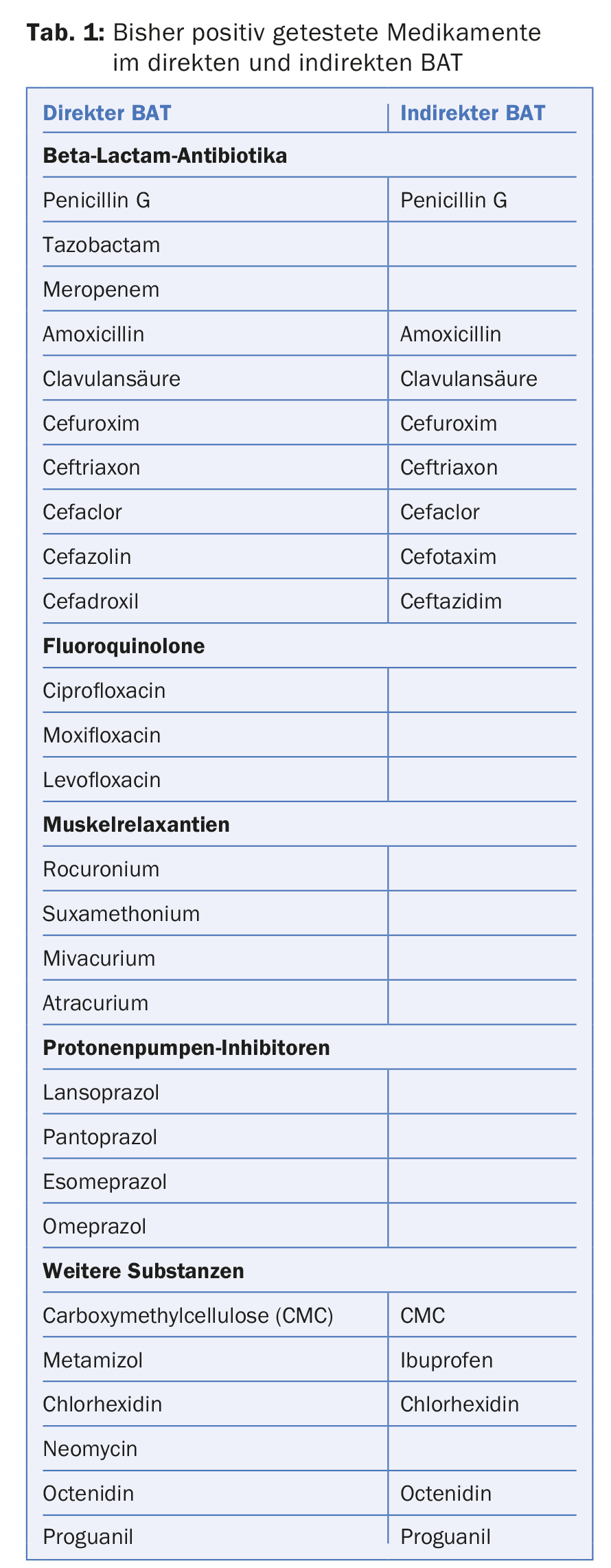
Le BAT doit être utilisé en cas de suspicion raisonnable d’allergie médicamenteuse. Les groupes de médicaments suivants se sont révélés particulièrement appropriés : Pénicillines, céphalosporines, myorelaxants, inhibiteurs de la pompe à protons, fluoroquinolones et divers désinfectants (tableau 1). Si d’autres médicaments sont testés, le test doit encore être considéré comme expérimental. De plus, le BAT peut être utilisé pour analyser les réactivités croisées. S’il existe par exemple une allergie aux céphalosporines, une première analyse de la réactivité croisée avec les pénicillines (souvent l’amoxicilline) peut être effectuée. La tolérance devrait toutefois encore être vérifiée lors d’essais de réexposition auprès de médecins spécialistes expérimentés dans ce domaine.
Perspectives d’avenir : Test d’activation indirecte des basophiles
Afin de faciliter le transport des échantillons et de permettre une analyse groupée tout en s’attaquant au problème des non-répondeurs IgE, des travaux sont en cours pour développer et établir le BAT indirect. Les cellules mononucléaires du sang périphérique (PBMC), qui contiennent également les basophiles, sont isolées à partir de donneurs bien caractérisés. Le traitement à l’acide lactique permet de réduire le pH jusqu’à ce que les IgE du donneur se détachent des basophiles (stripping des IgE). Les cellules “nues” sont ensuite incubées avec le sérum de la personne allergique, ce qui permet aux IgE qu’elles contiennent de se lier aux basophiles donneurs.
Les basophiles donneurs ainsi re-sensibilisés peuvent alors être stimulés et activés avec les contrôles et les médicaments, comme dans le cas du BAT habituel. L’activation des basophiles est à nouveau mesurée en quantifiant l’expression de CD63 à l’aide d’un cytomètre de flux (figure 2).
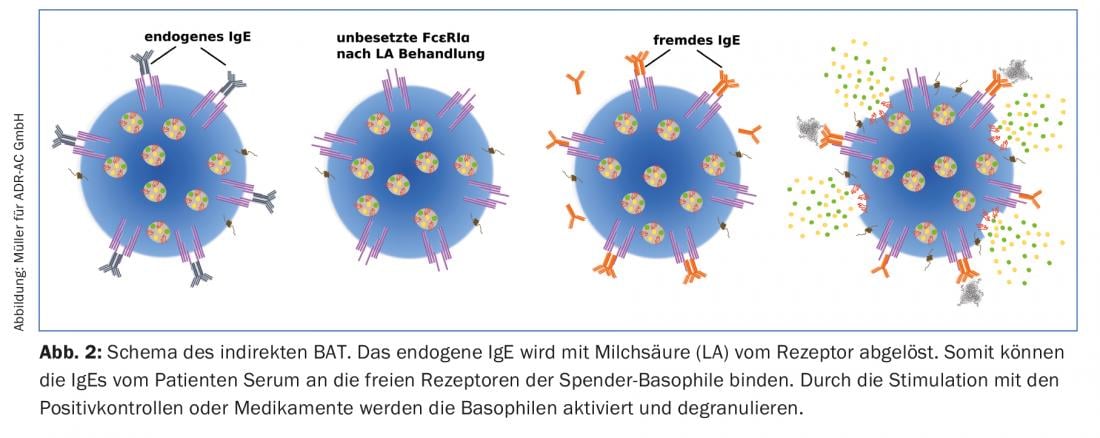
Le principal avantage de la BAT indirecte par rapport à la BAT directe réside certainement dans le fait qu’il suffit d’envoyer du sérum et non des cellules vivantes. Cependant, en première analyse, le BAT indirect est légèrement moins sensible (environ 10%) que le BAT direct. Jusqu’à présent, le BAT indirect n’était utilisé qu’à des fins de recherche. Jusqu’à présent, les médicaments suivants ont été testés positifs en MTD indirecte : Pénicilline G, amoxicilline, céfaclor, céfuroxime, ceftriaxone, ceftazidime, céfotaxime, acide clavulanique, carboxyméthylcellulose, ibuprofène, chlorhexidine, octénidine et proguanil (tab. 1).
Application du BAT en clinique
Les investigations sur les allergies médicamenteuses sont un défi, car différents mécanismes et plusieurs médicaments peuvent être impliqués. Les tests cutanés nécessitent une certaine expérience dans la manipulation des différents groupes de médicaments, les solutions de test correspondantes ne sont souvent pas disponibles et le test, tout comme le test de provocation, comporte un certain risque de réapparition des symptômes allergiques. C’est pourquoi les examens sont de plus en plus centralisés et, si possible, réalisés in vitro.
La BAT directe (envoi de cellules !) et, à l’avenir, probablement aussi la BAT indirecte (envoi de sérum !) peuvent être utiles dans ce domaine difficile pour un diagnostic sûr des allergies médicamenteuses. Malheureusement, tous les groupes de médicaments n’ont pas encore pu être évalués dans le BAT (tableau 1), mais les principaux déclencheurs d’anaphylaxies induites par les médicaments ont été répertoriés. Comme le test est complexe et relativement coûteux, il ne devrait être utilisé qu’en cas de suspicion bien fondée (fig. 3), notamment
- en l’absence de possibilités de tests cutanés ou si le test cutané semble trop dangereux en raison de la gravité de la première réaction.
- en cas de réactions à différents médicaments (par ex. anaphylaxie périopératoire), ou de détection ou d’exclusion de réactions croisées (par ex. allergie à la ceftriaxone) et indication importante de médicaments tolérés possibles (par ex. autres bêta-lactamines).
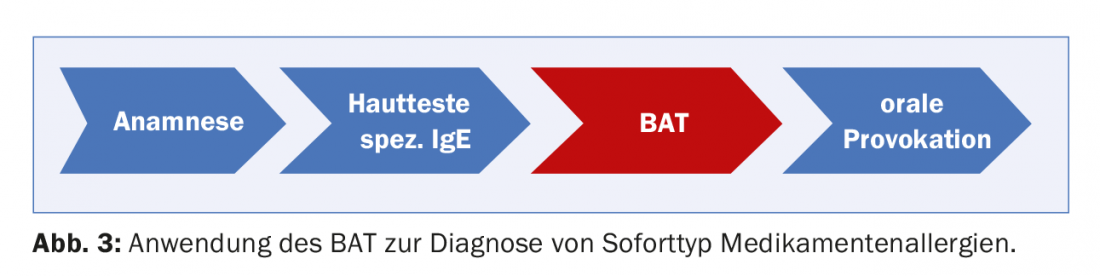
Comme pour le test cutané, la sensibilité du BAT diminue avec le temps écoulé depuis l’événement [8–10]. Idéalement, le BAT doit être réalisé dans l’année qui suit l’événement.

Par rapport au test de provocation, le BAT est moins cher et, outre une prise de sang, il n’y a pas d’autres inconvénients pour le patient. Plusieurs médicaments peuvent être testés simultanément dans une MTD, ce qui permet de tester également d’éventuelles alternatives et d’analyser les réactivités croisées in vitro.
Messages Take-Home
- Les allergies de type immédiat aux médicaments peuvent déclencher des réactions graves pouvant aller jusqu’à l’anaphylaxie.
- Le diagnostic repose sur l’anamnèse, les tests cutanés et les dosages d’IgE spécifiques s’ils sont disponibles.
- Le test de provocation reste le “gold standard”, mais il comporte des risques.
- le risque d’une nouvelle réaction allergique.
- Le test d’activation des basophiles (TAB) peut être utile dans ce cas en tant que test de laboratoire complémentaire et peut constituer une alternative au test de provocation.
Littérature :
- Knol EF, et al. : Monitoring Human Basophil Activation via CD63 Monoclonal Antibody 435. The Journal of Allergy and Clinical Immunology 1991 ; 88 : 328-38.
- Aranda A, et al. : Evaluation in vitro des réactions d’hypersensibilité aux quinolones médiées par les IgE. Allergy 2011 ; 66(2) : 247-254.
- Ben Said B, et al. : Utilité des tests d’activation des basophiles pour le diagnostic des allergies aux quinolones à médiation IgE. Allergy 2010 ; 65(4) : 535-536.
- De Weck AL, et al : Syndrome d’hypersensibilité aux médicaments anti-inflammatoires non stéroïdiens. Une étude multicentrique. I. Résultats cliniques et diagnostic in vitro. Journal of investigational Allergology and Clinical Immunology 2009 ; 19(5) : 355-369.
- Gamboa PM, et al. : Activation des basophiles et production de sulfidoleucotriènes chez les patients présentant une allergie immédiate aux antibiotiques bêtalactames et des tests cutanés négatifs. Journal of Investigational Allergology and Clinical Immunology 2004 ; 14(4) : 278-283.
- Gamboa PM, et al. : Expression de CD63 par cytométrie de flux dans le diagnostic in vitro de l’allergie à l’oméprazole. Allergy : European Journal of Allergy and Clinical Immunology 2003 ; 58(6) : 538-539.
- Gamboa PM, et al : Utilisation de l’expression CD63 comme marqueur de l’activation des basophiles in vitro et détermination des leucotriènes chez les patients allergiques au métamizole. Allergy : European Journal of Allergy and Clinical Immunology 2003 ; 58(4) : 312-317.
- Blanca M, et al : Evolution naturelle de la sensibilité aux tests cutanés chez les patients allergiques aux antibiotiques bêta-lactamines. J Allergy Clin Immunol 1999 ; 103 : 918-924.
- Romano A, et al : Evolution naturelle de la sensibilité aux tests cutanés chez les patients atteints d’hypersensibilité aux céphalosporines médiée par les IgE. Allergy : European Journal of Allergy and Clinical Immunology 2014 ; 69(6) : 806-809.
- Fernández TD, et al. : Taux de négativation du test radioimmunologique IgE et du test d’activation des basophiles dans les réactions immédiates aux pénicillines. Allergy 2009 ; 64(2) : 242-248.
DERMATOLOGIE PRATIQUE 2018 ; 28(2) : 18-22