La majorité des soins aux personnes atteintes de démence sont prodigués par les proches. Dans plus de 90% des cas, les soins sont prodigués par des femmes et plus de 60% vivent sous le même toit que la personne atteinte de démence. Les aidants familiaux sont souvent confrontés à des difficultés liées à la progression de la maladie et à l’impuissance qui en découle, mais aussi à des restrictions personnelles. Il est essentiel d’annoncer le diagnostic le plus tôt possible et de fournir des informations sur la maladie. Il existe de nombreuses possibilités de soulagement pour les aidants familiaux, qui doivent être informés de ces possibilités. Les méthodes psychothérapeutiques sont particulièrement utiles. Outre la transmission d’informations et la modification du comportement problématique chez les proches, elles intègrent également les composantes émotionnelles et tiennent compte de la situation de stress individuelle. Le cas échéant, les interventions psychothérapeutiques doivent également être associées à un traitement médicamenteux antidépresseur et anxiolytique.
Les maladies de démence sont, avec la dépression, les maladies neuropsychiatriques les plus fréquentes chez les personnes âgées. Actuellement, le nombre de patients atteints de démence en Suisse est d’environ 110 000. On estime que le nombre de nouveaux cas peut atteindre 25 000 par an, avec une augmentation jusqu’à 220 000 personnes en 2030 [1]. La prévalence des maladies démentielles augmente avec l’âge : chez les personnes âgées de 65 à 69 ans, seulement 1,4% sont touchées, contre 32% chez les plus de 90 ans [2]. La démence la plus fréquente est la démence de type Alzheimer, suivie de la démence vasculaire. Le nombre de patients atteints de démence à corps de Lewy est en augmentation et représente aujourd’hui jusqu’à 30% de tous les patients diagnostiqués avec une démence. [3,4]Outre les troubles cognitifs liés à la réduction du fonctionnement quotidien, les démences se caractérisent par des troubles du comportement et des syndromes psychopathologiques (symptômes comportementaux et psychologiques de la démence, SCPD), qui contribuent principalement au stress de l’environnement social et donc des proches. [5,6].
Il n’existe pas de traitement curatif pour les maladies démentielles primaires (neurodégénératives et vasculaires), même si des mesures médicamenteuses et non médicamenteuses peuvent influencer favorablement l’évolution de la maladie. En revanche, les SCPD peuvent être bien traités dans de nombreux cas par des mesures thérapeutiques spécifiques, médicamenteuses et non médicamenteuses [7]. Le traitement dans son ensemble est d’autant plus prometteur qu’il est commencé tôt.
Dans les démences sous-corticales, telles que la maladie de Parkinson et la démence à corps de Lewy, les troubles moteurs s’ajoutent à la perte des capacités cognitives et aux troubles du comportement, les soins pour ce groupe de patients comportent donc un aspect supplémentaire.
Besoin de soins et aidants familiaux
Le besoin global de soins passe de 2% dans le groupe d’âge des 65-69 ans à 14% dans celui des 85-89 ans. L’augmentation exponentielle de la demande de soins à partir de 70 ans est largement déterminée par la démence [2]. Les soins aux personnes âgées seront confrontés à un défi majeur dans les années à venir en raison de l’augmentation continue des démences. Il est donc très important de connaître les démences, leurs symptômes et leur évolution, ainsi que les moyens de les soulager. Les conjoints et les enfants constituent le groupe le plus important des aidants. Des chiffres récemment publiés montrent que 90% des aidants familiaux sont des femmes, avec une moyenne d’âge de 56 ans. 71% d’entre eux s’occupaient de leurs parents, 65% vivaient avec eux [6].
Facteurs influençant le fardeau des proches
La charge de travail des soignants dépend de la gravité de la maladie [2]. Avec l’allongement de la durée de la maladie, la progression des pertes cognitives et l’augmentation des troubles du comportement, la prise en charge des démences de type Alzheimer est de plus en plus lourde. En revanche, dans les démences vasculaires, la prise en charge est plus importante au stade précoce de la maladie, mais moins importante au stade ultérieur que dans la maladie d’Alzheimer [8]. Les symptômes non cognitifs en particulier, et parmi eux l’apathie et la symptomatologie dépressive, contribuent au fardeau des aidants, alors que pour les symptômes cognitifs, cette relation n’est pas aussi claire [9]. Chez les patients atteints de la maladie d’Alzheimer, une charge de soins plus importante pour les proches est surtout liée à l’altération du comportement social, alors que chez les patients atteints de démence vasculaire, elle est davantage liée à l’altération de la mémoire et aux comportements perturbateurs [2]. On peut en déduire que le fardeau est encore plus lourd, surtout en cas de démence fronto-temporale, et qu’il augmente encore en cas de symptomatologie fronto-temporale dans les syndromes parkinsoniens atypiques (basés sur des tauopathies). Une charge plus importante pour les aidants a également été constatée pour les démences à corps de Lewy, pour lesquelles les troubles moteurs s’ajoutent aux symptômes primaires et secondaires de la démence (troubles cognitifs, troubles du comportement) [10].
D’autres facteurs interviennent dans l’apparition du fardeau des proches. Ceux-ci peuvent être divisés en conditions contextuelles immuables et en facteurs modifiables [11]. Les conditions contextuelles immuables comprennent l’âge et le sexe, l’état de santé, le rapport entre les générations, les conditions socio-économiques et le contexte culturel. Il est bien connu que le rôle de soignant pèse plus lourd sur les femmes que sur les hommes. Cela s’applique aussi bien aux conjointes qu’aux filles et aux belles-filles.
D’autres facteurs associés à une charge accrue sont
- Soins au conjoint (par rapport aux soins à un parent)
- Âge avancé des aidants
- Revenu plus faible
- Maladies physiques et mentales des aidants
- Ménage commun avec la personne à charge
- Effort requis par les soins
Un autre domaine qui intensifie le fardeau des proches est celui des contraintes personnelles liées aux soins. Des conflits apparaissent alors entre les exigences liées à la prise en charge et les exigences professionnelles, notamment familiales, mais aussi le désir d’avoir des loisirs et des relations sociales avec des amis. Cela conduit de nombreux proches à négliger leurs propres besoins, voire à négliger leur propre santé [11,12].
Des difficultés et des tensions apparaissent également en raison de l’évolution de la relation avec le partenaire ou le parent, qui implique un changement de rôle.
Le patient atteint de démence est de plus en plus sujet à des changements de personnalité, le père ou le conjoint n’est plus ce qu’il était auparavant. Il peut avoir des réactions et des comportements qui n’étaient pas connus chez lui, mais qui ne sont pas l’expression de sa personnalité, mais de sa maladie. Le reconnaître et l’accepter est un élément fondamental d’un accompagnement réussi.
Malgré ces facteurs de stress interpersonnel, de nombreux proches parviennent à créer un climat de proximité et d’intimité et à maintenir ainsi le lien émotionnel avec le patient [11]. Cela se fait d’autant mieux que la relation entre les partenaires ou avec le parent concerné était bonne avant la maladie [13].
Ces multiples contraintes auxquelles le proche aidant est confronté peuvent conduire à un épuisement croissant, tant physique que psychologique. En particulier, le sentiment d’impuissance, tant dans l’influence du processus de la maladie que dans les situations quotidiennes, le manque d’estime (que la personne concernée ne peut plus donner ou seulement de manière limitée) et le manque de soutien de l’environnement social constituent une constellation de burnout. Si elle n’est pas corrigée, elle peut conduire à un état d’épuisement (syndrome d’épuisement professionnel) et, en fin de compte, à une dépression ou à des troubles anxieux, ou encore à des maladies physiques (en particulier des maladies cardiovasculaires) [14].
Les facteurs qui influencent ce processus de stress sont – au sens du modèle de stress de Lazarus – l’évaluation subjective de la situation dans laquelle se trouve le proche et la disponibilité de stratégies d’adaptation pour faire face aux exigences [3,4]. Pour réussir à faire face, il faut d’abord accepter la situation et le stress existant, puis planifier à l’avance et trouver des aides concrètes. Le stress augmente lorsqu’il n’y a pas de soutien disponible de la part d’autres membres de la famille, de l’environnement social ou des services de soins, ou lorsque le soutien disponible n’est pas perçu comme utile. L’évitement et le déni ont un effet négatif et favorisent le développement d’un processus d’épuisement professionnel. En particulier, l’acceptation du fait que la maladie du proche est irréversible et que le partenaire, autrefois égal, ne peut plus se mouvoir sur un pied d’égalité et que sa capacité à gérer le quotidien est de plus en plus altérée, est une condition sine qua non pour surmonter les contraintes liées au rôle de proche aidant. Il s’est avéré très utile que les aidants familiaux parviennent à donner un sens à leur activité de soins, qui leur donne une raison de vivre. La recherche d’un soutien exclusivement émotionnel ne suffit pas.
Interventions de soutien aux aidants familiaux
Une série d’interventions ont été développées pour réduire le fardeau des proches, en raison des multiples facteurs d’influence et d’origine. Cependant, celles-ci n’ont été que peu systématisées et évaluées de manière contrôlée. On peut en principe distinguer les mesures axées sur les problèmes et celles axées sur les émotions (tableau 1) [11].
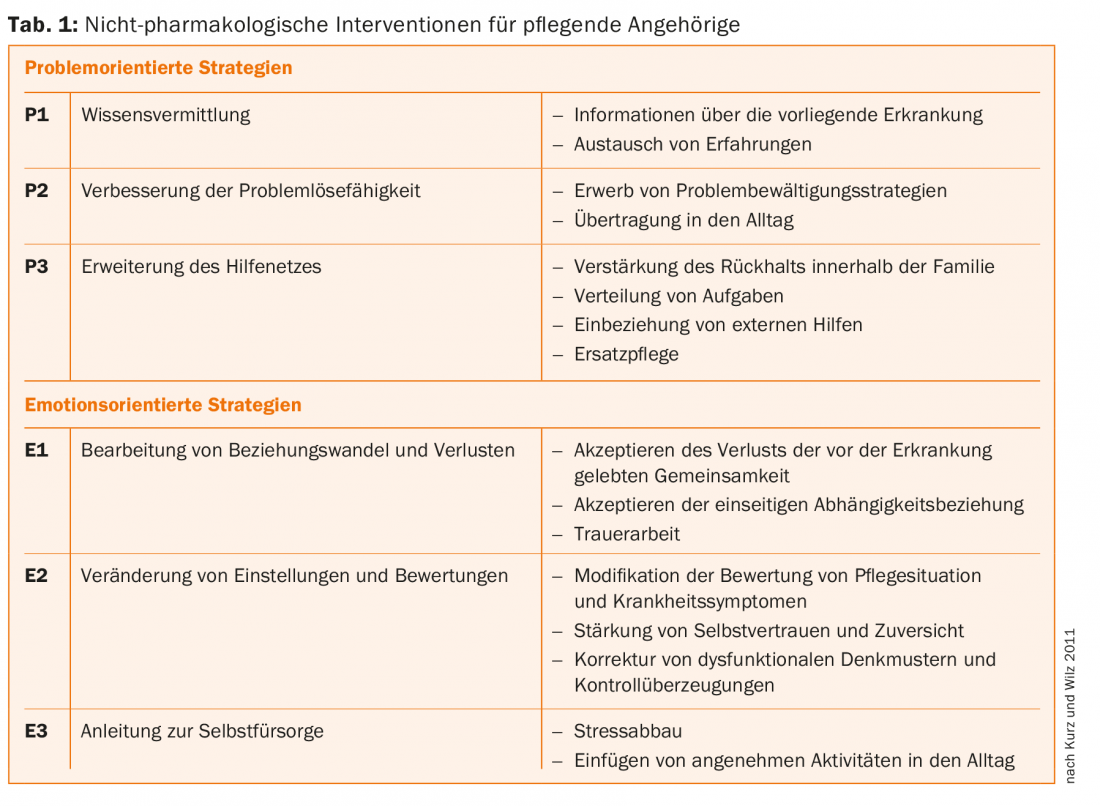
Les mesures axées sur les problèmes servent en premier lieu à réduire l’intensité du stress lié aux circonstances objectives, à modifier les attitudes du proche aidant et à promouvoir les stratégies d’adaptation nécessaires. Les stratégies axées sur les émotions se concentrent sur la gestion des sensations négatives et la correction des croyances dysfonctionnelles existantes afin de renforcer la confiance et le bien-être. Les interventions axées sur les problèmes sont beaucoup plus souvent utilisées que les techniques axées sur les émotions [11]. L’une des raisons pourrait être qu’il n’existe pas (encore) suffisamment de services psychothérapeutiques pour aider les proches des personnes atteintes de démence. L’élargissement du réseau d’aide, les changements d’attitude et d’évaluation ainsi que le traitement du changement de rôle et de la perte liée à la maladie n’ont été que peu mentionnés dans les travaux publiés jusqu’à présent. Ces éléments, qui sont encore sous-représentés dans le soutien aux proches, pourraient être traités dans le cadre d’une approche complexe d’orientation cognitivo-comportementale.
Huis et al. mettent en évidence la nécessité d’apprendre aux proches des personnes atteintes de démence à s’autogérer, c’est-à-dire à renforcer, sous la direction de professionnels, les compétences dont les proches ont besoin pour faire face avec succès aux symptômes, au traitement, aux conséquences physiques et psychosociales et aux changements de leur mode de vie [15]. Outre les exigences liées à la prise en charge du patient, les proches doivent également gérer leurs propres problèmes, par exemple les exigences de la famille et du travail.
En tant que “soignants informels”, les proches ont donc souvent besoin du soutien de soignants/traitements professionnels tels que les médecins, les psychologues et le personnel infirmier. Ils offrent un soutien pour les décisions et les actions quotidiennes. Cinq catégories d’autogestion peuvent être décrites [16]:
- Information sur la maladie (démence)
- Relation avec la famille
- Maintenir un mode de vie actif
- Bien-être mental
- Disponibilité de techniques pour faire face aux troubles de la mémoire
L’évaluation de ces catégories dans le cadre d’une méta-analyse a montré que les interventions qui fournissaient des conseils sur l’amélioration du bien-être mental et des informations sur la maladie étaient particulièrement efficaces pour gérer avec succès le rôle de soignant [15,17]. Les interventions les plus efficaces étaient celles qui réduisaient sensiblement le stress perçu par les proches (quelle que soit la méthode utilisée) et les interventions cognitives qui favorisaient le soutien social des proches et amélioraient la relation avec le patient et la qualité de vie en général [15]. Aucun effet n’a été décrit pour la catégorie “Maintien d’un mode de vie actif”, mais il convient de noter que cette intervention n’a pas été explicitement identifiée dans les travaux disponibles. Les interventions plus longues (plus de 8 semaines) et plus intensives (plus de 16 heures) étaient plus efficaces que les interventions plus courtes. La psychoéducation semble être un élément indispensable dans le cadre des programmes d’intervention, car presque tous les programmes efficaces contenaient des éléments psychoéducatifs. En outre, les groupes psychoéducatifs ont obtenu de meilleurs résultats en matière de bien-être mental et de dépression [12,15].
Cependant, les interventions qui visent uniquement à transmettre des connaissances n’améliorent que faiblement le bien-être psychologique et la qualité de vie des aidants familiaux [11]. Néanmoins, les informations sur la maladie sont très importantes, notamment pour expliquer qu’un certain comportement de la personne concernée est directement lié à la maladie elle-même et moins déterminé par la personne en face d’elle. Les proches et les gestionnaires de cas ont mentionné qu’il était particulièrement important d’annoncer le diagnostic le plus tôt possible en ce qui concerne les choses à organiser [18]. Dans l’ensemble, il ressort de ces travaux qu’un programme complexe de thérapie cognitivo-comportementale, comprenant à la fois des stratégies d’intervention axées sur les problèmes et les émotions et conçu comme une thérapie à long terme, est le plus efficace pour améliorer la santé des proches. Une étude a montré que l’utilisation d’un tel programme améliorait la relation soignant-soigné et retardait l’institutionnalisation du patient.
Un essai contrôlé est en cours d’évaluation à l’hôpital universitaire de Zurich, dans lequel un programme complexe de thérapie cognitivo-comportementale est utilisé [12]. Les résultats sont attendus avec impatience. En Suisse, il existe déjà une offre importante en matière d’information sur la maladie et de soutien psychosocial. L’Association Alzheimer Suisse (www.alz.ch) et ses représentations régionales fournissent des informations à ce sujet. Presque toutes les cliniques de la mémoire et les grands services de gérontopsychiatrie proposent des conseils aux proches. Certaines cliniques de la mémoire proposent également des groupes thérapeutiques pour les proches, dans lesquels bon nombre des éléments mentionnés sont abordés afin de relever avec succès les grands défis liés à la prise en charge des patients atteints de démence.
Conclusion
La majorité des soins aux personnes atteintes de démence sont prodigués par les proches. Dans plus de 90% des cas, les soins sont prodigués par des femmes et plus de 60% vivent sous le même toit que la personne atteinte de démence. Les aidants familiaux sont soumis à de nombreuses pressions, principalement en raison de la progression de la maladie et de l’impuissance qui en découle, mais aussi en raison des restrictions personnelles, des pertes financières et du conflit entre la prise en charge du proche atteint de démence et le reste de la famille.
Les interventions doivent inclure l’annonce du diagnostic le plus tôt possible ainsi que des informations sur la maladie, un interlocuteur constant doit être disponible. Il existe de nombreuses possibilités de soulagement pour les aidants familiaux, qui doivent être informés de ces possibilités. Les méthodes psychothérapeutiques sont particulièrement utiles. Outre la transmission d’informations et la modification du comportement problématique chez les proches, elles intègrent également les composantes émotionnelles et tiennent compte de la situation de stress individuelle des proches. Ces programmes psychothérapeutiques complexes doivent impérativement être mis en œuvre lorsque les proches ont déjà commencé à développer un syndrome d’épuisement professionnel ; le cas échéant, les interventions psychothérapeutiques doivent également être combinées à un traitement médicamenteux antidépresseur et anxiolytique.
Littérature :
- Association Alzheimer Suisse : Pour les proches. Comment pouvons-nous vous aider ?, 2016. www.alz.ch/index.php/fuer-angehoerige.html
- Rainer M, et al. : Les proches soignants de personnes atteintes de démence : facteurs de stress et leur impact. Psychiatr Prax 2002 ; 29 : 142-147.
- Zaccai J, et al. : A systematic review of prevalence and incidence studies of dementia with Lewy bodies. Age Ageing 2005 ; 34(6) : 561-566.
- Mollenhauer B, et al. : Démence avec corps de Ley et maladie de Parkinson avec démence. Dt. Ärzteblatt 2015 ; 102(39) : 684-689.
- Feast A, et al : Behavioural and psychological symptoms in dementia and the challenges for family carers : systematic review. Br J Psychiatry 2016 May ; 208(5) : 429-434.
- Storti LB, et al : Symptômes neuropsychiatriques de la personne âgée atteinte de la maladie d’Alzheimer et détresse de l’aidant familial. Rev Lat Am Enfermagem 2016 Aug 15 ; 24 : e2751.
- Savaskan E, et al. : [Recommendations for diagnosis and therapy of behavioral and psychological symptoms in dementia (BPSD)].
- Vetter PH, et al : Vascular dementia versus Alzheimer’s type dementia : do they have differential effects on caregivers’ burden ? J Gerontol B Psychol Sci Soc Sci 1999 ; 54(2) : S93-98.
- Donaldson C, et al : The impact of the symptoms of dementia on caregivers. Br J Psychiatry 1997 ; 170 : 62-68.
- Boström F, et al. : Les patients atteints de démence avec des corps lâches ont une qualité de vie plus altérée que les patients atteints de la maladie d’Alzheimer. Alzheimer Dis Assoc Disord 2007 ; 21(2) : 150-154.
- Kurz A, et al. : Le fardeau des aidants familiaux dans la démence. Conditions d’émergence et possibilités d’intervention. Neurologue 2011 ; 82 : 336-342.
- Forstmeier S, et al : Cognitive behavioural treatment for mild Alzheimer’s patients and their caregivers (CBTAC) : study protocol for a randomized controlled trial. Trials 2015 ; 16 : 526.
- Steadman PL, et al : Satisfaction de la relation pré-morbide et fardeau de l’aidant chez les aidants atteints de démence. J Geriatr Psychiatry Neurol 2007 ; 20(2) : 115-119.
- Hemmeter U : Chevauchement des diagnostics de burnout. In : Burnout for experts : Prevention in the context for Living and working. Springer Science and Media, New York, 2012.
- Huis In Het Veld JG, et al : The effectiveness of interventions in supporting self-management of informal caregivers of people with dementia ; a systematic meta review. BMC Geriatr 2015 ; 15 : 147.
- Martin F, et al : Perceived barriers to self-management for people with dementia in the early stages. Dementia (London) 2013 ; 12(4) : 481-493.
- Vernooij-Dassen M, et al : Cognitive reframing for carers of people with dementia. Cochrane Database Syst Rev 2011 ; 11 : CD005318.
- Khanassov V, et al : Family Physician-Case Manager Collaboration and Needs of Patients With Dementia and Their Caregivers : A Systematic Mixed Studies Review. Ann Fam Med 2016 Mar ; 14(2) : 166-177.
InFo NEUROLOGIE & PSYCHIATRIE 2016 ; 14(5) : 8-11