Consultation primaire : Le patient, âgé de 42 ans, s’est présenté en urgence à notre clinique début février 2016 pour une instabilité progressive de la marche, un ralentissement, des troubles cognitifs et une incontinence nocturne. L’anamnèse ne fait état d’aucun antécédent médical, en particulier d’aucune maladie immunosuppressive. L’examen clinique a révélé un patient nettement ralenti, somnolent, avec une démarche à base large et incertaine, sans déficit neurologique focal, dans un état nutritionnel cachectique.
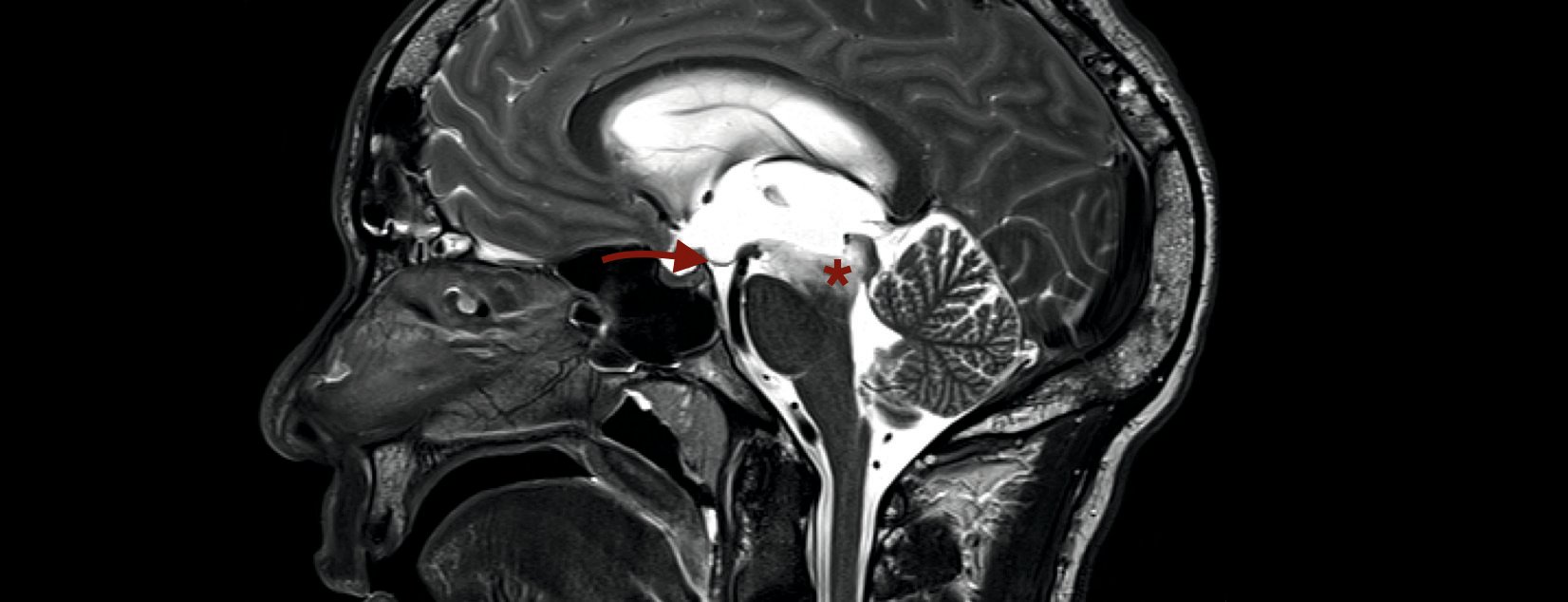
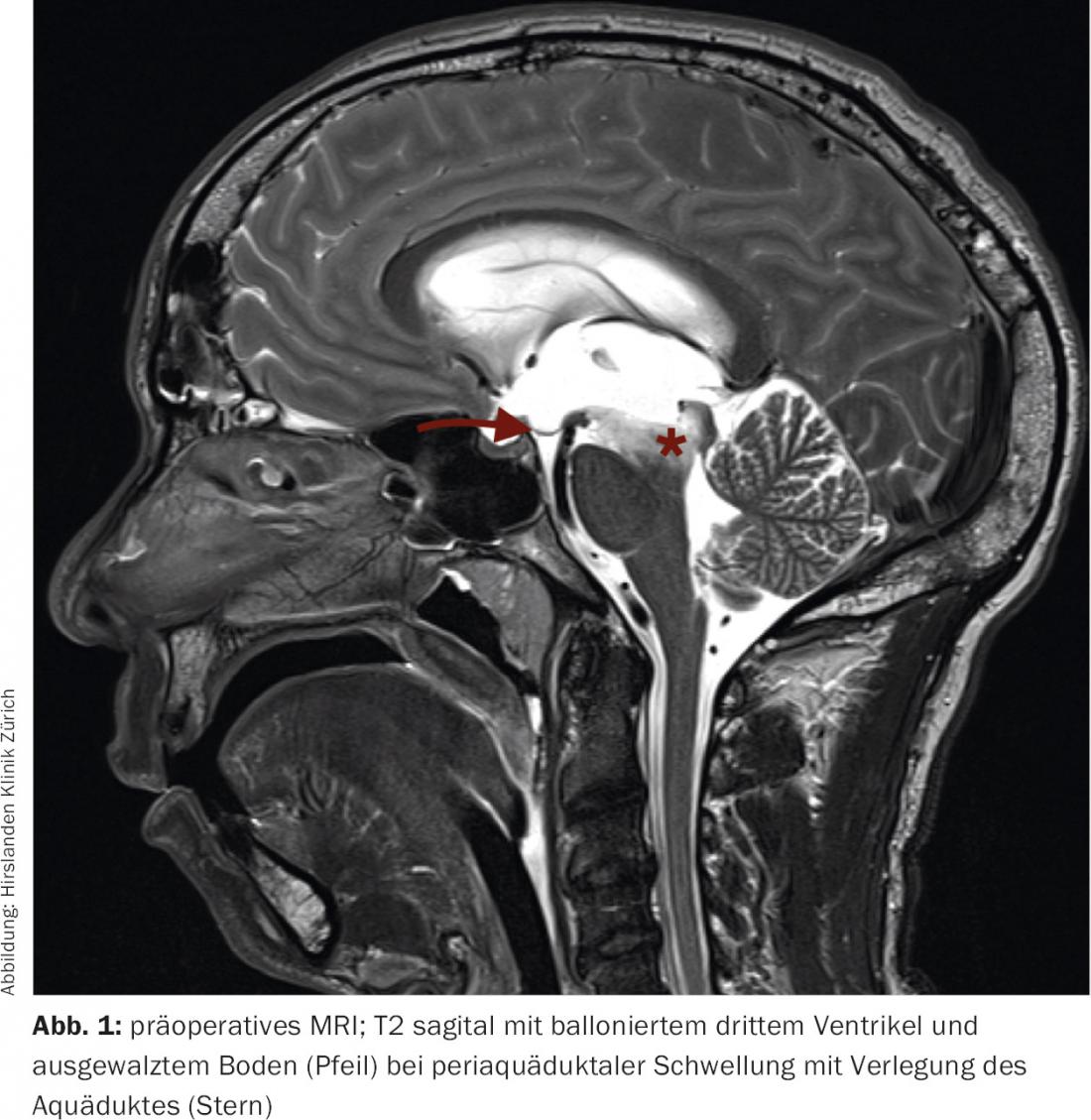
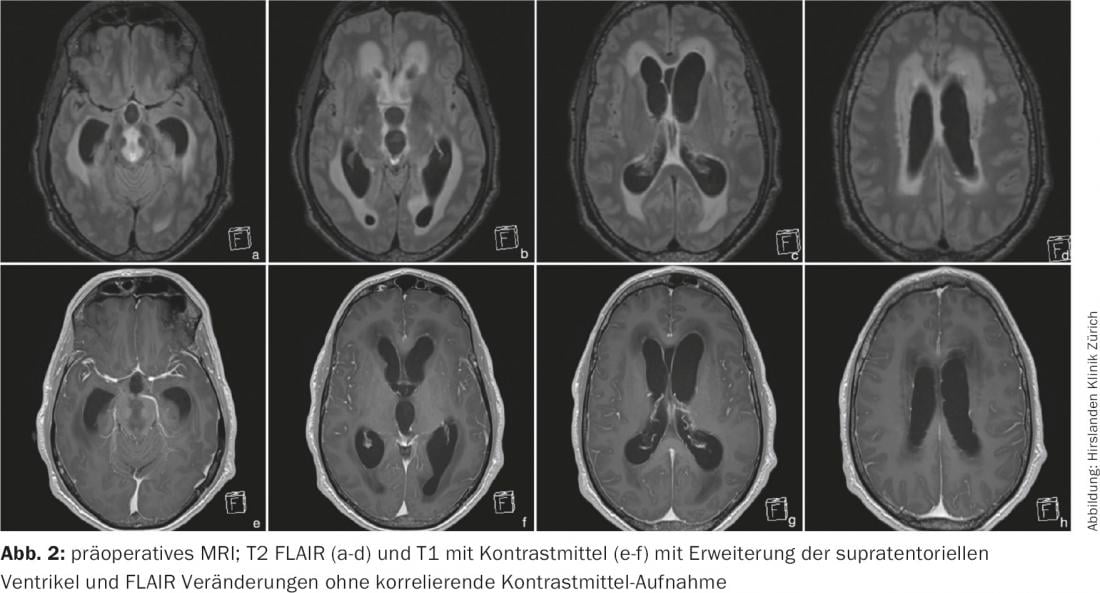
L’IRM du crâne a révélé un élargissement massif des espaces supratentoriels du liquide céphalorachidien, dans le sens d’une hydrocéphalie occlusive triventriculaire (Fig. 1) . Le LCR était riche en protéines selon les critères de la RM. Au niveau périventriculaire et dans le tronc cérébral, des modifications diffuses hyperintenses FLAIR et hypointenses T1 ont été observées sans prise de contraste (Fig. 2). En cas d’hydrocéphalie triventiculaire d’étiologie indéterminée et de modifications périaquatiques, l’indication d’une ventriculostomie endoscopique avec biopsie d’essai simultanée a été posée.
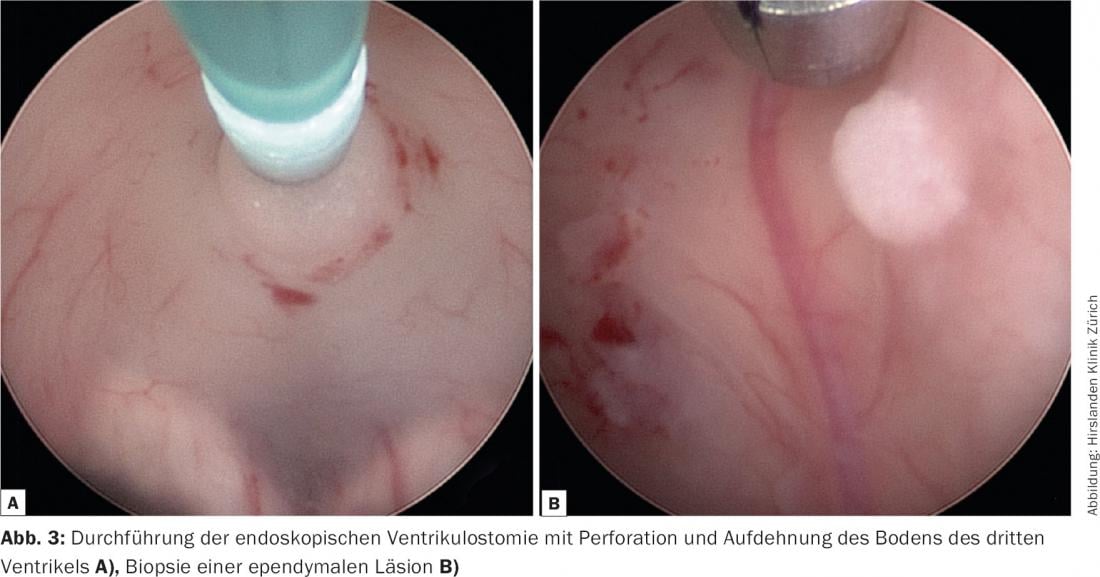
Traitement hospitalier : la troisième ventriculostomie endoscopique a été réalisée sans complication. Il s’agit de perforer le plancher du troisième ventricule en amont des copores mammaires afin d’obtenir une circulation de liquide céphalorachidien dans les citernes basales en contournant l’aqueduc. L’examen peropératoire a révélé une modification diffuse de l’épendyme (Fig. 3). Des échantillons ont été prélevés pour un examen histopathologique et du LCR a été prélevé pour un traitement micriobiologique. En postopératoire, la diminution de la vigilance et l’instabilité de la marche ont rapidement régressé et aucun nouveau déficit neurologique n’est apparu. Le septième jour postopératoire, le patient a pu rentrer chez lui avec une nette amélioration de son état général.
L’histologie définitive des biopsies épendymaire, périventriculaire et corticale a permis d’exclure une tumeur. Seules des modifications non spécifiques ont été observées, avec des tissus cérébraux modifiés de manière réactive et des cellules T et plasmatiques CD8 positives marginales. Les champignons, les bâtonnets acido-alcoolo-résistants, les toxoplasmes, le CMV ou le SV40 n’ont pas été détectés. L’analyse du liquide céphalorachidien n’a pas non plus révélé d’infection ou de cellules malignes. Le nombre de cellules (29/μl, norme : <3) et le lactate (3,2 mmol/l, norme : 1,1-2,4) étaient légèrement élevés, alors que le LCR était par ailleurs régulier. Le test VIH effectué en préopératoire s’est révélé positif.
Suivi : après réception du test de résistance, un traitement antirétroviral par Atripla a été initié début mars 2016. Le traitement est bien toléré par le patient.
Lors du suivi clinique et d’imagerie trois mois après l’opération, le patient est éveillé, pleinement orienté et sans déficit neurologique focal. Subjectivement, les troubles de la mémoire seraient également régressifs.
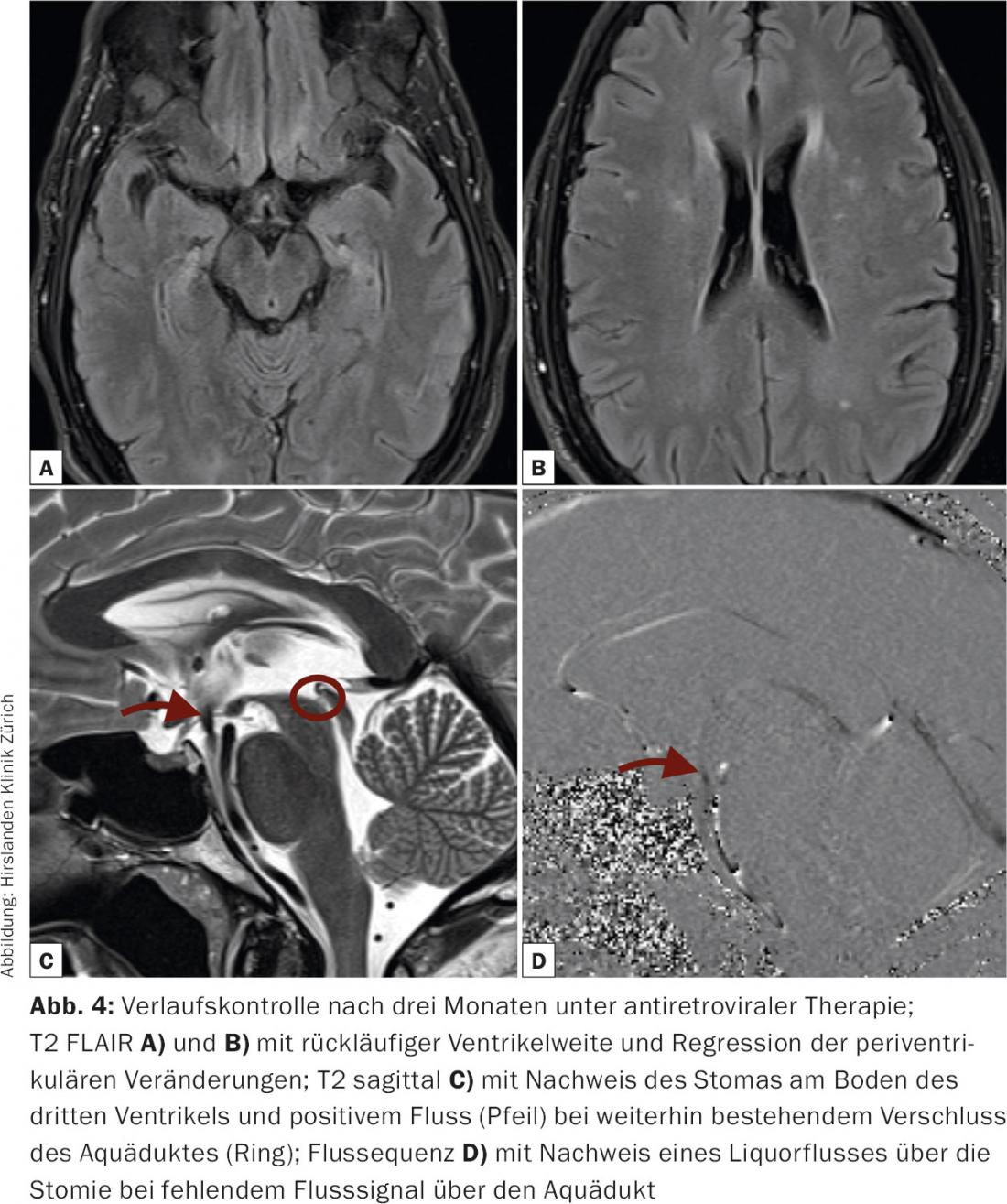
Les contrôles de l’évolution par IRM montrent un système ventriculaire de largeur normale. Les modifications périventriculaires ont complètement disparu. On ne trouve plus non plus d’anomalies dans le tronc cérébral, au niveau périaquatique. Seul l’aqueduc lui-même présente un colmatage. La stomie au fond du troisième ventricule est ouverte avec un signal de flux puissant (Fig. 4).
Discussion : Les altérations cérébrales chez les patients séropositifs sont fréquentes, notamment en raison d’infections opportunistes. Cependant, il a été démontré que la primo-infection par le VIH s’accompagne également d’une infiltration du SNC [1–3].
Avant l’introduction d’un traitement antirétroviral efficace, une atrophie cérébrale accompagnée d’une hydrocéphalie évasive était observée à un stade avancé de la maladie [4]. Après des infections opportunistes, en particulier des méningites causées par la toxoplasmose ou le cryptocoque, une hydrocéphalie mal résorptive est possible. L’hydrocéphalie occlusive est plus rare, mais peut également survenir dans le cadre de lésions spatiales locales (lymphome, tuberculome, etc.) [2,5]. Cependant, une hydrocéphalie occlusive sans infection opportuniste concomitante est extrêmement inhabituelle.
L’hydrocéphalie occlusive aiguë, quelle qu’en soit l’étiologie, est une maladie potentiellement mortelle qui doit être traitée le plus rapidement possible par une équipe neurochirurgicale.
En cas de baisse aiguë de la vigilance, il est possible de soulager le patient par un drainage ventriculaire externe. Cependant, une troisième ventriculostomie endoscopique offre une solution durable pour le traitement du trouble de la circulation du LCR, en particulier si, comme dans ce cas, l’aqueduc reste fermé ultérieurement. Il est également possible d’obtenir une confirmation histologique des modifications intracérébrales inexpliquées. En particulier en cas d’infection par le VIH, une confirmation histologique est obligatoire, car l’imagerie seule ne permet pas de diagnostiquer avec certitude les nombreuses maladies associées [2]. De plus, les analyses du LCR sont également souvent insuffisantes, car le LCR peut être stérile dans le cadre de l’immunosuppression, avec seulement des modifications non spécifiques [2].
La mise en place d’un shunt constitue également une option thérapeutique pour l’hydrocéphalie, mais uniquement en cas d’étiologie malrépressive. Il n’est pas possible d’obtenir une confirmation histologique des lésions anormales. En outre, il existe une possibilité de dissémination post-infectieuse ou tumorale et un risque accru d’obstruction du shunt.
Même si, dans ce cas, les résultats histologiques sont plutôt non spécifiques d’une encéphalopathie VIH, les résultats d’imagerie avec les modifications FLAIR correspondantes peuvent souvent être vus en cas d’implication du VIH dans le SNC. En particulier, la régression des changements dans le suivi sous traitement antirétroviral plaide dans ce cas pour une implication primaire du SNC par la maladie sous-jacente.
Littérature :
- Zayyad, Z., & Spudich, S. (2015). Neuropathogenèse du VIH : de la neuroinvasion initiale au trouble neurocognitif associé au VIH (HAND). Curr HIV/AIDS Rep, 12(1), 16-24, doi:10.1007/s11904-014-0255-3.
- Henderson, D., Sims-Williams, H. P., Wilhelm, T., Sims-Williams, H., Bhagani, S., & Thorne, L. (2016). Neurosurgery and human immunodeficiency virus in the era of combination antiretroviral therapy : a review. J Neurosurg, 1-11, doi:10.3171/2016.1.JNS151194.
- Bhigjee, A. I., Naidoo, K., Patel, V. B., & Govender, D. (1999). Les lésions intracrâniennes de masse chez les patients séropositifs – l’expérience du KwaZulu/Natal. Groupe de recherche sur les neurosciences et le sida. S Afr Med J, 89(12), 1284-1288.
- Thompson, P. M., & Jahanshad, N. (2015). Nouvelles méthodes de neuro-imagerie pour comprendre comment le VIH affecte le cerveau. Curr HIV/AIDS Rep, 12(2), 289-298, doi:10.1007/s11904-015-0268-6.
- Basavaprabhu, A., Soundarya, M., Deepak, M., & Satish, R. (2012). CNS toxoplasmosis presenting with obstructive hydrocephalus in patients of retroviral disease – a case series. Med J Malaysia, 67(2), 214-216.
InFo NEUROLOGIE & PSYCHIATRIE 2016 ; 14(4) : 34-36