En 2013, l’European Society of Cardiology (ESC) a publié de nouvelles lignes directrices sur différentes maladies cardiovasculaires. Celles-ci ont été présentées dans le cadre d’une Main Session lors de la réunion annuelle de la Société Suisse de Cardiologie le 12 juin 2014. L’accent a été mis sur la prise en charge des patients souffrant d’hypertension artérielle, de maladies coronariennes stables (MC) et de diabète ou de maladies cardiovasculaires. Pré-diabète.
(ee) Les guidelines sur l’hypertension ont été présentées par le PD Dr. med. Gregoire Würzner, CHUV Lausanne. Il y a eu quelques changements par rapport aux anciennes lignes directrices, en particulier pour le diagnostic de l’hypertension. La mesure conventionnelle de la pression artérielle (mesure de la PA) dans la pratique reste l’étalon-or pour le dépistage, le diagnostic et la prise en charge de l’hypertension. Une hypertension est diagnostiquée lorsque les valeurs de la PA sont ≥140/≥90 mmHg sur au moins deux mesures de la PA au cours d’au moins deux consultations.
Gestion de l’hypertension artérielle
Les mesures de la PA en dehors du cabinet médical, qu’il s’agisse de mesures ambulatoires ou de mesures de la PA au domicile du patient (mesures à domicile effectuées par le patient lui-même), sont des compléments importants aux mesures effectuées au cabinet médical, car elles permettent de détecter une hypertension masquée. L’incidence des événements cardiovasculaires est deux fois plus élevée chez les personnes souffrant d’hypertension masquée que chez les personnes normotendues. Les valeurs de cut-off pour l’hypertension lors d’une mesure ambulatoire sont :
- 130/80 mmHg pour une mesure sur 24 heures
- 135/85 mmHg en cas de mesure ambulatoire ou à domicile pendant la journée ou pendant la nuit en cas de mesure à domicile. en état d’éveil
- 120/70 mmHg pour une mesure nocturne, respectivement pendant le sommeil
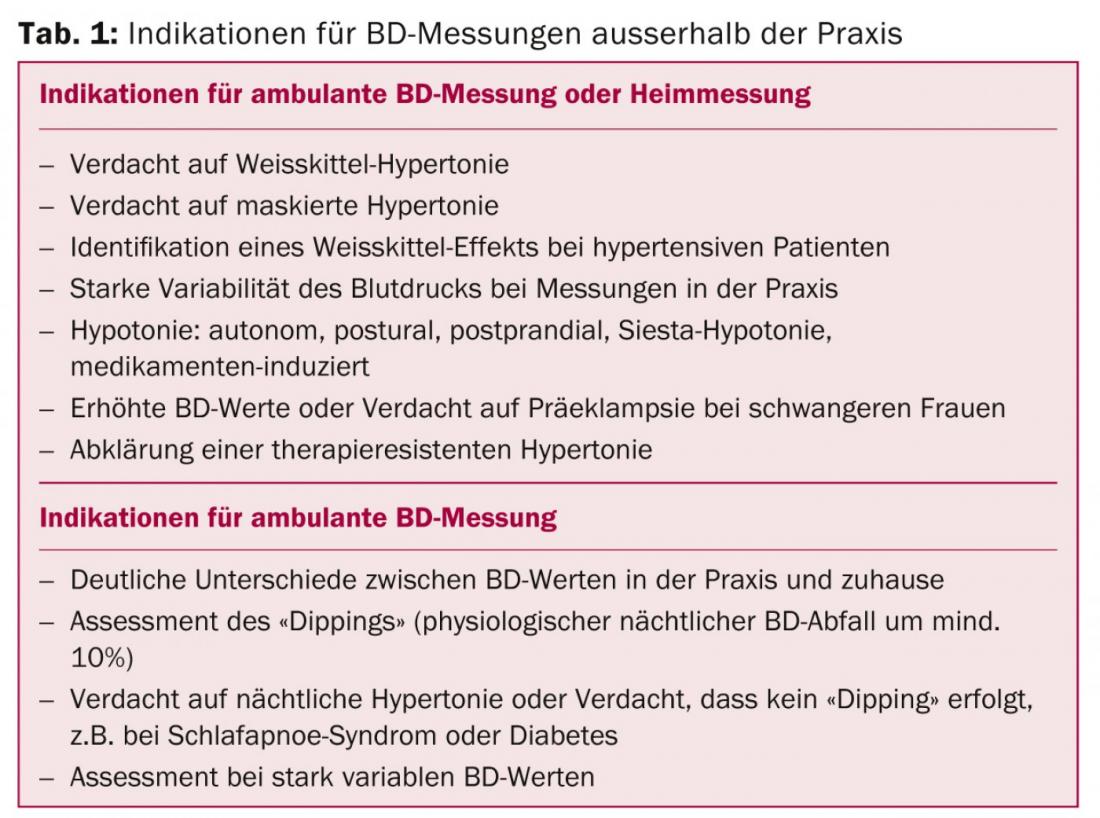
Les indications pour les mesures ambulatoires de la BD ou les mesures à domicile sont indiquées dans le tableau 1. “La valorisation des mesures ambulatoires est un changement par rapport au passé”, a souligné l’intervenant, “parce qu’en tant que médecin, on ne peut plus ‘se reposer’ sur ses mesures en cabinet”.
Chez chaque patient, le risque cardiovasculaire doit être déterminé par rapport à l’hypertension et en fonction d’autres facteurs de risque. La suite du traitement dépend du risque. L’objectif est d’atteindre des valeurs de pression artérielle inférieures à 140/90 mmHg – ce qui est valable pour presque tous les patients. L’ancienne devise “the lower the better” est révolue. Les exceptions sont les diabétiques (pression artérielle diastolique ≥85 mmHg) et les patients âgés (pression artérielle systolique 140-150 mmHG). Dans les lignes directrices britanniques du NICE, les valeurs cibles de la DM sont encore un peu plus basses.
Gestion de la maladie coronarienne stable
Le professeur Michael Zellweger, de l’Hôpital universitaire de Bâle, a parlé des dernières lignes directrices de l’ESC sur la coronaropathie stable (sCAD). Par rapport aux guides précédents, l’accent est davantage mis sur la séparation entre la stratification du risque et le processus de diagnostic. Les mesures diagnostiques doivent dépendre de la probabilité pré-test que le patient souffre réellement d’une DCC. Les guidelines contiennent un tableau qui permet d’évaluer la probabilité d’une sténose coronaire en fonction de l’âge et du sexe du patient ainsi que des symptômes (angor typique, angor atypique, absence de douleur angineuse). Plus le patient est âgé, plus la probabilité est grande, et elle est nettement plus élevée chez les hommes que chez les femmes.
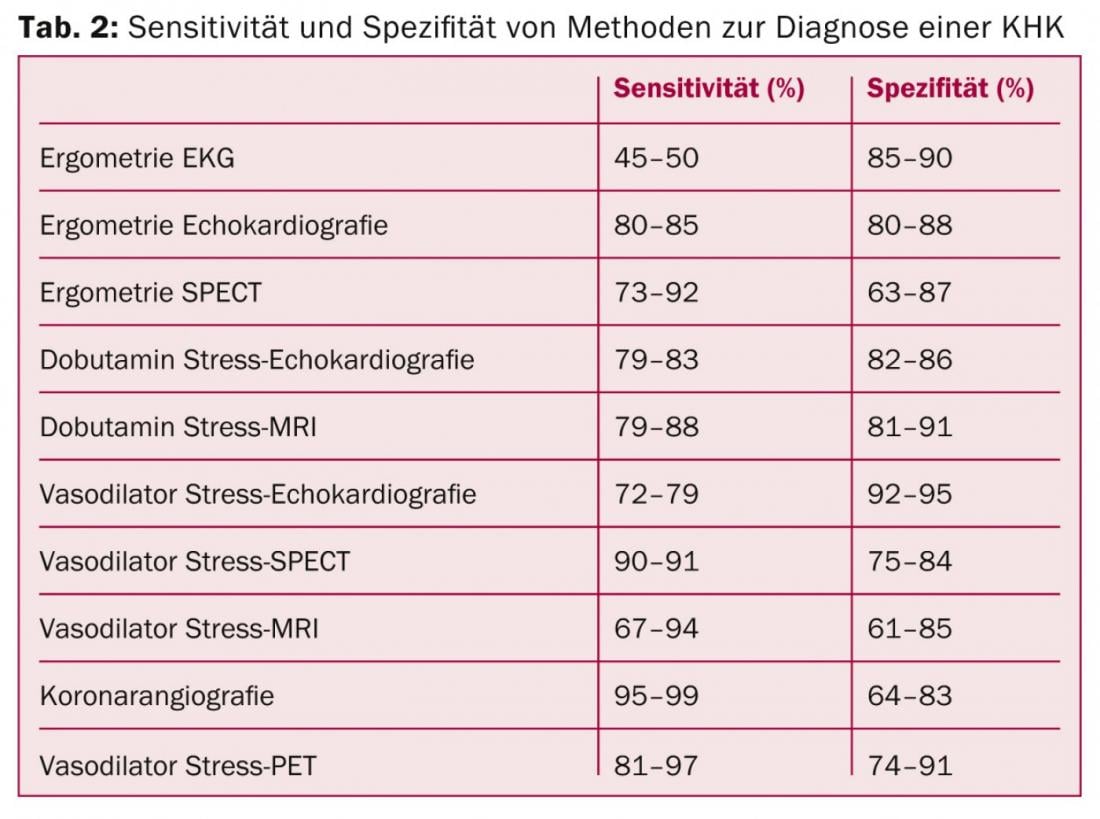
Chez les patients présentant une faible probabilité pré-test de sténose coronaire (moins de 15%), aucun autre diagnostic n’est recommandé en dehors du diagnostic habituel (ECG, laboratoire), car le risque de préjudice pour le patient est plus élevé que le bénéfice potentiel. Chez les patients présentant une probabilité élevée de pré-test (plus de 85%), une angiographie doit être réalisée directement, du moins si l’aspect diagnostique est important. La situation est assez complexe chez les patients présentant un risque “intermédiaire” (15-85%) : Dans ce cas, la recherche d’une ischémie doit être effectuée en premier lieu, le simple test de stress sans imagerie ayant perdu de son importance. Pour les patients dont la probabilité est de 15 à 50%, une angiographie coronaire par scanner peut être envisagée si le patient s’y prête et si l’infrastructure et l’expertise nécessaires sont disponibles. Les techniques d’imagerie modernes ont plus de poids dans les nouvelles lignes directrices (tableau 2).
Le pronostic peut être estimé à l’aide d’un nomogramme basé sur les résultats de l’ergométrie. Lors du diagnostic de l’ischémie par imagerie, l’étendue de l’ischémie est déterminante. La gestion ultérieure dépendra du risque ou de l’exposition. Le choix du traitement dépend du pronostic ; soit le patient est revascularisé, soit il est traité de manière optimale avec des médicaments. Un diagramme pratique est également disponible dans les guidelines pour faciliter la décision d’une intervention percutanée ou d’un pontage. En conclusion, le professeur Zellweger a rappelé les points à ne pas oublier dans la prise en charge des patients atteints de sCAD : L’évaluation des risques, les modifications du mode de vie, l’utilisation optimale des médicaments ainsi que la prise en compte de la qualité de vie du patient et des effets secondaires des médicaments.
Prise en charge de la maladie coronarienne chez les diabétiques
Les lignes directrices de l’ESC sur le diabète ont été présentées par le professeur Marco Roffi, des Hôpitaux universitaires de Genève. Les critères de diagnostic ont évolué ces dernières années. En ce qui concerne le risque cardiovasculaire, il n’existe que deux catégories de risque chez les diabétiques : le risque très élevé (diabète et au moins un événement cardiovasculaire) et le risque élevé (tous les diabétiques). Le dépistage de l’ischémie myocardique silencieuse n’est généralement pas nécessaire et ne doit être envisagé que chez les patients à haut risque dans des situations spécifiques. Pour la prévention microvasculaire, l’objectif thérapeutique est clair : l’HbA1c doit être inférieure à 7% (6-6,5% chez les jeunes patients, 7,5-8% chez les patients âgés souffrant d’une maladie longue ou compliquée). Les hypoglycémies doivent être évitées à tout prix. En ce qui concerne les objectifs thérapeutiques pour la prévention des complications macrovasculaires, les preuves ne sont pas claires. Tous les diabétiques ne bénéficient pas de la même manière d’une gestion agressive du glucose. Il est donc important d’individualiser les objectifs thérapeutiques et de les adapter à des facteurs tels que la motivation personnelle, la durée de la maladie, les comorbidités, l’espérance de vie et les complications vasculaires préexistantes. En ce qui concerne la réduction de la pression artérielle, la règle est désormais la suivante : “The lower may not be the better”, les valeurs inférieures à 130/80 mmHg ne sont plus recherchées. L’aspirine n’est utilisée qu’en prévention secondaire.
- Les nouvelles lignes directrices sont disponibles en téléchargement sur le site web de l’ESC : www.escardio.org/guidelines