“Trois fois une gélule de la pilule XY matin, midi et soir, à chaque fois au moment du repas”, voilà une prescription relativement classique pour tout médecin en exercice. Ou encore : “Je prescris neuf séances de kinésithérapie, deux fois par semaine, avec contrôle à la fin de ces séances”. Et un autre exemple : “Je vous déclare à nouveau apte à travailler à 50% à partir de maintenant”. Mais qu’en est-il de la prescription d’activité physique en général ? La médecine actuelle a un grand retard à rattraper dans ce domaine, bien que de très bons résultats puissent être obtenus, comme le montre cet article.
L’affirmation selon laquelle l’activité physique a un éventail d’effets bénéfiques pour la santé prouvé et incomparable, comme aucun médicament actuel, et qui plus est sans effets secondaires importants et très peu coûteux (voir HAUSARCINETTE PRATIQUE 3/2014), ne suscite plus guère de controverses aujourd’hui. On n’insistera jamais assez sur l’efficacité thérapeutique que peut – ou “pourrait” – avoir une activité physique raisonnablement adaptée, car notre médecine actuelle fait encore trop peu de cas de cette excellente possibilité !
Prescription compliquée
“Trois fois un comprimé le matin, à midi le soir en mangeant” est donc une prescription habituelle qui doit néanmoins être basée sur des données solides. L’âge, la taille, le poids et le sexe sont pris en compte, car tous les patients ne reçoivent pas la même quantité et la même dose pour la même pathologie. Mais l’information est très claire, d’innombrables références permettent de faire le bon choix dans des situations particulières.
La prescription d’activités physiques est beaucoup plus compliquée. Certes, l’âge, la taille, le poids, le sexe sont aussi des paramètres importants à prendre en compte. Mais ce qui est bien plus important et bien plus difficile à appréhender, c’est la situation physique initiale du patient : Quel est son niveau d’entraînement ? Que supportera-t-il comme “travail” ? De quoi faut-il tenir compte ? Ce n’est qu’en sachant cela que l’on peut dire comment il doit continuer à s’entraîner pour maîtriser encore mieux sa santé.
Il existe de bonnes façons de le faire et nous ne pouvons que recommander vivement à toute personne ayant besoin de conseils en matière d’activité physique d’obtenir un point de départ aussi précis que possible. Un examen médico-sportif, c’est-à-dire un examen de la tête aux pieds par un médecin (expérimenté en médecine du sport), une analyse sanguine ciblée et un ECG sont recommandés . Mais il est indispensable d’y ajouter un test de performance, au moins un, qui détermine la capacité d’endurance aérobie. L’idéal serait également d’effectuer une évaluation de la force des principaux groupes musculaires, mais cela serait clairement un peu plus compliqué. De tels ensembles d’examens sont fournis en routine par des institutions spécialisées, ils constituent la base objective sur laquelle un bon programme d’entraînement peut être construit pour maintenir et améliorer la santé.
Objectif de la sollicitation
Un autre paramètre important à définir précisément est l’objectif de la sollicitation : amélioration de la capacité aérobie, de la force, ou de la mobilité et de la coordination ? L’idéal est de tenir compte de tous les facteurs de condition physique mentionnés, l’endurance étant clairement prioritaire du point de vue de la santé.
Ensuite, la fréquence, l’intensité et la durée de l’entraînement doivent être identifiées (tableau 1).

L’intensité de l’activité est souvent contrôlée par le biais de la fréquence cardiaque, le nombre correct de battements cardiaques pour le patient concerné étant déterminé au mieux sur la base des valeurs obtenues lors du test de performance. Personnellement, nous déconseillons les innombrables formules du type “180 moins l’âge” ou “60% de 220 moins l’âge”. L’échelle de Borg (tableau 2) est moins précise, mais bien utilisable.
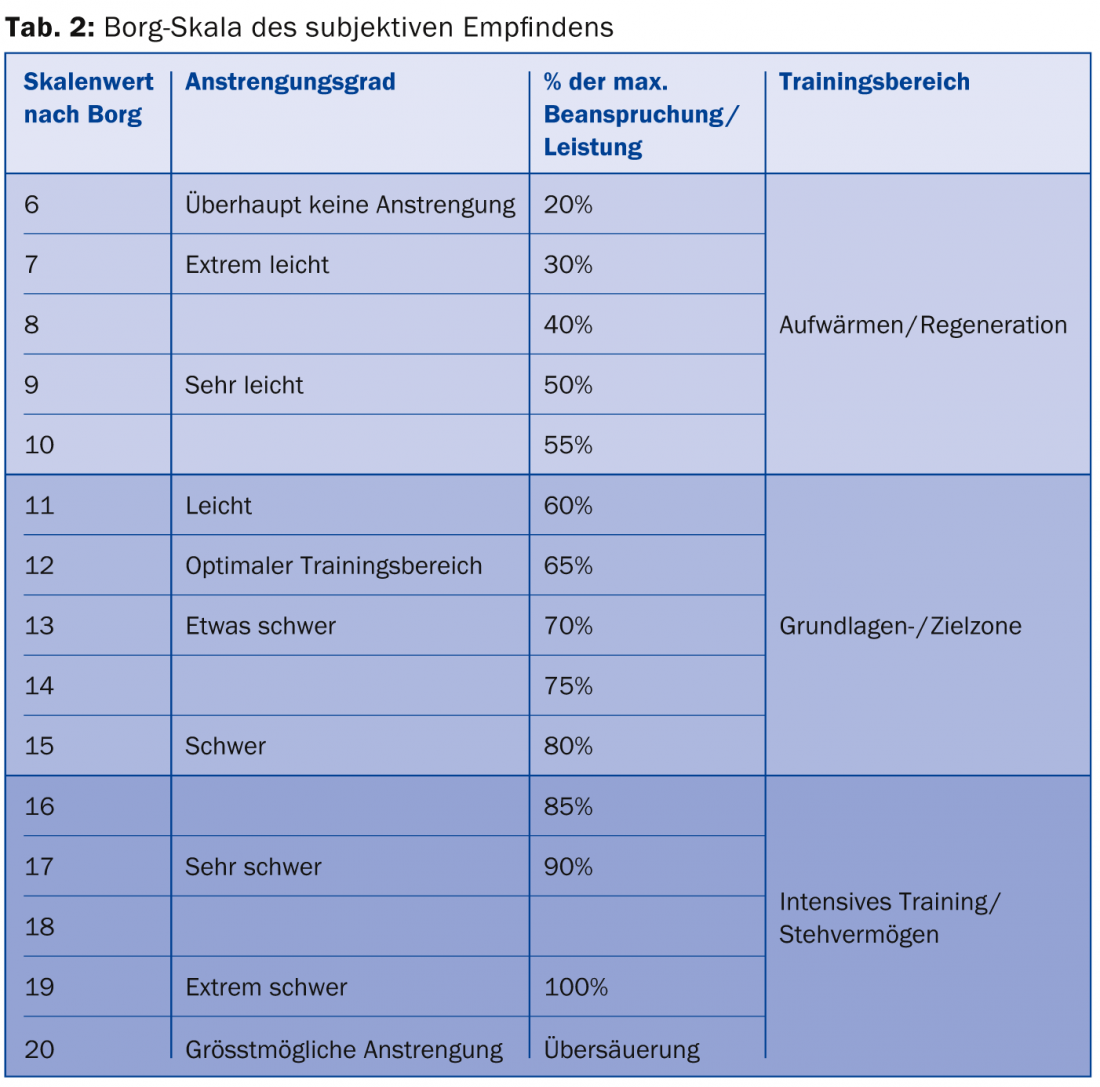
Intégrer dans la thérapie pharmacologique
Un point très important est d’intégrer cette prescription d’activités physiques dans le programme thérapeutique pharmacologique, en l’adaptant si nécessaire (dose d’insuline, bêtabloquant, etc.). Les bêtabloquants affectent la fréquence cardiaque, ce qui doit être pris en compte lorsque l’on gère l’entraînement avec le pouls.
Tout comme pour la prescription de mesures médicales “classiques”, il est essentiel de contrôler soigneusement les effets et les effets secondaires de l’activité physique. Au début du traitement, ces contrôles doivent avoir lieu plutôt à court terme (par exemple tous les 15 jours). En ce qui concerne le développement complet de l’effet, il faut toutefois plus de temps, quatre semaines au minimum.
Des gadgets technologiques pour vous aider ?
À l’ère des gadgets électroniques, nous devons absolument mentionner les innombrables bracelets et montres qui enregistrent les fonctions biologiques, ainsi que les podomètres. Même si leur efficacité n’est pas scientifiquement prouvée de manière définitive, ils peuvent jouer un rôle intéressant, par exemple en ce qui concerne la motivation.
Il existe bien entendu des mesures plus simples pour déterminer cette activité d’entraînement, que l’on peut utiliser au cas par cas. L’une d’entre elles est la mise en œuvre de la pyramide du mouvement qui montre, sans explications compliquées, comment se maintenir actif de manière progressive (fig. 1).
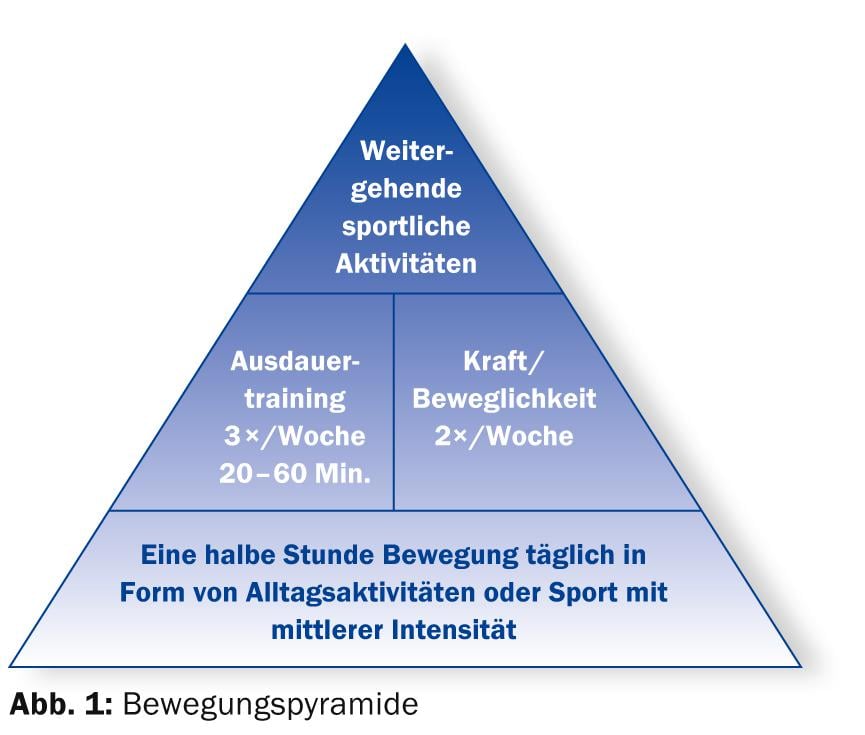
Il ne fait aucun doute que même un tel “règlement” est mieux que rien ! 20-60 min. trois fois par semaine L’entraînement d’endurance, auquel s’ajoutent deux fois par semaine des exercices de musculation et de mobilité, devrait à l’avenir être de plus en plus souvent le minimum prescrit sur l’ordonnance du médecin. C’est un minimum, et en fait, même dans ce domaine de la médecine, seul le meilleur serait assez bon. C’est pourquoi je réitère mon souhait le plus cher à tous les responsables : Ce sujet doit désormais faire partie de la formation et de la formation continue. Le Collège de médecine générale dispose déjà de tels services (www.gesundheitscoaching-khm.ch).
PRATIQUE DU MÉDECIN DE FAMILLE 2014 ; 9(6) : 4-5











