Les bases essentielles des soins palliatifs peuvent être facilement intégrées dans toutes les spécialités par le biais de la formation continue, la connaissance des quatre dimensions des soins palliatifs, développées dans cet article, étant déterminante. Le concept salutogénétique et les soins axés sur les ressources jouent également un rôle important. Outre les compétences techniques, les compétences humaines et l’interprofessionnalité sont également des composantes importantes pour pouvoir garantir aux patients une thérapie et des soins optimaux.
Le terme palliation vient du mot latin “pallium” traduit par manteau. Il s’agit d’entourer les patients particulièrement vulnérables dans les phases difficiles de la vie et de la maladie afin d’obtenir une qualité de vie et de réduire les souffrances. Comme l’indique la définition des soins palliatifs de l’OMS, outre les patients, les proches sont également des groupes cibles pour les soins et le soutien.
En complément du modèle bio-psycho-social d’Engel, une autre dimension est introduite dans les soins palliatifs, celle de la question du sens ou de la spiritualité. Plus que toute autre spécialité, les soins palliatifs exigent une approche globale et interprofessionnelle dans leur concept de prise en charge.
Les patients pris en charge dans le cadre des soins palliatifs sont confrontés à des maladies qui mettent leur vie en danger, et les tumeurs ne sont pas toujours les seules à jouer un rôle. Les maladies cardiaques et pulmonaires graves, mais aussi les maladies métaboliques, peuvent constituer un “fardeau de la maladie” analogue à celui des cancers.
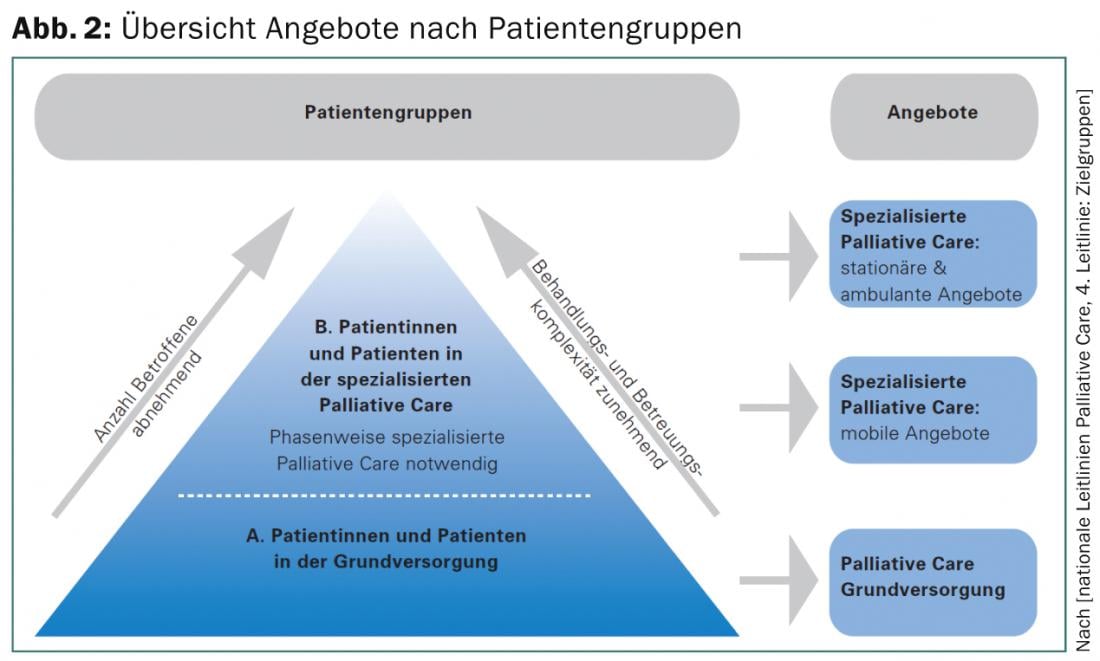
Sur le plan organisationnel et institutionnel, une distinction est faite entre les soins palliatifs de longue durée et les soins palliatifs spécialisés, où il est souvent difficile de faire la différence, notamment en ce qui concerne les organismes payeurs, et qui font l’objet de longs débats. Un aperçu de la structure des soins et des offres en Suisse est présenté dans les figures 1 et 2.
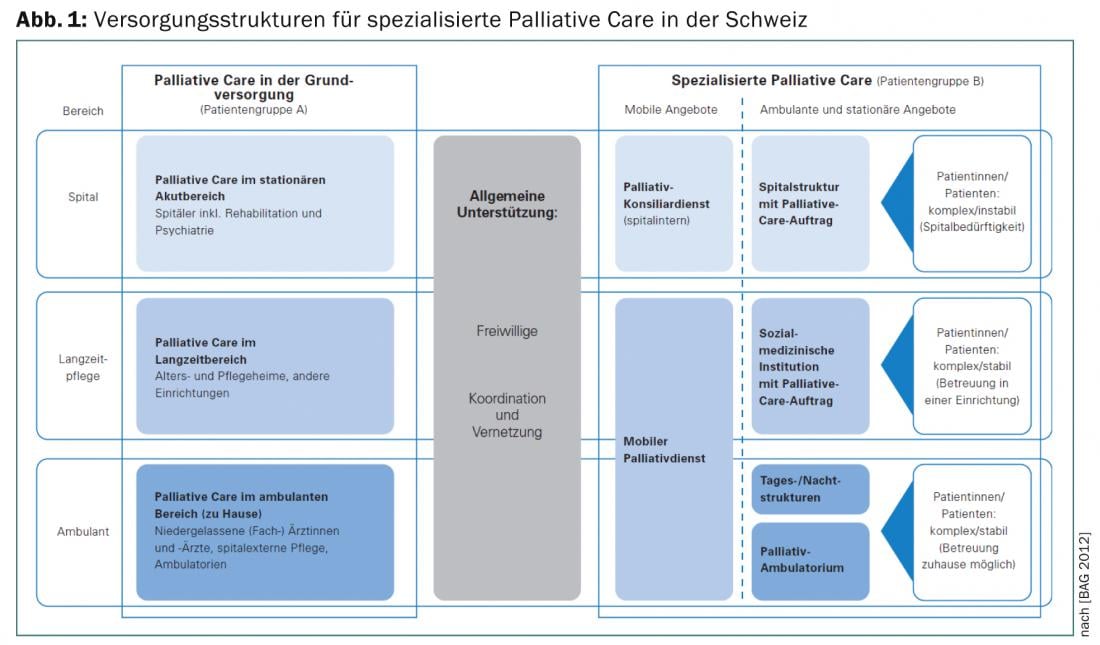
Si les soins palliatifs sont dispensés à domicile, des questions se posent aussi et surtout sur le réseau qui peut assurer la prise en charge. Dans l’institution spécialisée, les tâches sont prises en charge par les équipes interprofessionnelles, mais on constate également une disparité. 80% de la population souhaite être soignée et mourir à domicile, mais ce souhait n’est réalisable que pour 20% d’entre eux.
Dans le cadre d’une hospitalisation normale, les soins médicaux et infirmiers sont certes possibles, mais les connaissances nécessaires sur les spécificités des soins palliatifs font souvent défaut. Les patients ne doivent en aucun cas être pris en charge exclusivement dans des établissements spécialisés, mais les responsables peuvent fournir un bon travail de prise en charge par le biais d’une formation continue et de l’élaboration de normes, et il peut être fait appel à des médecins palliatifs en consultation pluridisciplinaire.
En raison de la diversité des thèmes et des problèmes, l’interprofessionnalité occupe une place importante. Médecins, infirmiers, physiothérapeutes et psycho-oncologues, ergothérapeutes et inhalothérapeutes, diététiciens, assistants sociaux et aumôniers font partie d’un setting de prise en charge complet. Dans une institution, ces groupes professionnels sont facilement accessibles, mais leur disponibilité est plus difficile dans le cadre d’une prise en charge ambulatoire.
Les quatre dimensions des soins palliatifs
Pour mettre en évidence la complexité des besoins en matière de soins palliatifs, nous souhaitons nous baser sur la classification selon les dimensions mentionnées ci-dessus.
Dimension biologique : en médecine, cette dimension est par nature le point de départ des interventions médicales et requiert les compétences habituelles en matière d’évaluation des antécédents médicaux actuels et antérieurs. Cependant, contrairement aux soins aigus ou à une approche clairement curative, les faits médicaux détaillés ne constituent pas l’élément central de l’anamnèse, mais plutôt les symptômes qui affectent le patient en raison de sa maladie. Si la douleur ou les nausées sont généralement rapportées spontanément par les patients, d’autres symptômes pénibles ne sont souvent connus que sur demande concrète. L’essoufflement, la perte d’appétit, les vertiges, la perte de poids, la diarrhée, la constipation, les troubles de la concentration, la transpiration, les démangeaisons, la fatigue et l’inappétence peuvent, en plus de la douleur, nuire considérablement à la qualité de vie et sont plus souvent résistants aux mesures pharmacologiques. Il est essentiel d’anticiper les complications possibles au cours de la maladie, par exemple l’iléus en présence d’une carcinose péritonéale ou la survenue d’un délire en fin de vie.
Dimension psychique : la tristesse, l’anxiété et la dépression jouent ici un rôle important et sont souvent difficiles à séparer des symptômes physiques. Il n’est pas facile de distinguer si les nausées sont dues à l’interaction complexe de pathologies gastro-entérologiques, endocrinologiques ou mécaniques, ou si elles sont l’expression de l’anxiété, mais elles jouent un rôle décisif dans le traitement. Les stratégies d’adaptation, la défense ou le refoulement et la sexualité font également partie de cette dimension.
Dimension sociale : La dimension sociale revêt une importance primordiale dans ces situations, car la maladie et la menace qu’elle fait peser affectent à la fois les relations sociales avec le partenaire, les enfants et les amis, remettent en cause l’autonomie, mais aussi affectent durablement la profession, les loisirs, le logement et, ne l’oublions pas, les finances. L’organisation de la dernière phase de la vie et le lieu de la mort sont largement déterminés par les facteurs sociaux environnants.
Dimension spirituelle : les choses se compliquent complètement avec la quatrième dimension de la spiritualité. Les médecins, en particulier, n’ont pas l’habitude d’aborder ce sujet dans leurs anamnèses et leurs évaluations. Face à la menace existentielle et à notre propre finitude, cette dimension, à laquelle nous ne sommes pas habitués, devrait également être intégrée du côté médical afin de garantir une prise en charge globale, conforme aux souhaits du patient et de ses proches. L’empreinte religieuse, les rituels utiles, le contexte culturel, la question du sens de la vie et la question de savoir comment la fin peut se présenter sont autant d’éléments centraux que la détection des troubles physiques.
Évaluation
Outre l’art de l’anamnèse, dans ces situations complexes, l’utilisation parcimonieuse d’instruments d’évaluation peut éviter d’oublier des symptômes ou des contraintes. Il faut toutefois veiller à ne pas surcharger inutilement les patients à un stade avancé de la maladie avec des questionnaires superflus. Nous utilisons l’échelle adaptée “Edmonton Symptom Assessment Scale”, un questionnaire qui interroge en dix items les principaux symptômes des dimensions bio-psychiques et évalue également leur expression sur une échelle de 0 à 10. L’instrument convient aussi bien pour faire le point au début d’un traitement que pour l’évaluation après les interventions thérapeutiques, afin de documenter le succès ou l’échec des mesures.
Bien que des instruments tels que l’HADS concernant l’anxiété et la dépression soient également adaptés à la dimension psychique, l’entretien médical ou infirmier est plus souvent ciblé, car il permet d’évaluer en même temps les contraintes liées à la sphère sociale. Il peut être difficile de distinguer une tristesse ou un abattement adaptés à la situation d’une dépression ou d’un trouble de l’adaptation cliniquement pertinent, qui pourrait éventuellement faire l’objet d’une intervention médicamenteuse. Il faut ici tenir compte du fait que la durée du traitement doit être suffisamment longue pour que la mesure soit efficace et que, dans certaines situations, l’utilisation de benzodiazépines à effet dépresseur peut être plus appropriée.
Lors de la gestion des difficultés sociales, les compétences tant médicales que soignantes sont parfois dépassées. Dans un hôpital, l’intervention d’assistants sociaux peut s’avérer précieuse, par exemple pour clarifier les questions de retraite, faciliter les prestations complémentaires et conseiller sur les soins de suivi lorsque le retour à domicile est incertain. La planification successorale peut également être abordée. En ambulatoire, les services de conseil spécialisés, comme la Ligue contre le cancer, rendent de précieux services et aident à obtenir des moyens auxiliaires.
La dimension spirituelle peut être partiellement déléguée aux aumôniers et aux psycho-oncologues, mais les questions relatives à la réanimation, aux directives anticipées et aux mesures à prendre en cas d’aggravation relèvent à nouveau des médecins. En ce qui concerne l’évaluation, la citation d’Einstein est un bon guide : “Tout ce qui peut être compté ne compte pas. Tout ce qui compte ne peut pas être compté”.
Pathogenèse versus salutogenèse
Même si, grâce aux travaux d’Aron Antonovsky, l’approche salutogénétique n’est plus un concept étranger à la médecine, il faut toujours réfléchir, surtout dans les soins palliatifs, à l’objectif du traitement. Ce n’est pas la guérison de la maladie sous-jacente, mais la gestion de celle-ci, surtout par le renforcement des ressources, qui sont les éléments centraux de la philosophie de soins et qui doivent toujours être abordés par nous, les soignants. En fait, les soins curatifs et palliatifs ne devraient pas être l’un ou l’autre, mais l’un et l’autre, selon la situation actuelle de la maladie. Mais si le centre d’intérêt se déplace, c’est-à-dire que ce n’est plus la maladie qui est au centre, mais le fait d’être malade, il faut le communiquer activement.
Il est intéressant de savoir si le patient a un bon “sentiment de cohérence” ou si, en raison de facteurs de risque biographiques, il a tendance à toujours “voir le verre à moitié vide” au premier plan. Les recherches montrent que l’écart de Calman, c’est-à-dire l’écart entre le souhaitable et le possible, peut avoir un impact négatif sur la qualité de vie des patients en soins palliatifs. Tout l’art consiste à ne pas ôter l’espoir aux patients, mais aussi à projeter leurs désirs et leurs espoirs sur un fond réaliste.
Le modèle Sense – un guide
Comme dans de nombreuses situations complexes de prise en charge, il peut arriver que la structure, l’objectif et le déroulement de la prise en charge dérapent. Il est donc utile d’adopter une approche structurée analogue à celle utilisée, par exemple, pour le traitement de l’insuffisance cardiaque ou du diabète sucré. Nous avons opté pour le modèle SENSE en raison de l’expérience positive que nous avons eue.
Les acronymes de ce terme, S = contrôle des symptômes, E = prise de décision, N = réseau, S = soutien et E = fin de vie, représentent les tâches liées aux soins des patients en soins palliatifs et de leurs familles. Selon la situation concrète, un domaine particulier revêt plus ou moins d’importance. Ce modèle, qui sert de guide pour vérifier les mesures nécessaires, a désormais fait ses preuves dans la prise en charge au sein de notre clinique et est considéré comme utile de la même manière par tous les groupes professionnels.
Pharmacologie
Les spécificités des interventions pharmacologiques dans le domaine des soins palliatifs ne peuvent être qu’effleurées ici. Il est toutefois possible d’établir des principes généraux pour le traitement médicamenteux des différents symptômes. Les soins palliatifs se contentent de relativement peu de préparations, car il est souvent possible d’obtenir des synergies. Ainsi, la morphine n’est pas seulement très efficace en tant qu’analgésique, elle est également très puissante dans le contrôle de la dyspnée. Les troubles du sommeil, les démangeaisons et la dépression répondent bien à la mirtazapine. Le métoclopramide est bien adapté aux nausées induites par les opioïdes. En l’absence de réponse, le traitement des nausées repose sur l’administration complémentaire d’halopéridol, de corticostéroïdes ou de sérone, en plus du traitement causal de la cause, si celui-ci est possible. L’haldopéridol et la quétiapine ont un effet antidélirant, le midazolam, qui est également utilisé dans la sédation palliative, un effet sédatif et antiépileptique. Dans ce contexte, il est important de connaître les éventuels dysfonctionnements organiques qui peuvent influencer la pharmacocinétique. La plupart des médicaments utilisés dans les soins palliatifs le sont, du moins en partie, en off-label-use, c’est-à-dire que la substance n’est pas autorisée par Swissmedic sous cette forme, soit en ce qui concerne la population, la dose, la forme d’administration (p.ex. s.c.) ou l’indication. Néanmoins, elles sont utilisées dans l’esprit des meilleures pratiques. Il est essentiel de prescrire des médicaments de réserve en cas d’apparition de symptômes potentiels. Les recommandations de bonnes pratiques Bigorio sur un grand nombre de symptômes dans les soins palliatifs sont très utiles.
Communication
Comme toujours en médecine, une communication réussie est également une condition indispensable à une relation médecin-patient solide chez les patients en soins palliatifs. Du temps, du calme et des déclarations claires ainsi que l’absence de formules toutes faites et de lieux communs sont les bases des discussions avec les patients et leurs proches. Les peurs et les craintes éventuelles doivent être anticipées. La question de l’alimentation en situation palliative est un sujet de conflit fréquent. L’idée de mourir de faim est tout aussi menaçante pour les patients que pour leurs proches. Dans ce cas, une réponse proactive permet d’éviter qu’en cas de phases systémiques généralisées de la maladie, la nutrition artificielle n’ait plus d’influence positive sur l’évolution de la maladie. Néanmoins, si le patient le souhaite toujours, il peut être nourri par sonde ou recevoir des calories par voie intraveineuse pendant une période définie, après avoir été informé en détail. Dans la plupart des cas, on peut toutefois faire comprendre qu’en l’absence de sensation de faim, une alimentation hypercalorique fait souvent plus de mal que de bien. Les controverses portent également souvent sur la question de l’hydratation. Les avantages et les inconvénients doivent être expliqués aux patients et à leurs proches.
En cas de communication difficile, il ne faut pas non plus oublier que les conflits familiaux existants ou les problèmes non résolus ainsi que la charge émotionnelle peuvent parfois déclencher un comportement injuste ou agressif de la part du patient et de ses proches. Dans ce cas, il est généralement utile d’avoir des entretiens de clarification qui abordent les problèmes sous-jacents sans porter de jugement, sans prétendre pouvoir encore résoudre des conflits familiaux qui durent depuis longtemps. L’organisation de ce que l’on appelle des tables rondes permet de s’assurer que toutes les personnes impliquées ont le même niveau de connaissances et de compréhension.
Résumé
L’accompagnement et la prise en charge de patients gravement malades font partie des tâches importantes des médecins praticiens de différentes spécialités. En ce sens, on ne peut que se féliciter de l’existence croissante d’offres de formation continue à bas seuil. La structure de soins médicaux a besoin de nombreux médecins généralistes, internistes, oncologues et chirurgiens qui connaissent les bases des soins palliatifs. Les institutions spécialisées ont besoin de médecins ayant reçu une formation complète et ayant obtenu, en plus de leur formation spécialisée, un certificat de capacité en soins palliatifs, comme prévu pour l’avenir. Les gériatres travaillant dans des établissements de long séjour devraient également être formés à la prise en charge, souvent encore plus exigeante sur le plan éthique, des patients souffrant de troubles cognitifs. Enfin, nous avons également besoin d’un certain nombre de médecins hautement spécialisés dans les soins palliatifs afin de promouvoir l’ancrage académique de la discipline et la poursuite des activités de recherche.
Dr. med. Christel Nigg
Dr. med. Nic Zerkiebel
Littérature :
- Neuenschwander H, et al. : Médecine palliative, Ligue suisse contre le cancer, 2e édition révisée, 2006.
- Beubler E : Kompendium der medikamentösen Schmerztherapie, 4e édition révisée, Springer WienNew York, 2008.
- Gallacchi G, et al. : Compendium de la douleur, 2e édition, Thieme-Verlag, 2005.
- Recommandations Douleur de percée, éd. : Société suisse de médecine et de soins palliatifs, palliative ch palliative.ch 2006.
- Eychmüller St : Sense macht Sinn, Therapeutische Umschau 2012 ; 69(2) : 87-90.
- Büche D. : Assessment et instrument d’évaluation dans les soins palliatifs, Therapeutische Umschau 2012 ; 69(2) : 81-86.
- Stratégie nationale en matière de soins palliatifs 2010-2012, Office fédéral de la santé publique (OFSP) 2009. www.admin.ch/palliativecare.
- Critères d’indication pour les soins palliatifs spécialisés www.bundespublikationen.admin.ch
- Antonovsky A : Salutogenèse. Pour démystifier la santé. Édition allemande par Alexa Franke. Éditions dgvt, Tübingen 1997.
- Hydratation en fin de vie, Recommandations Bigorio : Ed. : Société suisse de médecine et de soins palliatifs, palliative ch, 2011.
- Kunz R : Les soins palliatifs une approche globale de la prise en charge, pas une nouvelle spécialité, Bulletin des médecins suisses, 2006 (87) : 1106.
- Académie Suisse des Sciences Médicales ASSM : Soins palliatifs. Directives et recommandations médico-éthiques, 2006.
- Bruera E, et al : The Edmonton Symptom Assessment System (ESAS) : a simple method for the assessment of palliative care patients. J of Palliative Care 1991 (7) : 6-9.
- Saunders C : Cicley Saunders Mourir et vivre : la spiritualité dans les soins palliatifs. Traduit de l’anglais. de Martina Holder-Franz.
InFo Oncologie & Hématologie 2014 ; 2(3) : 5-8











