Pour le médecin praticien, le cancer du poumon se présente généralement comme une maladie avancée avec des symptômes généralement non spécifiques : Il doit être recherché de manière ciblée en tant que découverte pulmonaire préclinique silencieuse. La connaissance de la présentation clinique de la maladie, de son histopathologie et de la classification anatomo-pronostique (système TNM) du cancer du poumon facilite son identification. Il est possible de procéder à une évaluation ciblée en ambulatoire, ce qui permet de gagner du temps. Elle est basée sur des normes internationales élaborées de manière interdisciplinaire.
Le cancer du poumon est fréquent et, parmi toutes les tumeurs malignes, c’est celui qui tue le plus chaque année, en Suisse comme dans le monde. Le dicton lapidaire bien connu en médecine : “Ce qui est fréquent est fréquent !” fait référence à deux choses : savoir ce qui est fréquent – et y penser. La classification et le diagnostic du cancer du poumon examinés dans cet article fournissent des pierres angulaires structurées et des points à retenir pour la pratique médicale quotidienne. Les efforts de prévention constituent l’action médicale la plus importante pour réduire la première cause de mortalité par cancer dans le monde. Le succès des efforts déployés pour inciter les patients à arrêter de fumer – et les accompagner dans cette démarche – est loin d’être négligeable.
Le cancer du poumon se présente au médecin généraliste sous deux aspects :
- Comme maladie avancée avec des symptômes spécifiques et surtout non spécifiques (Tab. 1)
- En tant que résultat pulmonaire pré-hospitalier muet.
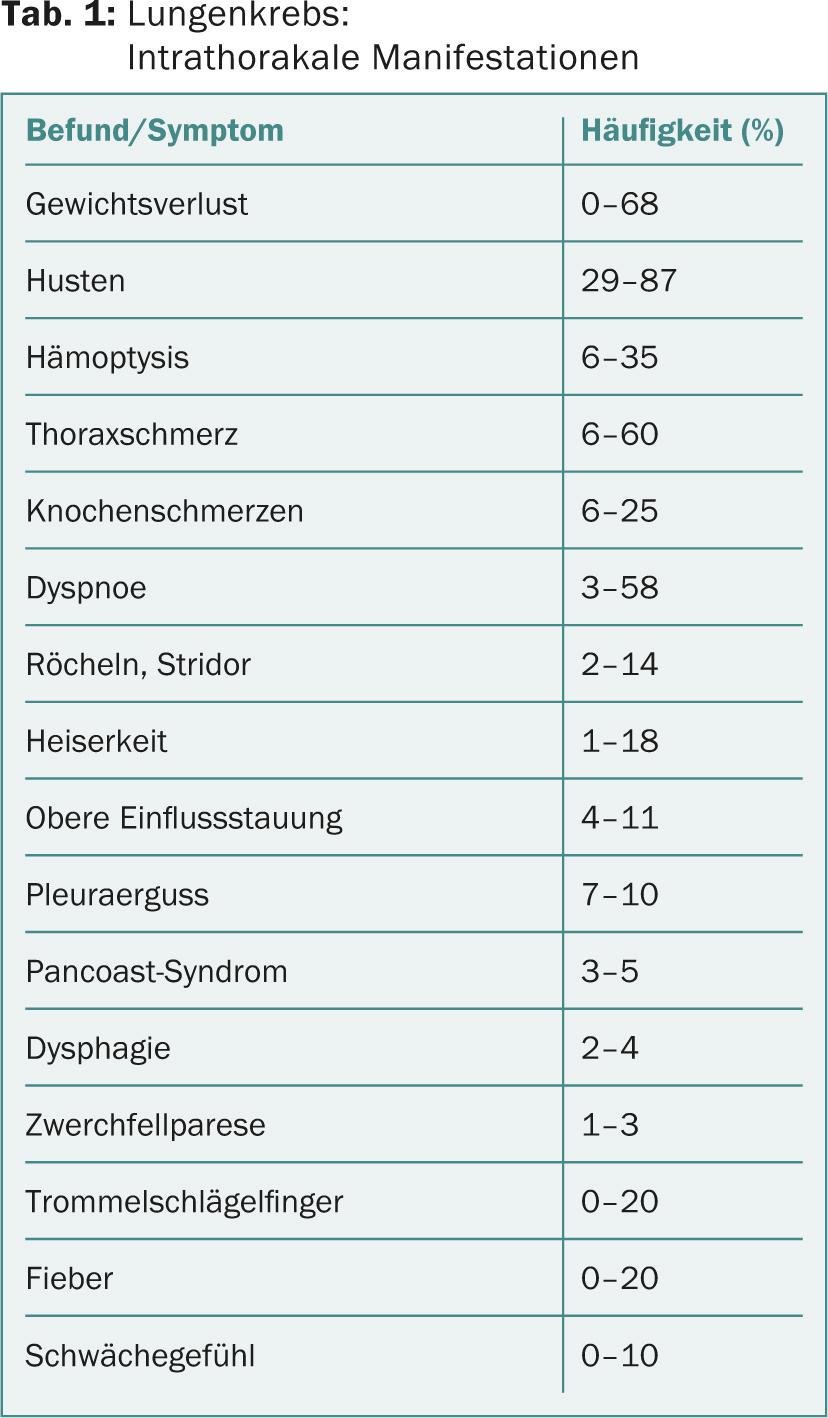
La forme symptomatique de cette maladie domine la pratique médicale ambulatoire (environ 90%). Les symptômes sont générés pour un tiers par le foyer primaire, pour un tiers par des signes systémiques tels que l’anorexie, la perte de poids, l’asthénie ou déjà par des signes de maladie du site métastatique. Dans ce cas, il s’agit malheureusement déjà majoritairement d’une situation palliative. En revanche, le cancer précoce cliniquement silencieux, s’il est détecté, peut être abordé de manière curative. Tout synopsis pratique sur le cancer du poumon doit tenir compte de ces deux situations de départ totalement différentes.
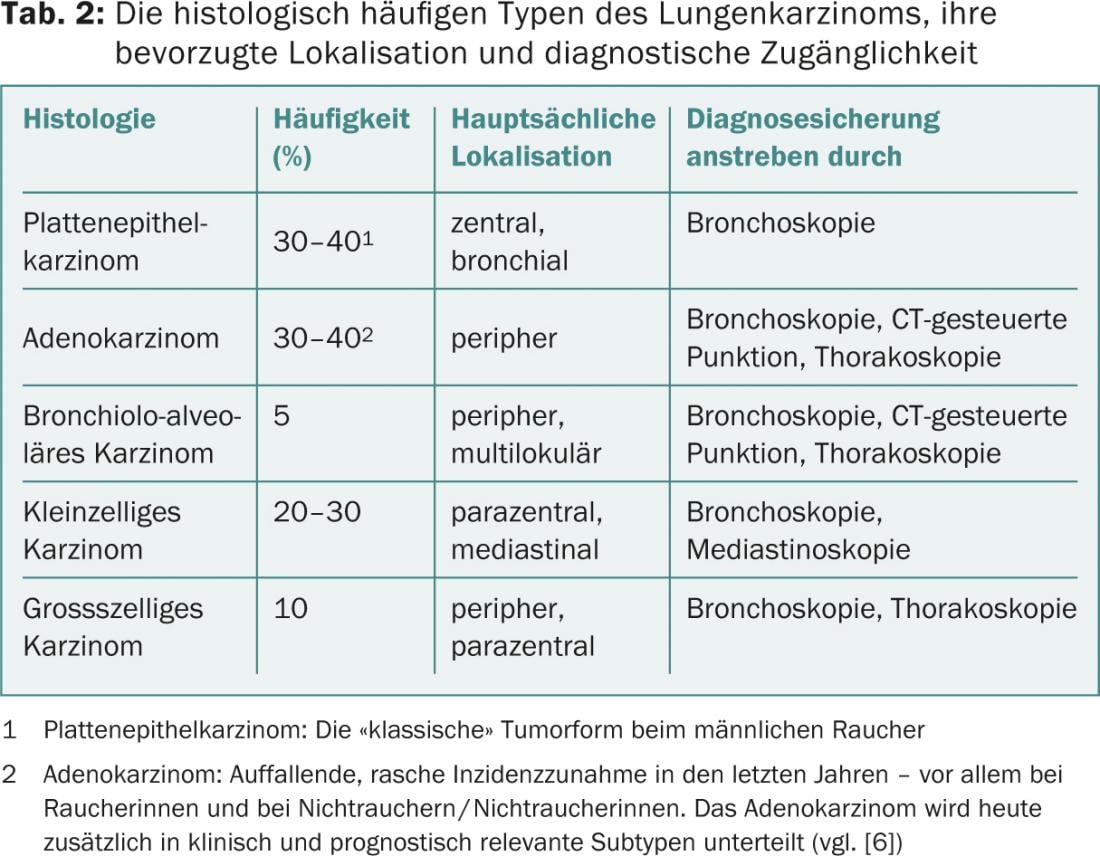
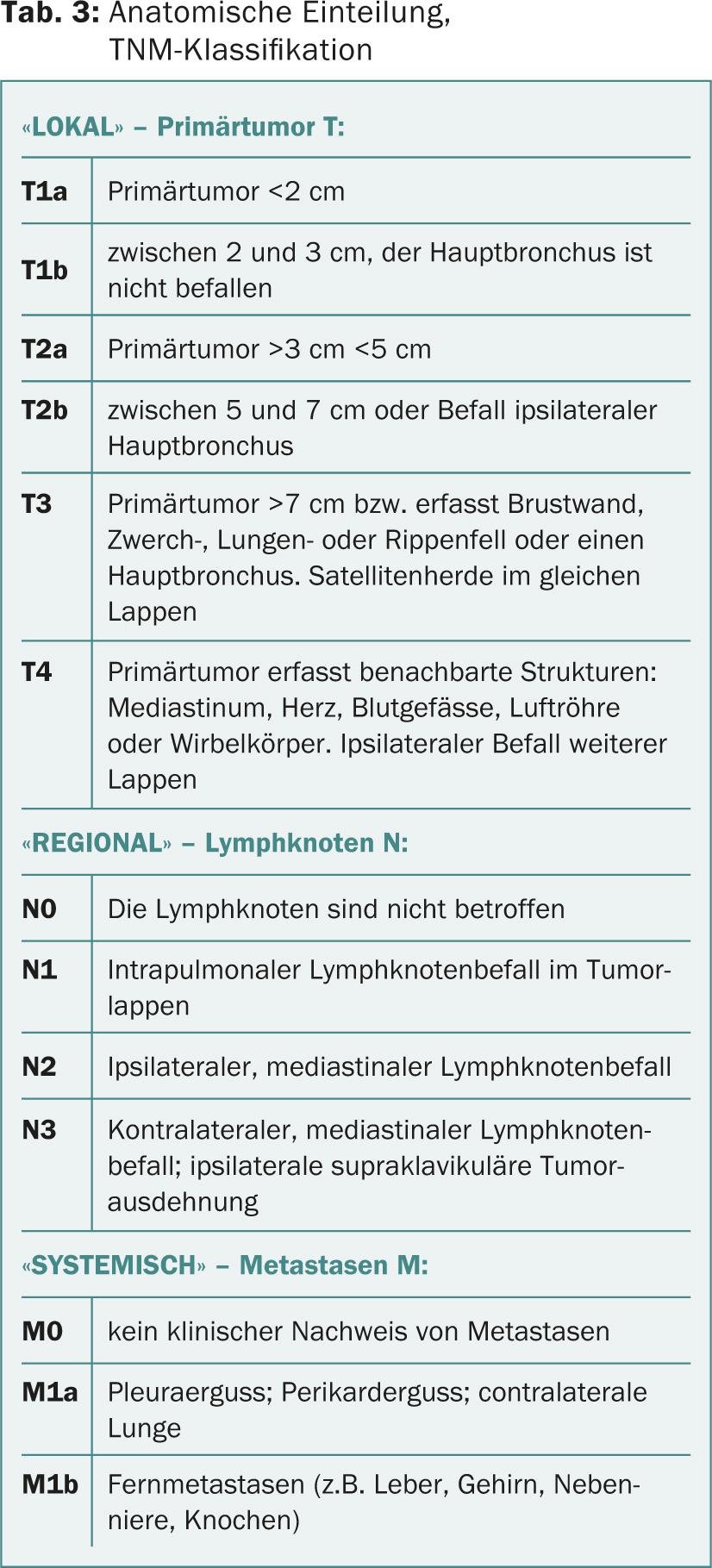
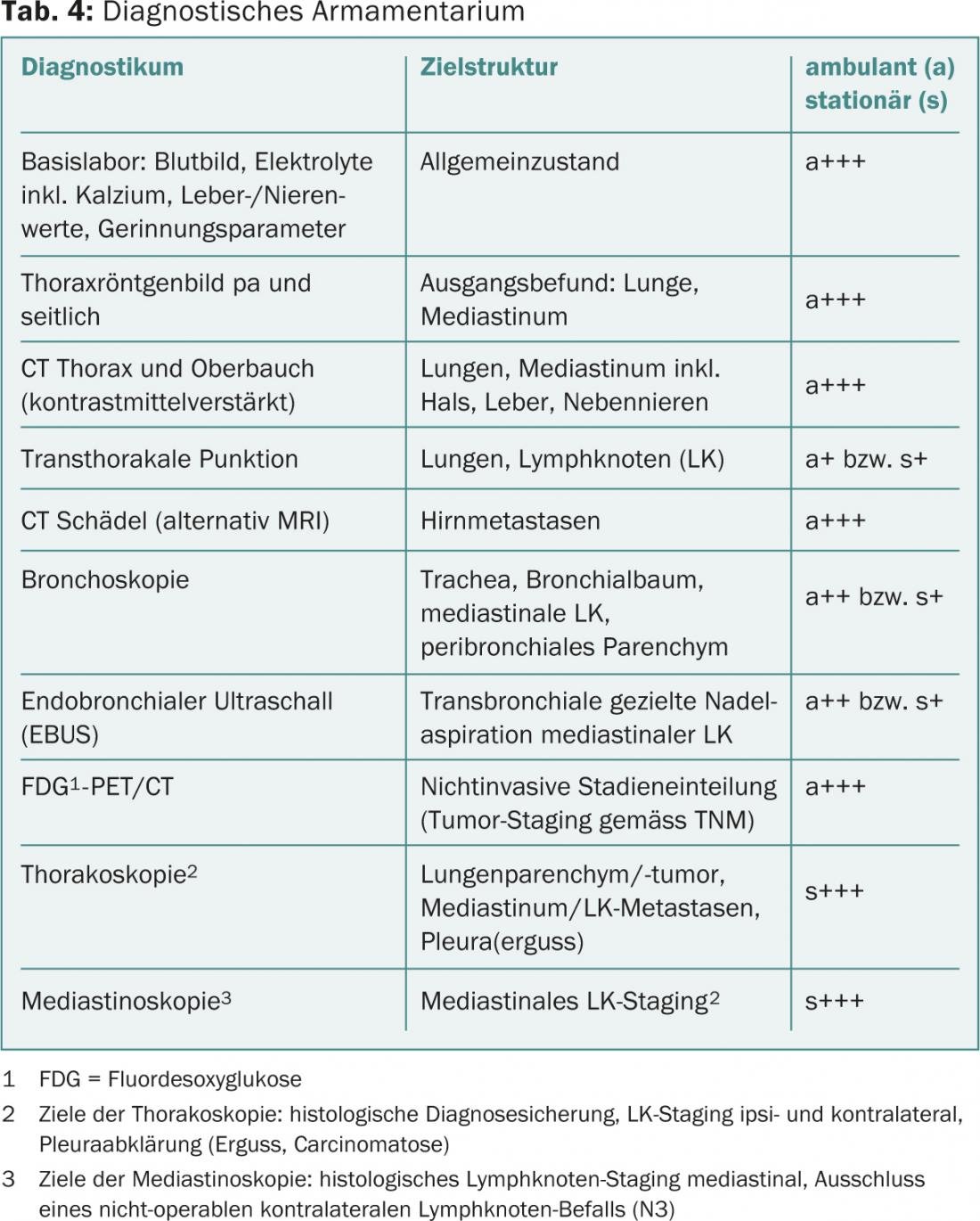
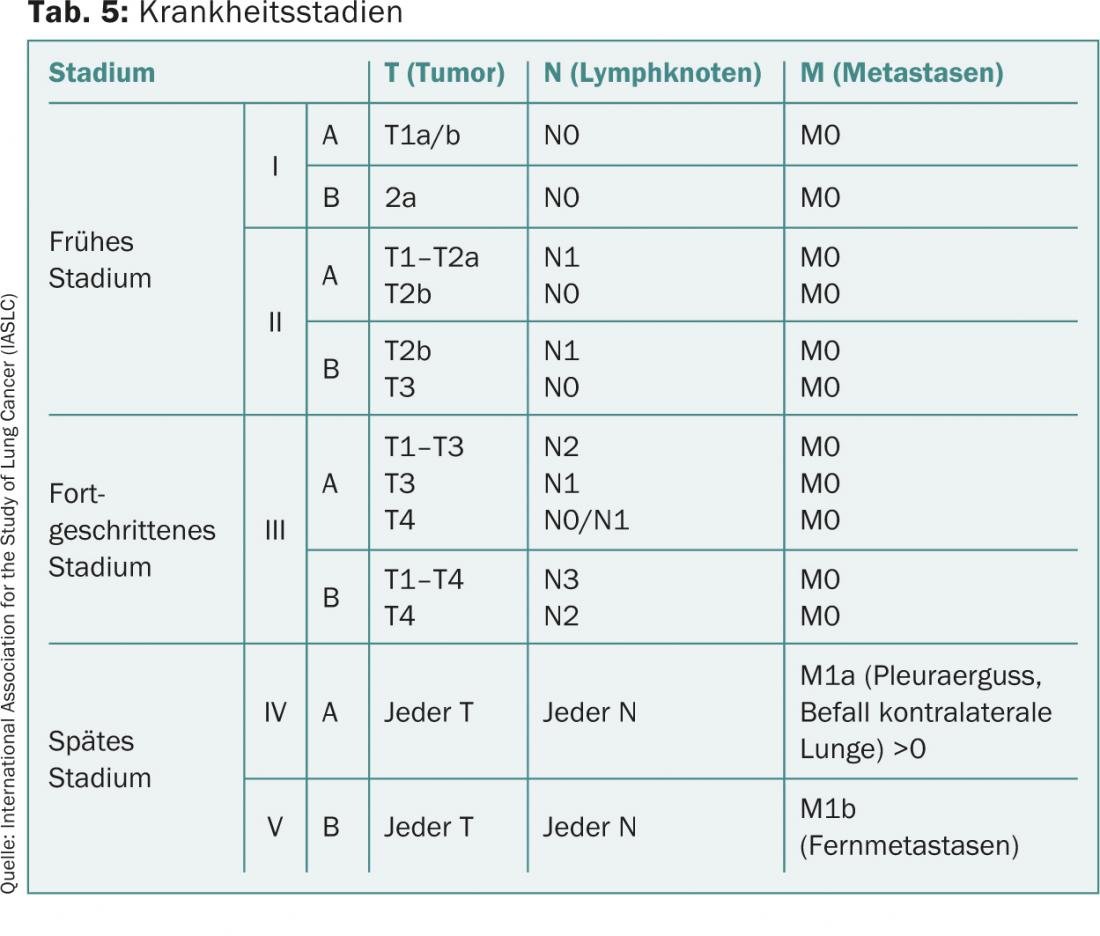
La connaissance de la classification histologique (tableau 2) et anatomo-pronostique (tableau 3) du cancer du poumon ainsi que de l’arsenal diagnostique (tableau 4) permet une cascade de détection et d’investigation ciblée, économique et faisant gagner du temps.
Le cancer du poumon symptomatique
La majorité des symptômes qui accompagnent le cancer du poumon ne sont pas spécifiques (tableau 1). Il est donc d’autant plus important de mettre ces symptômes en relation avec le profil de cancer du poumon du patient concerné, c’est-à-dire avec ses éventuels facteurs de risque. Les risques les plus importants de développer un cancer du poumon résultent de facteurs environnementaux :
- Tabagisme (85%) (10% des fumeurs développent un cancer du poumon !)
- Exposition professionnelle à l’amiante/l’arsenic/le nickel (6-8%)
- Radon (5-7%)
- Rayonnements ionisants (2%)
- Pollution atmosphérique générale (en fonction du lieu).
- D’autres facteurs de risque importants pour le développement d’un cancer du poumon sont
- Âge >50 ans
- Cancers des voies respiratoires supérieures/inférieures (à la fois dans les antécédents personnels et familiaux)
- le tabagisme passif (qui entraîne en soi une augmentation du risque d’un facteur 1,5 à 2,5)
Si la majorité de ces facteurs s’appliquent, il convient d’en tirer des conclusions diagnostiques, c’est-à-dire de pondérer les signes et résultats de la maladie relevés comme des manifestations possibles du cancer dans le cadre d’un diagnostic différentiel. Par exemple, la triade : abus de nicotine, BPCO et hémoptysie mérite d’être explorée malgré une radiographie thoracique négative.
C’est l’état de santé du patient qui détermine si la suite de la procédure peut être ordonnée par le confrère établi et ensuite réalisée en ambulatoire. En présence d’une insuffisance respiratoire, d’une hémoptysie avérée, d’une congestion des voies aériennes supérieures, de signes infectieux et septiques ou de symptômes neurologiques associés, l’hospitalisation d’urgence s’impose.
L’algorithme d’évaluation ambulatoire
Si l’état clinique du patient est stable, l’algorithme de la figure 1 indique la procédure ciblée.
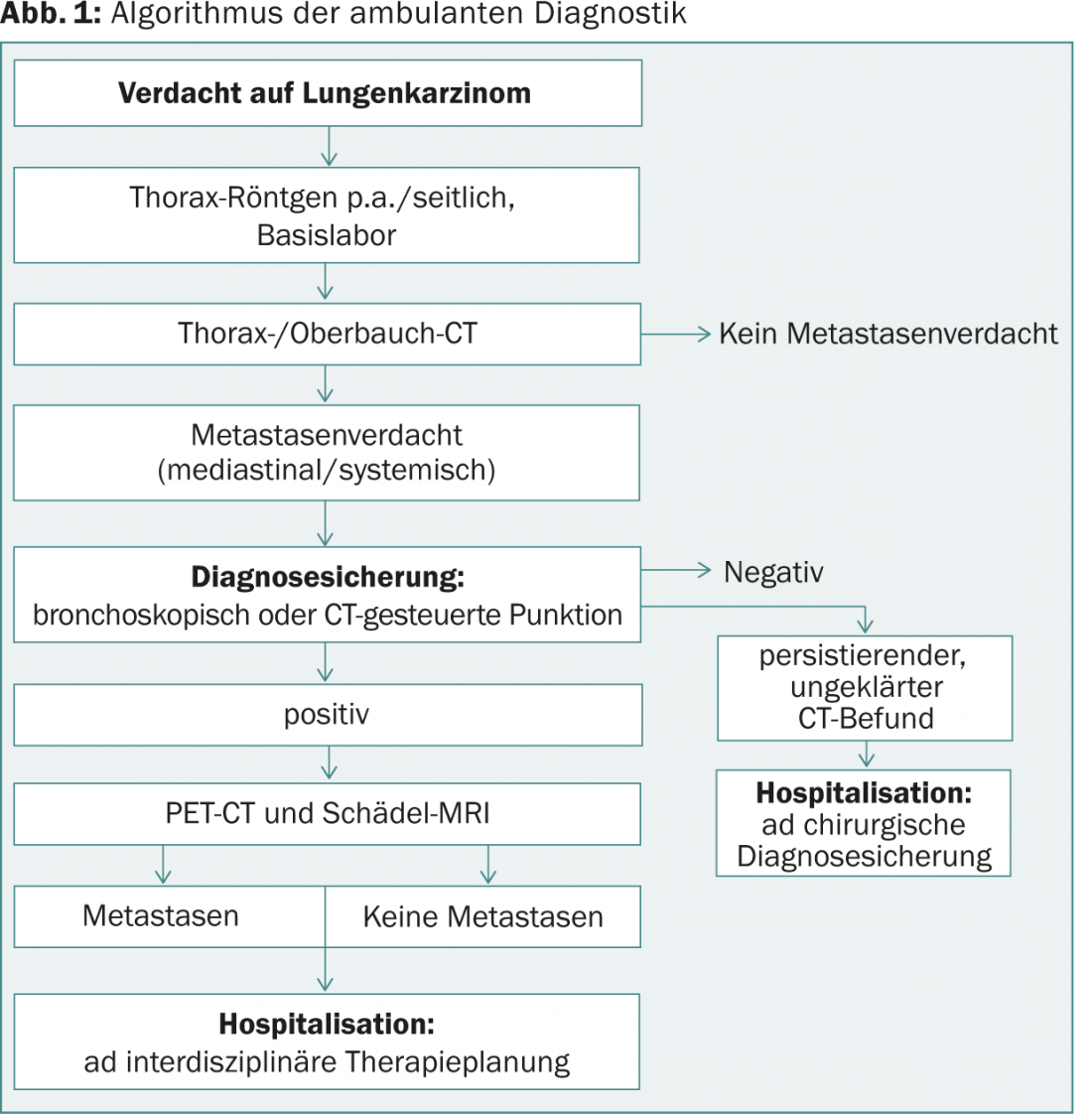
- Les résultats de laboratoire de routine ne sont pas spécifiques dans le cas du cancer du poumon ou indiquent des maladies concomitantes telles que des infiltrats post-sténotiques, pneumoniques, etc.
- Les marqueurs tumoraux (CRP, SCC, CEA, NSE, CYFRA 21-1, M2-PK) n’ont pas de valeur sûre dans le dépistage du cancer, leur sensibilité se situant entre 20 et 30%.
- La tomodensitométrie (TDM) thoracique documente la localisation et l’étendue de la pathologie régionale, mais ne fournit aucune information sur son étiologie. En cas d’accessibilité technique, il est possible de tenter simultanément une confirmation diagnostique par scanner, cytologie ou histologie.
- La bronchoscopie est un examen clé. Elle représente la localisation et l’étendue de l’atteinte des voies aériennes et sert également à prélever des échantillons de tissus endo- et transbronchiques pour établir un diagnostic histologique. Associée à une sonde d’échographie (EBUS), la bronchoscopie permet, outre le diagnostic de la tumeur primaire, de réaliser avec une grande précision ce que l’on appelle un staging des ganglions lymphatiques médiastinaux (sensibilité >90%).
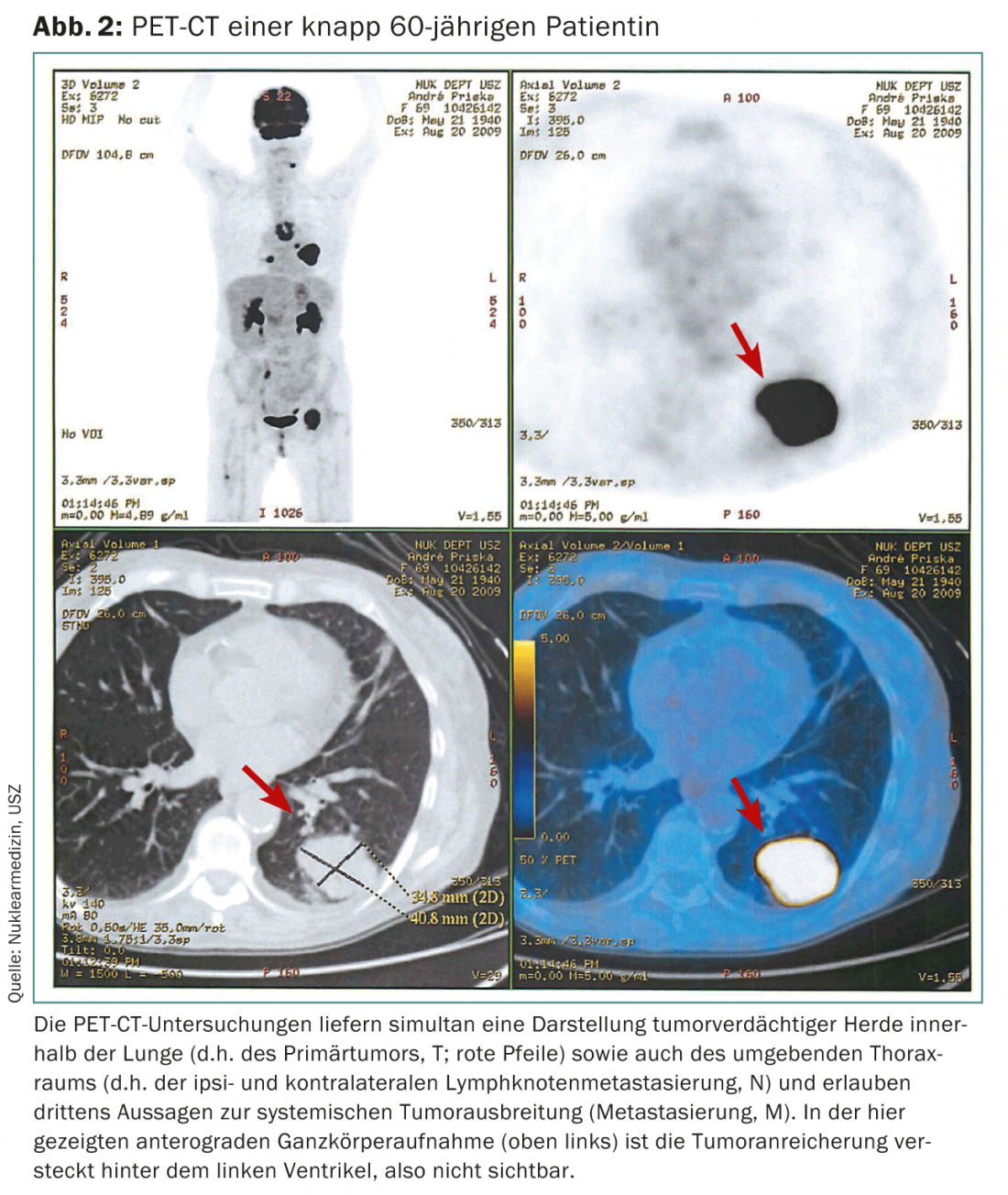
- Si le diagnostic est confirmé, l’étape suivante est la tomographie par émission de positrons (TEP), qui permet de visualiser la tumeur sur l’ensemble du corps (fig. 2). Le TEP est associé à un scanner pour mieux identifier les foyers tumoraux potentiels. Cela permet d’avoir une vision locale (T), régionale (N) et systémique de la situation, ce qui est important pour la suite. (M) de la tumeur (tableaux 3 et 5).
- Pour exclure les métastases cérébrales, un scanner ou une IRM du crâne est nécessaire ; en raison du taux élevé de glucose dans le cerveau, le PET n’est pas adapté dans ce cas.
Procédure de suivi en milieu hospitalier en vue d’une thérapie
Une fois que les examens possibles en ambulatoire ont été effectués, la collaboration active du collègue au cabinet médical prend fin. La suite de la procédure doit se faire en milieu hospitalier et peut inclure une thoracoscopie ou une médiastinoscopie comme étape diagnostique supplémentaire. Une fois les diagnostics internes à la clinique terminés, le tumorboard interdisciplinaire (oncologues, radiothérapeutes, chirurgiens, pneumologues) détermine la marche à suivre.
Aux stades de la maladie avec intention de traitement curatif (I à IIIb), la procédure suit les normes internationales établies. Dans les stades palliatifs (IIIb et IV), une approche basée sur le patient et les symptômes est recherchée – en tenant compte des études actuellement en cours. Grâce à l’expérience croissante de la médecine personnalisée, de nouvelles stratégies de traitement interdisciplinaires se dessinent, permettant des approches curatives dans certains cas, même à des stades jusqu’ici palliatifs.
Le cancer du poumon asymptomatique
Lorsque des radiographies conventionnelles du thorax ont été réalisées en deux plans, par exemple en raison d’un traumatisme ou d’une suspicion de pneumonie, le médecin libéral se trouve confronté à la découverte de foyers ronds pulmonaires non calcifiés chez ses patients. Le diagnostic différentiel est alors un carcinome pulmonaire présymptomatique. Si tel est le cas, la personne concernée doit être comptée parmi les 25% de patients atteints de cancer du poumon qui peuvent bénéficier d’un traitement chirurgical potentiellement curatif. Dans ce cas, la survie à 5 ans varie entre 25 et 85% en fonction du stade de la maladie. Sur la radiographie conventionnelle du thorax, les modifications du parenchyme sont visibles à partir d’environ 10 mm de diamètre, à condition qu’elles ne soient pas masquées par des structures osseuses ou par l’ombre du cœur.
Plus ils sont situés en périphérie du parenchyme, plus ils peuvent être distingués des vaisseaux pulmonaires touchés de manière orthograde. La figure 3 résume l’approche diagnostique des foyers pulmonaires non clairs.
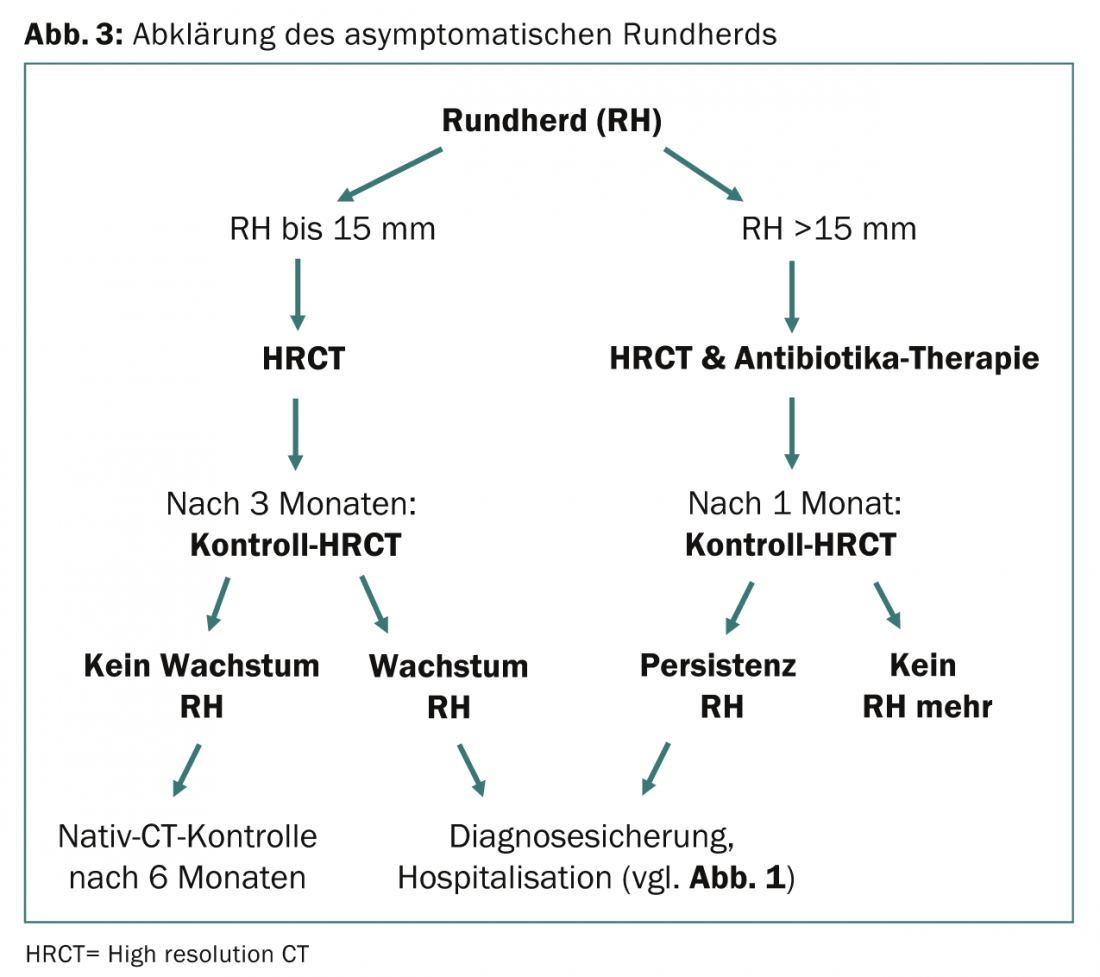
Les foyers ronds non calcifiés jusqu’à 15 mm de diamètre doivent être prouvés par tomodensitométrie et contrôlés à nouveau par tomodensitométrie trois mois plus tard. Le scanner haute résolution (qui ne nécessite pas de produit de contraste, ce qui le rend nettement plus économique) est adapté à cet effet. En cas d’augmentation de la taille de la lésion, une confirmation histologique du diagnostic est indiquée.
Si un foyer rond a un diamètre supérieur à 15 mm, il ne doit plus être détectable au scanner de suivi après un mois sous traitement antibiotique. Dans le cas contraire, le diagnostic doit être forcé. En cas de détection d’un carcinome positif, un algorithme tel que celui illustré à la figure 1 est ensuite appliqué.
CONCLUSION POUR LA PRATIQUE
- L’intervention médicale prophylactique – le sevrage tabagique – est de loin l’approche la plus efficace pour réduire le cancer du poumon.
- Une connaissance aussi structurée que possible du cancer du poumon facilite les considérations de diagnostic différentiel chez les patients symptomatiques, ainsi que la recherche ciblée de cas parmi les patients à risque.
- Le diagnostic ne nécessite en principe pas d’hospitalisation si la mise en évidence du carcinome pulmonaire se fait par tomographie assistée par ordinateur (cytologie) ou par bronchoscopie (cytologie, histologie).
- Le PET-CT permet des classifications anatomiques différenciées, précise et oriente la procédure diagnostique ultérieure.
- En cas de symptômes cliniques graves et en l’absence de confirmation cytologique ou histologique du diagnostic, une hospitalisation est nécessaire.
Littérature :
- Hopwood P, et al : Symptoms at presentation for treatment in patients with lung cancer : implications for the evaluation of palliative treatment. Le groupe de travail sur le cancer du poumon du Medical Research Council. Br J Cancer 1995 ; 71 : 633.
- Tanoue LT, et al : Cancer du poumon : épidémiologie et carcinogenèse. In : Shields TW, Locicero J, Ponn RB, Rusch VW (Ed) : General Thoracic Surgery (Chirurgie thoracique générale). Lippincott Williams & Wilkins 2005, 1425-1441.
- I-ELCAP : http://ICScreen.med.cornell.edu.
- National Lung Screening Trial by National Cancer Institute, États-Unis : www.cancer.gov/NLST.
- Goeckenjan G, et al. : Prévention, diagnostic, traitement et suivi du carcinome pulmonaire. Lignes directrices interdisciplinaires S3 de la Société allemande de pneumologie et de médecine respiratoire et de la Société allemande du cancer 2010.
- Yoshizawa A, et al : Impact de la proposition de classification IASLC/ATS/ERS des adénocarcinomes pulmonaires : sous-groupes pronostiques et implications pour la révision ultérieure de la classification basée sur l’analyse de 514 cas de stade I. Modern Pathology 2011 ; 24 : 653-664.
- Rami-Porta R, et al : Le système de staging TNM révisé pour le cancer du poumon. Ann Thorac Cardiovasc Surg 2009 ; 15(1) : 4-9.
InFo Oncologie & Hématologie 2013 ; 1(1) : 10-15