Chez les diabétiques de type 2, la fonction rénale doit être contrôlée à intervalles réguliers. Il existe aujourd’hui des traitements modernes qui peuvent ralentir la progression de la néphropathie diabétique. Si l’utilisation précoce d’un inhibiteur de SGLT-2 n’apporte pas l’amélioration souhaitée, il faut envisager comme alternative un GLP-1-RA ou une combinaison avec d’autres substances actives (par ex. finerenone).
Le diabète de type 2 est l’une des causes les plus fréquentes d’insuffisance rénale chronique ( IRC) à long terme [1]. “Sebastian Meyhöfer, directeur de l’Institut d’endocrinologie et de diabétologie et chef du service d’endocrinologie, de diabétologie et de médecine métabolique de l’Hôpital universitaire du Schleswig-Holstein (Allemagne) [2]. L’IRC favorise l’hypertension artérielle et constitue un facteur de risque cardiovasculaire pertinent [3]. En outre, l’anémie rénale, l’acidose métabolique, l’hyperkaliémie, l’ostéopathie rénale et la calcification vasculaire due à l’hypocalcémie et à l’hyperphosphatémie font partie des complications de l’IRC [3].
À quelle fréquence les diabétiques de type 2 doivent-ils être dépistés pour l’IRC ?
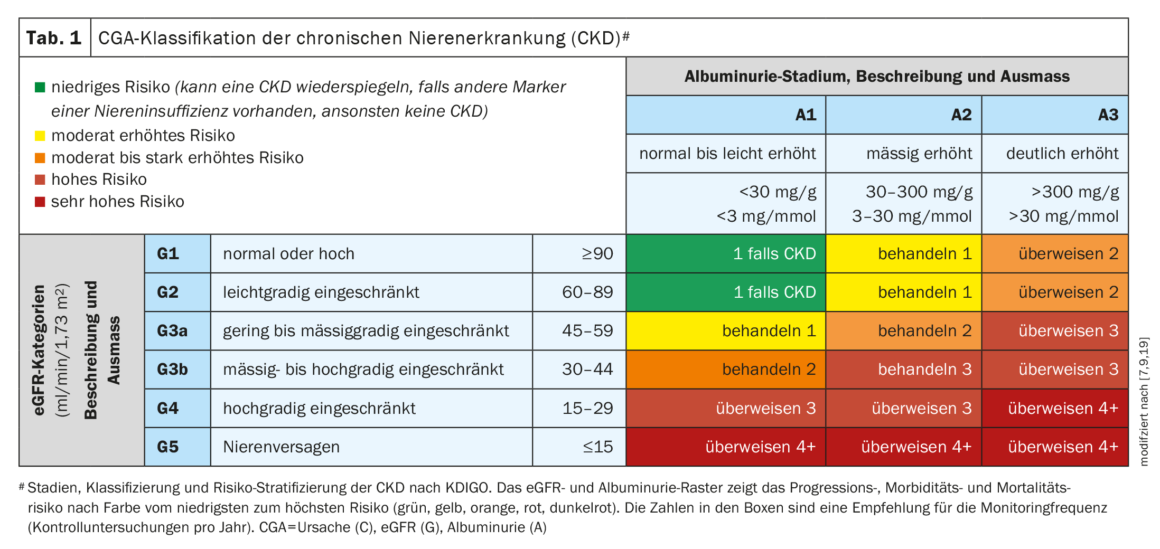
Un contrôle régulier des paramètres diagnostiques pertinents pour vérifier la fonction rénale est très important dans le diabète de type 2 (DT2) afin de détecter le plus tôt possible une IRC et de prévenir sa progression par un traitement adéquat. Il est recommandé de rechercher une albuminurie au moins une fois par an, et de déterminer également le DFGe (débit de filtration glomérulaire estimé) [4]. En cas de résultat positif concernant l’eGFR (<60 ml/min par 1,73m2) ou l’albuminurie (UACR ≥30 mg/g), l’examen doit être répété après une période donnée [5]. Si un DFG réduit ou une excrétion urinaire d’albumine importante est détectable pendant au moins 3 mois, il s’agit d’une insuffisance rénale chronique [6].
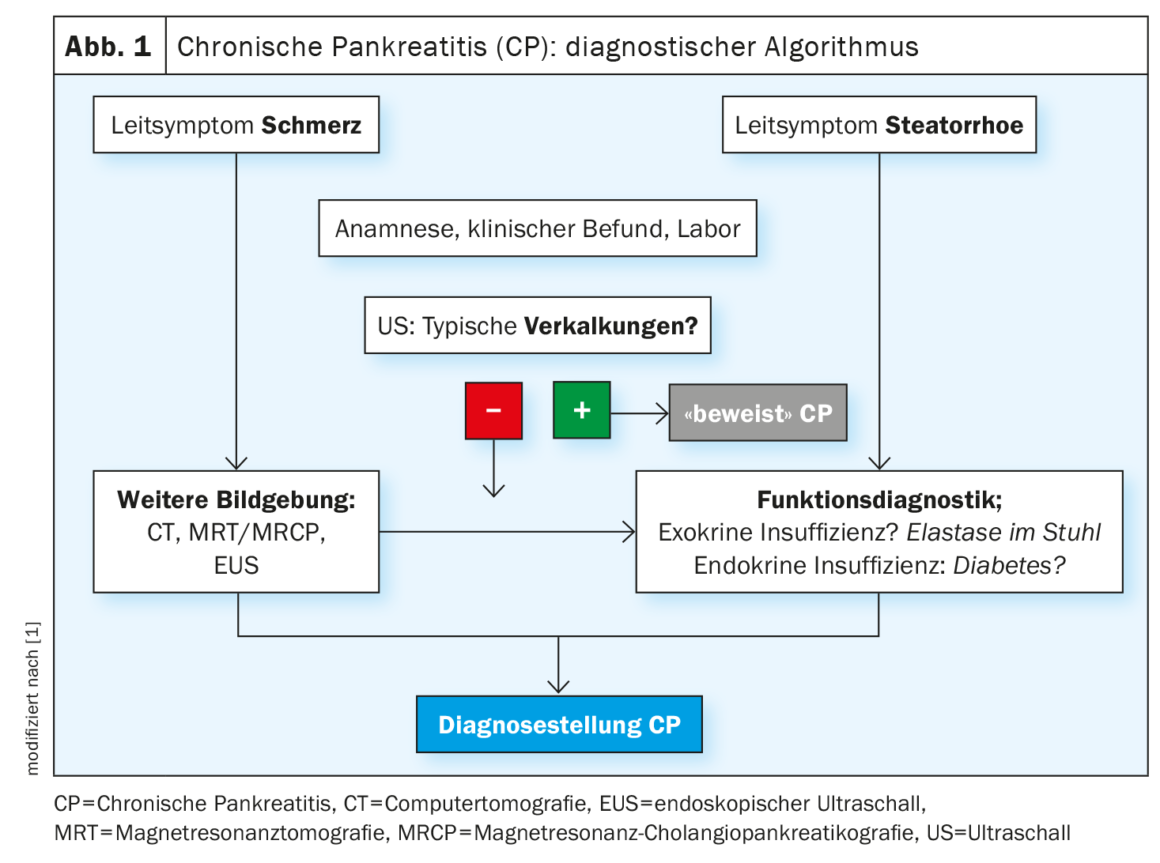
La Société suisse de néphrologie recommande également de dépister les patients atteints de diabète de type 2 au moins une fois par an pour détecter la présence d’une IRC [7,8]. Le degré d’altération de la fonction rénale peut être classé selon le schéma CGA : Cause , catégorie de DFG (G1-G5), catégorie d’albuminurie (A1-A3) [7,9]. Le schéma CGA est présenté dans le tableau 1 et l’algorithme de dépistage recommandé est résumé de manière compacte dans la figure 1 .
SGLT-2-i : la dapagliflozine et l’empagliflozine protègent les reins
Dans les directives actuelles sur le traitement du DT2, les agonistes des récepteurs du GLP$-1 (GLP-1-RA) et les inhibiteurs du SGLT&-2(SGLT-2-i) occupent une place importante en raison de leur bénéfice supplémentaire en termes de protection des organes, qui a été prouvé à plusieurs reprises. Si les seules mesures de mode de vie ne sont pas suffisantes chez les patients atteints de DT2, une évaluation du risque cardiorespiratoire doit être effectuée en premier lieu, conformément au guide national de soins allemand (NVL). [2,10]. En présence d’une maladie cardiovasculaire/cardio-vasculaire cliniquement significative, il est recommandé d’associer la metformine à un SGLT-2-i ou à un GLP-1-RA dès le début du traitement médicamenteux**. “Nous choisissons la substance en fonction du critère de risque correspondant”, explique le professeur Meyhöfer [2]. Chez les diabétiques souffrant d’insuffisance rénale chronique, l’utilisation du SGLT-2-i est privilégiée [3]. “Pour tous les patients souffrant d’une maladie rénale chronique jusqu’à un DFGe de 20 ml/min, il a été démontré que les inhibiteurs du SGLT-2 sont très efficaces, non seulement pour les critères d’évaluation rénaux, mais aussi pour la combinaison décès cardiovasculaire et nécessité de dialyse”, a expliqué le professeur Julia Weinmann-Menke, responsable de l’unité de néphrologie de la médecine universitaire de l’université Johannes-Gutenberg de Mayence (D). [11]. Le bénéfice néphroprotecteur de la dapagliflozine a notamment été démontré de manière impressionnante dans l’étude DAPA-CKD-(“Dapagliflozin And Prevention of Adverse outcomes in Chronic Kidney Disease”) . Le principal résultat de l’étude était que l’utilisation de la dapagliflozine chez les patients atteints d’IRC avec ou sans DT2 était associée à une réduction du risque d’insuffisance rénale et d’hospitalisation [12,13]. Mais des preuves d’efficacité pertinentes sont désormais également disponibles pour l’empagliflozine. L’étude EMPA-KIDNEY (“Study of Heart and Kidney Protection with Empagliflozin”) a démontré un bénéfice cardioprotecteur et néphroprotecteur dans toutes les catégories de DFGe [14,15].
$ GLP=Glucagon-like Peptide
& SGLT=sodium-glucose cotransporter
** Dans une récente prise de position de la Société Suisse d’Endocrinologie et de Diabétologie (SSED), il est proposé d’associer d’emblée la metformine à un SGLT-2-i ou à un GLP-1-RA chez tous les patients DT2, indépendamment du risque cardiorénal [20].
Approches thérapeutiques combinables pour ralentir l’IRC
Le traitement de l’IRC dans le DT2 s’adresse aux facteurs hémodynamiques (pression artérielle élevée et/ou pression intraglomérulaire), aux aspects métaboliques (mauvais contrôle glycémique) et aux facteurs inflammatoires-fibrotiques, a expliqué le Pr Meyhöfer [2]. SGLT-2-i influencent à la fois les facteurs hémodynamiques et métaboliques. Si les valeurs cibles ne sont pas atteintes ou en cas d’intolérance, un GLP-1-RA peut être utilisé comme alternative. Il existe plusieurs possibilités pour une escalade thérapeutique supplémentaire. Chez les patients présentant une albuminurie et une hypertension, la ligne directrice actuelle du KDIGO recommande un blocage du système rénine-angiotensine-aldostérone (SRAA) [16]. En cas de risque résiduel élevé de progression de l’IRC et d’événements cardiovasculaires ou d’albuminurie persistante (>30 mg/g), un antagoniste des récepteurs aux minéralocorticoïdes (ARM) non stéroïdien peut être envisagé. Le finerenon est actuellement le seul ARM non stéroïdien dont les bénéfices rénaux et cardiovasculaires ont été démontrés. Les études FIDELIO-DKD (Finerenone in Reducing Kidney Failure and Disease Progression in Diabetic Kidney Disease), FIGARO-DKD (Finerenone in Reducing Cardiovascular Mortality and Morbidity in Diabetic Kidney Disease) et l’analyse FIDELITY [16–18] basée sur ces études ont montré que le finerenone peut freiner la progression de la maladie rénale diabétique.
Congrès : la diabétologie sans frontières
Littérature :
- Fondation allemande du rein : Diabète et maladies rénales, www.nierenstiftung.de/fuer-betroffene/niere-a-bis-z/diabetes-und-nierenerkrankungen,(dernière consultation 23.03.2023)
- «Kardio-renal-metabolisches Syndrom, Pathophysiologie und aktuelle Therapieoptionen. Aus Sicht der Diabetologie», Prof. Dr. med. Sebastian Meyhöfer. Diabetologie grenzenlos, 03.02.2023.
- «Chronische Niereninsuffizienz», www.medix.ch/wissen/guidelines/chronische-niereninsuffizienz, Zuletzt revidiert: 01/2021. Dernière modification : 02/2023, (dernière consultation 23.03.2023)
- Landgraf R, et al.: Therapy of Type 2 Diabetes. Exp Clin Endocrinol Diabetes 2022 Sep;130(S 01): S80-S112. doi: 10.1055/a-1624-3449.
- «Rationelle Labordiagnostik zur Abklärung Akuter Nierenschädigungen und Progredienter Nierenerkrankungen», interdisziplinäre s2-Leitlinie, 2021,
https://register.awmf.org,(dernier appel 23.03.2023) - Greite R, Schmidt-Ott K: Was ist gesichert in der Therapie der chronischen Nierenerkrankung? [What is confirmed in the treatment of chronic kidney disease?]. Inn Med (Heidelb) 2022; 63(12): 1237–1243.
- Schweizerische Gesellschaft für Nephrologie, www.swissnephrology.ch/wp/wp-content/uploads/2021/11/161121_SGN_Pocketguide_CKD_Web_A4_d.pdf, (dernière consultation 23.03.2023)
- SGED: GDMD Kriterien für ein «gutes» Disease Management Diabetes in der Grundversorgung, www.sgedssed.ch/fileadmin/user_upload/6_Diabetologie/64_Ressourcen_Hausarzt/Diabetes_Kriterien_2017_SGED_def.pdf, (dernière consultation 23.03.2023)
- Association américaine du diabète. 5. faciliter le changement de comportement et le bien-être pour améliorer les résultats en matière de santé : les normes de soins médicaux dans le diabète-2021. Diabetes Care 2021 Jan ; 44(Suppl 1) : S53-S72.
- Ligne directrice nationale de soins (NVL) sur le diabète de type 2 – Publication partielle, 2e édition, 25 mars 2021.
- “Syndrome cardio-rénal métabolique, physiopathologie et options thérapeutiques actuelles. Du point de vue de la néphrologie”, Univ.-Prof. Dr. med. Julia Weinmann-Menke. Diabétologie sans frontières, 03.02.2023.
- Heerspink HJL, et al.: Rationale and protocol of the Dapagliflozin And Prevention of Adverse outcomes in Chronic Kidney Disease (DAPA-CKD) randomized controlled trial. Nephrol Dial Transplant 2020; 35(2): 274–282.
- Heerspink HJL, et al.: DAPA-CKD Trial Committees and Investigators. Dapagliflozin in Patients with Chronic Kidney Disease. N Engl J Med 2020; 383(15): 1436–1446.
- Bakris G, et al. : Effets de la canagliflozine chez les patients dont le DFGe de base est <30 ml/min par 1,73 m2 : analyse de sous-groupe de l’essai randomisé CREDENCE. Clin J Am Soc Nephrol. 2020 ; 15(12):1705-1714.
- Chertow GM, et al.: DAPA-CKD Trial Committees and Investigators. Effects of Dapagliflozin in Stage 4 Chronic Kidney Disease. J Am Soc Nephrol 2021; 32(9): 2352–2361.
- Rossing P, et al.: Executive summary of the KDIGO 2022 Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease: an update based on rapidly emerging new evidence. Kidney Int 2022; 102(5): 990–999.
- Bakris GL, et al.: FIDELIO-DKD Investigators. Effect of Finerenone on Chronic Kidney Disease Outcomes in Type 2 Diabetes. N Engl J Med 2020; 383(23): 2219–2229.
- Pitt B, et al.: FIGARO-DKD Investigators. Cardiovascular Events with Finerenone in Kidney Disease and Type 2 Diabetes. N Engl J Med 2021; 385(24): 2252–2263.
- Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. Kidney Int 2013; 3(Suppl): 1–150.
- Gastaldi G, et al.: Summary: Swiss Recommendations of the Society for Endocrinology and Diabetes (SGED/SSED) for the Treatment of Type 2 Diabetes Mellitus (2023), www.ksa.ch (dernière consultation 23.03.2023)
HAUSARZT PRAXIS 2023; 18(4): 24–26