Le nombre de légionelloses est en augmentation en Suisse depuis le début du millénaire. Le début rapide d’une antibiothérapie ciblée peut réduire la mortalité ainsi que les effets secondaires liés aux antibiotiques et contribue aux objectifs de l'”antimicrobial stewardship”. L’étude Swiss LEGIO a notamment évalué le choix de l’antibiotique et la durée du traitement chez les patients présentant une infection à Legionella confirmée.
Après une baisse du nombre de cas de légionellose en 2020, probablement due aux mesures prises contre le Covid-19, la tendance à la hausse se poursuit depuis lors [1]. En 2022, le taux de déclaration des cas de légionellose confirmés en Suisse a atteint le niveau le plus élevé jamais enregistré, soit 6,9 cas pour 100 000 habitants. Comme le montrent les statistiques, les personnes âgées de sexe masculin sont particulièrement touchées. Le taux de déclaration le plus élevé a été enregistré chez les personnes appartenant au groupe d’âge des plus de 80 ans. La plupart des cas de légionellose surviennent pendant les mois d’été [2,3]. La légionellose se développe principalement dans les conduites d’eau, les robinets, les bains à remous ou les systèmes de ventilation et les tours de refroidissement à des températures comprises entre 25 et 45 degrés Celsius. La contamination se fait principalement par inhalation d’aérosols contenant des légionelles. Il n’y a guère de risque à avaler de l’eau contaminée, car l’acide gastrique présent dans l’estomac tue les légionelles.
Étude nationale cas-témoins avec différentes questions
Bigler et al. ont présenté cette année, à l’occasion du Joint Annual Meeting de la Swiss Society for Infectious Diseases (SSI) avec la Swiss Society for Mikrobiology (SSM) et la Swiss Society for Hospital Hygiene (SSHH), des analyses de jeux de données provenant de 20 cabinets de spécialistes ou de services hospitaliers avec des patients ayant participé à l’étude Swiss LEGIO entre juillet 2022 et mars 2024 [4]. L’accent a été mis sur l’évaluation de l’utilisation d’antibiotiques 24 heures après la confirmation du diagnostic de légionellose. Cela a été fait en référence à la directive nationale suisse sur la pneumonie acquise en milieu communautaire [4,6]. En cas d’infection confirmée à Legionella, la directive suisse recommande d’arrêter les bêta-lactamines et de passer à une monothérapie ciblée à base de quinolones, de macrolides ou de tétracyclines, avec une durée de traitement de 7 à 10 jours (ou de 14 à 21 jours pour les patients immunodéprimés).
La plupart des patients ont reçu une antibiothérapie conforme aux directives.
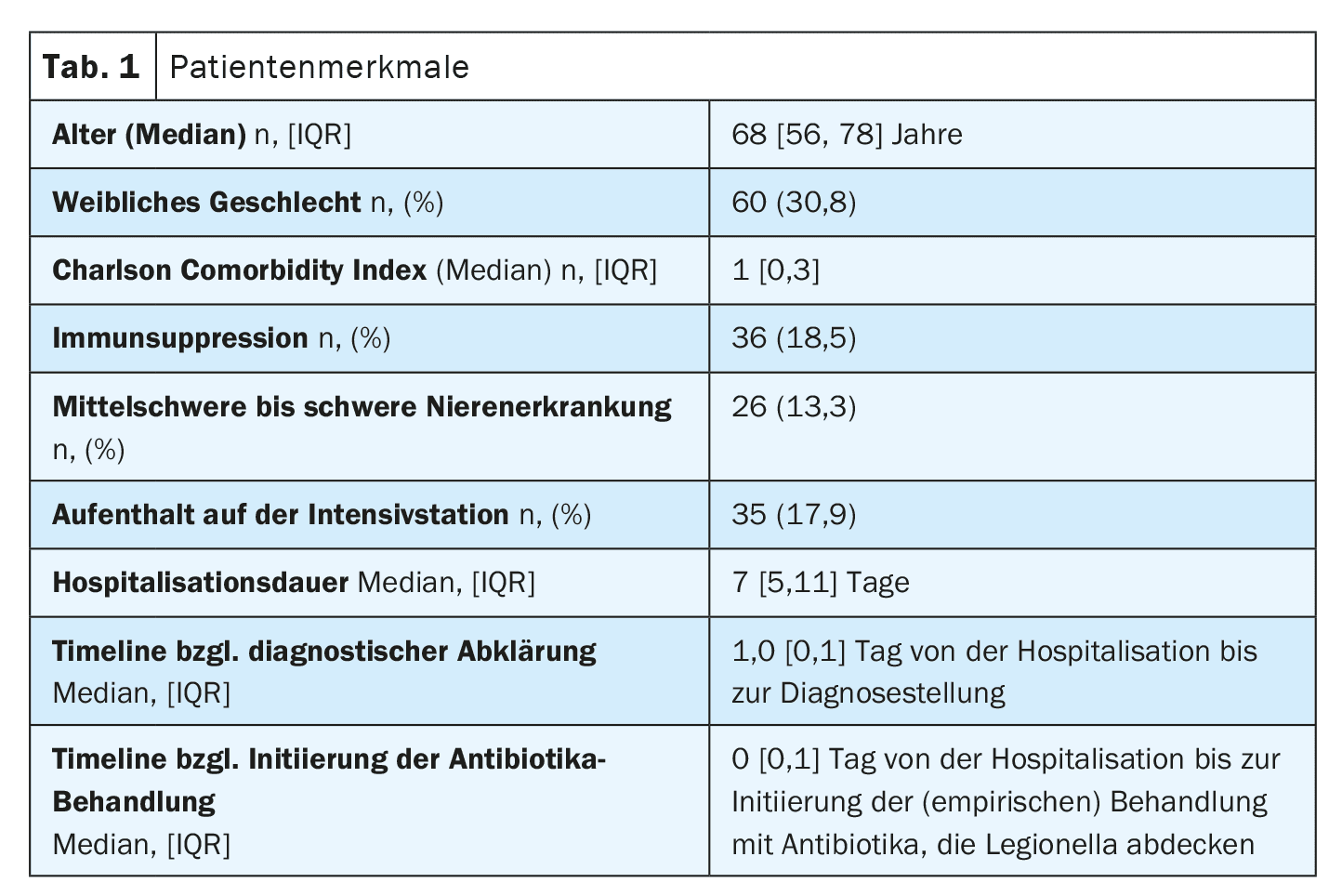
195 patients atteints de légionellose ont été inclus dans l’analyse [4]. 88,2% des patients ont reçu un traitement (empirique) avec des antibiotiques efficaces contre la légionellose dans les 24 heures suivant la confirmation du diagnostic. Les caractéristiques des patients sont présentées dans le tableau 1 [4]. Une prescription d’antibiotiques entièrement conforme aux lignes directrices a été faite à 79,6% des patients atteints de légionellose. Pour une minorité d’entre eux, les écarts suivants par rapport à la procédure proposée dans la ligne directrice ont été constatés :
- Chez 11,8% des patients (n=23) qui ne présentaient pas de co-infection, le traitement par bêta-lactamines a été poursuivi après la confirmation du diagnostic.
- Chez 10 patients (5,1%) présentant des troubles de la fonction rénale, la lévofloxacine a été administrée à une dose sous-optimale (pas de dose de charge).
- Une antibiothérapie a été prescrite à 4 patients (2,1%) qui ne couvrait pas la légionellose.
Chez 35,4% des patients atteints de légionellose, la durée du traitement par quinolones, macrolides ou tétracyclines s’est avérée supérieure de 4 jours en moyenne à celle proposée par les lignes directrices (IQR=3,4). Pour 37,5% des patients, un changement des macrolides aux quinolones a été observé au cours du traitement. Cela n’a pas eu d’effet sur la durée adéquate du traitement.
En résumé, la prescription d’antibiotiques a été en grande partie conforme aux directives, ce qui atteste d’une grande sensibilisation à la légionellose d’une part et aux recommandations des directives d’autre part [4].
Congrès : Joint Annual Meeting SSI/SSHH/SSTTM
Littérature :
- Bulletin OFSP 39 du 25 septembre 2023, www.bag.admin.ch,(dernière consultation 11.09.2024).
- “La maladie du légionnaire en Suisse et dans la Principauté du Liechtenstein, de 2008 à 2017”. Bull OFSP 2018 ; n° 21 : 7-11.
- “Légionellose : rapport de situation 2022”, Office fédéral de la santé publique OFSP ; 2023, www.bag.admin.ch,(dernière consultation 11.09.2024).
- Bigler M, et al : Adherence to antimicrobial treatment guidelines for Legionnaires’ disease – results from the SwissLEGIO multicentre study. Posters SSI ; P024, Joint Annual Meeting SSI/SSHH/SSTTM, 28-30.08.2024.
- “Legionellose (maladie du légionnaire)”, www.bag.admin.ch/bag,(dernière consultation 12.09.2024).
- Société suisse d’infectiologie (SSI) : Pneumonie/Pneumonie acquise par voie ambulatoire CAP, https://ssi.guidelines.ch/guideline/3007/de,(dernière consultation 13.09.2024).
HAUSARZT PRAXIS 2024 ; 19(10) : 40 (publié le 17.10.24, ahead of print)