Après une blessure, les attentes concernant le retour au sport doivent être clarifiées dès le départ et des objectifs clairs doivent être fixés. La rééducation adaptée aux différentes phases se fait en équipe. La décision de savoir quand un patient peut reprendre le sport doit être prise individuellement selon des critères clairs. Les tests fonctionnels permettent d’objectiver ces décisions. La biologie, la physiologie et la psychologie doivent être restaurées avant que le patient ne reprenne le sport.
Quand pourrai-je reprendre le sport ? C’est souvent l’une des premières questions que les patients posent à leur médecin traitant après une blessure. Il est difficile de répondre à cette question de manière générale, car le moment où un patient est à nouveau “apte” à faire du sport dépend de différents facteurs. Dans l’idéal, il devrait y avoir un processus de décision systématique avec des critères clairs. En tant que médecin, vous êtes souvent tiraillé entre l’entraîneur, le thérapeute et l’athlète [1]. L’objectif final est de retrouver le niveau sportif d’avant la blessure. Le temps nécessaire pour y parvenir dépend du type de sport et de l’intensité. Le remplacement du ligament croisé antérieur est un exemple de retour au sport, car il s’agit de l’une des opérations les plus fréquentes en traumatologie du sport et fait donc l’objet de recherches approfondies.
Qui parvient à revenir au sport ?
Une méta-analyse récente portant sur environ 7500 patients a montré que huit patients sur dix parviennent à reprendre le sport après un remplacement du ligament croisé [2]. Toutefois, seuls 65% d’entre eux retrouvent le niveau qu’ils avaient avant l’opération et une bonne moitié d’entre eux pratiquent à nouveau un sport de compétition. Ces données permettent de définir un patient idéal pour un retour au sport réussi après une plastie de remplacement du ligament croisé antérieur : Le patient est jeune (OR 1,4) et sportif d’élite (OR 2,5 pour le niveau qu’il avait avant l’accident, 6,0 pour le sport de compétition), a reçu une greffe d’ischio-jambiers (OR 2,4 pour le sport de compétition), a un score IKDC normal pour documenter les blessures du genou (OR 1,9) dans le suivi et les tests fonctionnels latéraux, en outre, il a une attitude positive et n’a pas peur [2].
Rééducation progressive adaptée aux phases
La rééducation après une blessure se fait généralement au sein d’une équipe interdisciplinaire de physiothérapeutes, de médecins et d’entraîneurs, et éventuellement de psychologues du sport. L’objectif est la récupération fonctionnelle en tenant compte de la biologie, du métabolisme et des déficits neuromusculaires et en prenant en considération les aspects psychosociologiques [3]. La cicatrisation des tissus mous se fait par phases – la rééducation doit donc être construite de manière adaptée (Fig. 1) .
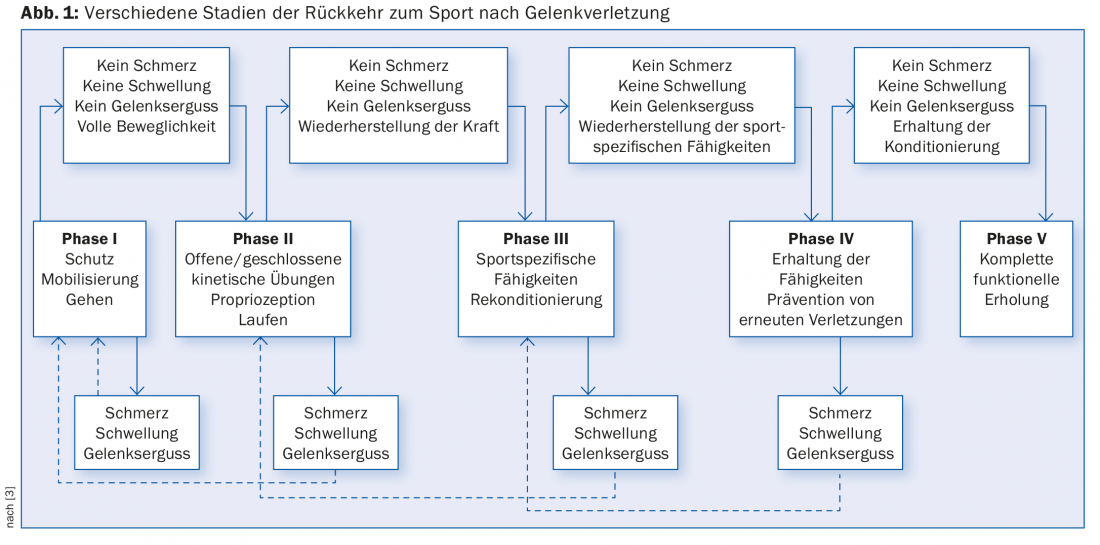
Il est difficile de formuler des recommandations fondées sur des preuves, car les phases se chevauchent et varient également d’un individu à l’autre. Il est plus judicieux de convenir d’objectifs et de procéder par étapes, en s’adaptant aux possibilités individuelles du patient. Des activités sportives peu contraignantes pour les genoux, comme l’aquajogging ou le vélo (sur ergomètre), peuvent être intégrées à la thérapie. Pour reprendre le sport, les processus biologiques de guérison doivent être suffisamment avancés, les fonctions physiologiques rétablies et la disponibilité mentale intacte.
Facteurs biologiques
D’une part, les facteurs biologiques sont intrinsèques, c’est-à-dire que le patient idéal est un non-fumeur aussi sain, sportif et motivé que possible. Après le remplacement du ligament croisé antérieur, les facteurs extrinsèques comprennent le sport pratiqué et son intensité, mais aussi la procédure chirurgicale choisie avec une reconstruction anatomique appropriée, le choix du greffon et une fixation stable, et donc l’expérience du chirurgien. D’autres facteurs déterminants sont les lésions concomitantes des ligaments, des ménisques ou du cartilage. Si les conditions d’un retour au sport sont réunies pour ces facteurs, la voie est libre pour un déroulement normal des phases de guérison après une blessure ligamentaire.
Après la phase initiale d’inflammation de quelques jours, la revascularisation s’effectue pendant dix jours à six semaines. Le remodelage de la cicatrice dure encore six semaines. Après environ quatre mois, le nouveau collagène a mûri et s’est structurellement adapté aux contraintes. Dans le cas du remplacement du ligament croisé, cette phase se poursuit par ce que l’on appelle la ligamentisation, qui décrit la transformation structurelle du greffon. L’histologie et l’imagerie par résonance magnétique permettent de mettre en évidence des processus de remodelage dans le greffon pendant une période pouvant aller jusqu’à deux ans [4]. Le délai de guérison le plus court est de quatre mois pour le traitement conservateur et de six mois après le remplacement du ligament croisé [5].
Aspects de la physiologie
La lésion du ligament croisé antérieur entraîne une perte au moins partielle de la proprioception. La perte de l’arc réflexe limite les capacités sensorielles. La coordination des muscles doit être réapprise et centralisée après la blessure et, comme tout apprentissage, la vitesse dépend du nombre de répétitions, ce qui prend du temps et varie d’une personne à l’autre. Il est important de pratiquer tôt et activement, c’est pourquoi il est utile que le patient reçoive un soutien physiothérapeutique le plus rapidement possible après la blessure.
Souvent, certaines instabilités des axes des jambes existent déjà avant la blessure, suite à des déséquilibres et des déficits de force, qui sont entre autres responsables de la blessure. Tout l’axe est responsable d’un fonctionnement correct – les muscles du tronc, en particulier les muscles de la hanche, et l’ensemble des muscles des jambes. L’objectif est d’éviter une position fonctionnelle en valgus. En termes de force, il existe également des déficits postopératoires, qui concernent toujours le muscle quadriceps fémoral (moteur du genou) ; celui-ci doit être réentraîné (au moins de manière isométrique) le plus tôt possible [6].
Aspects psychologiques
Les facteurs psychosociaux sont responsables de jusqu’à 50% des patients qui ne reprennent pas le sport [7]. Au stress physique s’ajoute le stress psychologique, avec une perte de confiance en soi et de l’anxiété. La peur de se blesser à nouveau est normale, mais elle ne doit pas conduire à un comportement d’évitement, mais doit être surmontée. Il est judicieux de clarifier les attentes et de fixer des objectifs réalistes, y compris d’éventuels objectifs intermédiaires, dès le début de la thérapie. Une physiothérapie déjà préopératoire aide le patient à s’adapter mentalement au chemin qu’il doit parcourir et est corrélée à un bon résultat. Il est important de soutenir le sportif dans sa motivation et de l’entretenir. Un suivi étroit et de qualité par un kinésithérapeute motivé est probablement le soutien le plus important.
L’objectif : la stabilité fonctionnelle
La possibilité d’atteindre une stabilité fonctionnelle dépend, entre autres, du sport principal et des composants de charge correspondants. La condition préalable statique est le rétablissement de la stabilité de l’articulation du genou en translation antéro-postérieure et en particulier en rotation. Le volume d’entraînement joue un rôle essentiel dans la compensation des déficits et des déséquilibres musculaires. Dans ce contexte, les facteurs d’influence neuromusculaires tels que la proprioception et le temps de réaction musculaire sont déterminants pour le fonctionnement de l’articulation concernée.
Outre la motivation de l’athlète, les facteurs psychologiques importants sont la conformité et le sentiment d’efficacité personnelle.
Évaluation de l’aptitude au sport
L’évaluation commence par un entretien : Quelles sont les exigences, où en est-on, comment le physiothérapeute et l’entraîneur voient-ils les choses ? Pour une évaluation subjective, des systèmes de scoring tels que Lysholm, IKDC, Tegner, KOOS ou ACL-QoL etc. se sont établis [8]. Un examen clinique complet de l’articulation, y compris pour exclure d’éventuelles nouvelles lésions concomitantes, est obligatoire. Outre l’évaluation de la trophicité, l’amplitude des mouvements est également documentée par comparaison latérale. La stabilité objective – au moins la translation tibiale antérieure – peut être mesurée à l’aide du tiroir antérieur et du test de Lachmann et quantifiée à l’aide d’instruments tels que le Rolimeter ou le KT 1000. Pour objectiver la stabilité rotationnelle, il existe dans la pratique clinique quotidienne le standard du test du pivot et du décalage, qui n’est pas toujours facile à évaluer. Les mesures de force isocinétiques (test Cybex) donnent un bon aperçu des éventuelles différences de force entre le membre blessé et le membre sain et mettent en évidence les déséquilibres entre les fléchisseurs et les extenseurs.
Pour vérifier le fonctionnement, différents tests fonctionnels se sont établis (fig. 2). Ils consistent essentiellement en des exercices d’équilibre et différents tests de saut. Le plus souvent, le patient est ensuite comparé transversalement à un collectif de référence, mais l’idéal serait d’effectuer des mesures longitudinales. Ces tests prennent beaucoup de temps et sont donc jusqu’à présent presque exclusivement utilisés dans le sport de compétition. Grâce à un nouveau dispositif de test simplifié, nous testons actuellement tous les patients blessés aux ligaments croisés à l’hôpital cantonal d’Aarau avant leur retour au sport [9]. L’objectif est d’identifier et de cibler les déficits spécifiques afin de réduire le taux de blessures récurrentes.

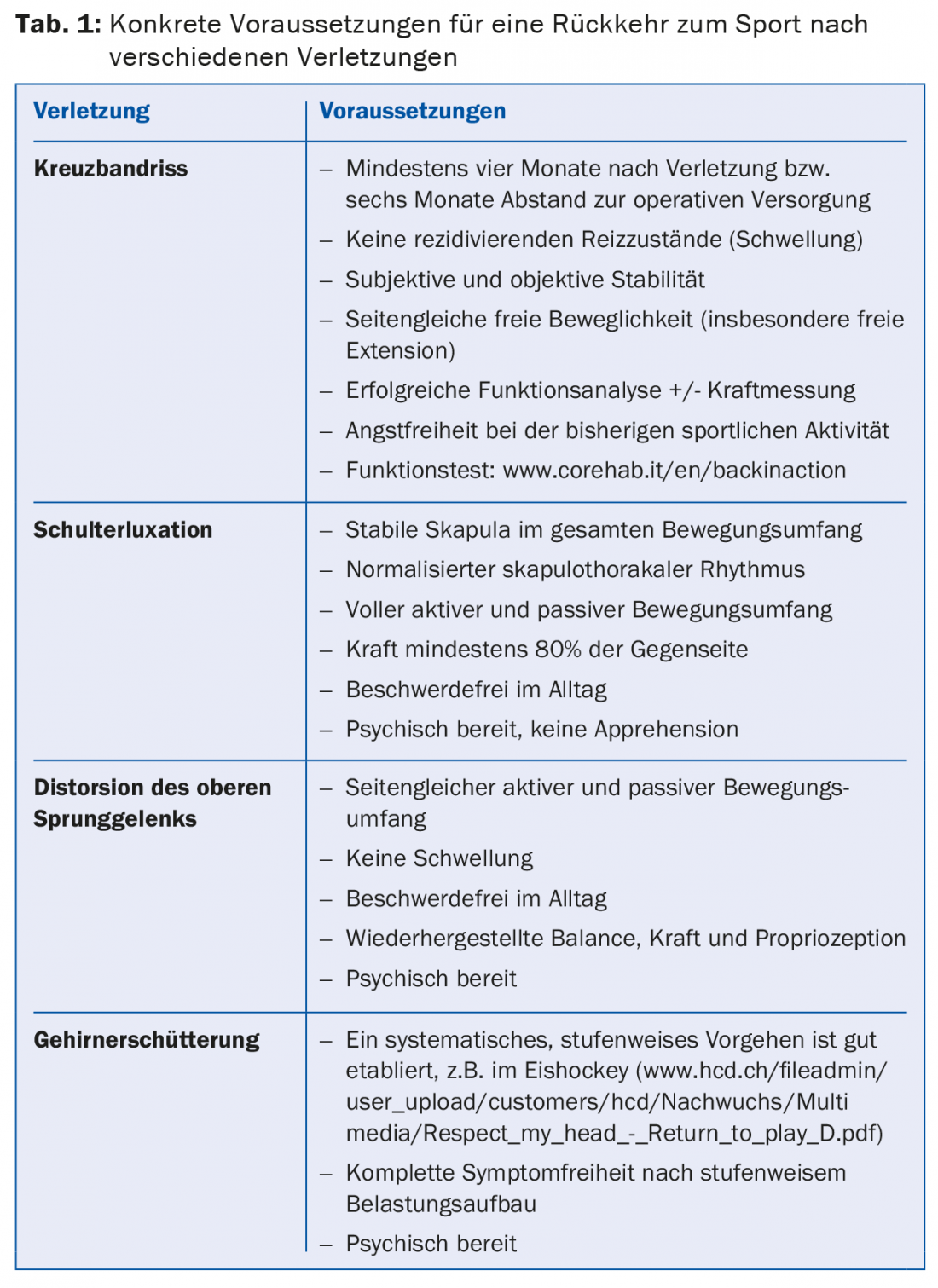
Le tableau 1 donne un aperçu des conditions concrètes pour un retour au sport après différentes blessures.
Prévention des blessures
Lors de la reprise du sport, il faut toujours penser à la prévention. Après une plastie des ligaments croisés, jusqu’à 10% des patients subissent une nouvelle rupture et jusqu’à 23% subissent une rupture du côté opposé. La physiothérapie doit donc toujours être symétrique afin de compenser les déficits neuromusculaires préexistants. Mais l’important n’est pas seulement un entraînement fonctionnel, mais aussi le développement musculaire, la mobilité et l’endurance. La stabilité posturale, c’est-à-dire la perception du corps dans l’espace, joue un rôle essentiel dans la prévention des blessures. Il est recommandé d’utiliser des programmes d’entraînement bien établis comme FIFA 11+ (http://f-marc.com/11plus/home) [10].
Littérature :
- Shrier I, et al. : Retour au jeu après une blessure : quelle décision faut-il prendre ? Br J Sports Med 2014 ; 48(5) : 394-401.
- Ardern CL, et al : Cinquante-cinq pour cent de retour au sport de compétition après une chirurgie de reconstruction du ligament croisé antérieur : une revue systématique et une méta-analyse mises à jour incluant des aspects de la fonction physique et des facteurs contextuels. Br J Sports Med 2014 ; 48(21) : 1543-1552.
- Roi GS, et al. : Retour à la compétition après une blessure athlétique : la rééducation sportive dans son ensemble. Apunts Med Esport 2010 ; 45 : 181-184.
- Moshiri A, Oryan A : Ingénierie des tissus tendineux et ligamentaires, guérison et médecine régénérative. J Sports Med Doping Stud 2013 ; 3 : 126.
- Petersen W, Zantop T : Retour au jeu suite à la reconstruction du LCA : enquête auprès de chirurgiens arthroscopistes expérimentés (instructeurs AGA). Arch Orthop Trauma Surg 2013 ; 133(7) : 969-977.
- Petersen W, et al : Retour au jeu suite à la reconstruction du LCA : une revue systématique sur les déficits de force. Arch Orthop Trauma Surg 2014 ; 134(10) : 1417-1428.
- Ardern CL, et al : A systematic review of the psychological factors associated with returning to sport following injury. Br J Sports Med 2013 ; 47(17) : 1120-1126.
- Rodriguez-Merchan EC : Instruments de genou et échelles d’évaluation conçus pour mesurer les résultats. J Orthop Traumatol 2012 ; 13(1) : 1-6.
- Herbst E, et al. : Évaluations fonctionnelles pour la prise de décision concernant le retour au sport suite à la reconstruction du LCA. Partie II : application clinique d’une nouvelle batterie de tests. Knee Surg Sports Traumatol Arthrosc 2015 ; 23(5) : 1283-1291.
- Barengo NC, et al : Impact du programme d’entraînement FIFA 11+ sur la prévention des blessures chez les joueurs de football : une revue systématique. Int J Environ Res Public Health 2014 ; 11(11) : 11986-12000.
PRATIQUE DU MÉDECIN DE FAMILLE 2015 ; 10(8) : 20-23











