L’obésité morbide est un facteur de risque central pour le développement de complications secondaires potentiellement mortelles. Jusqu’à récemment, la chirurgie bariatrique était la seule méthode efficace pour les personnes souffrant d’obésité afin d’obtenir une réduction durable du poids corporel et de la masse graisseuse excédentaire. Il a été démontré que les agonistes des récepteurs du GLP-1 et les agonistes doubles du GLP1/GIP peuvent contribuer de manière significative à réduire l’obésité et les problèmes de santé qui y sont associés.
En Suisse, environ 12% des hommes et 10% des femmes sont obèses et bien plus encore sont en surpoids, a indiqué le Dr Lukas Burget, médecin-chef du service d’endocrinologie/diabétologie de l’hôpital cantonal de Lucerne [1]. Plusieurs facteurs favorisent l’apparition de l’obésité. Il s’agit notamment d’une prédisposition génétique et d’un mode de vie caractérisé par un manque d’activité physique et une mauvaise alimentation. Cependant, les causes sont plus complexes que ce que l’on pensait jusqu’à présent. “Considérez l’obésité comme une maladie chronique et traitez-la en conséquence”, a appelé le conférencier. Le fait que la perte de poids soit si difficile est également lié à la biologie de l’évolution. Pour être prêts en cas de pénurie, il était vital pour nos ancêtres de manger le plus possible lorsque l’occasion se présentait [2]. Aujourd’hui encore, cette programmation comportementale est facilement activable, mais les aliments sont disponibles presque à tout moment et nous faisons moins d’exercice.
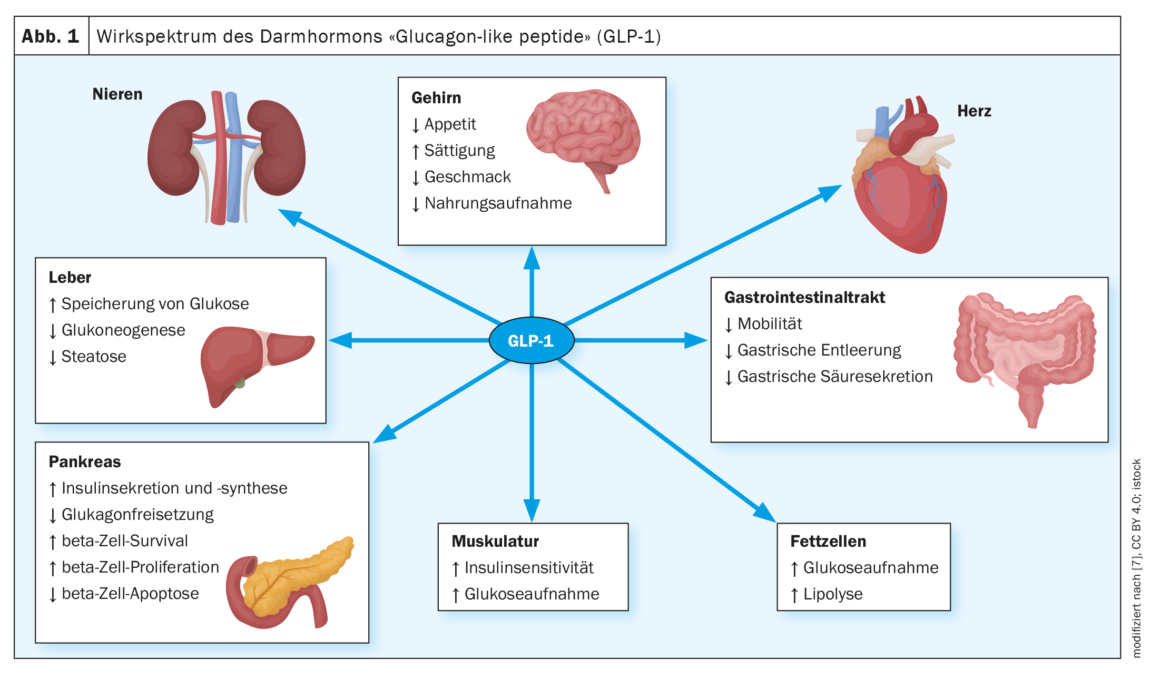
| Comment se produit la sensation de satiété ? La libération de cholécystokinine par les cellules endocrines de la partie supérieure de l’intestin grêle induit la satiété. La cholécystokinine contrôle la vidange de la vésicule biliaire ainsi que la sécrétion d’enzymes par le pancréas. Le glucagon-like peptide-1 (GLP-1) provenant des cellules endocrines de la partie inférieure de l’intestin grêle déclenche également la satiété et inhibe la vidange gastrique lorsque les glucides et les lipides arrivent jusqu’à ce niveau. En outre, le GLP-1 stimule la sécrétion d’insuline par les cellules bêta du pancréas. Les hormones pancréatiques que sont l’insuline, le glucagon et l’amyline ont également un effet amplificateur sur la satiété. |
| d’après [2] |
La régulation de l’appétit est régie par des mécanismes complexes
“L’appétit n’est pas un système simplement construit”, a prévenu le Dr Burget en expliquant les trois piliers de l’appétit : la faim conduit à une alimentation motivée par l’homéostasie, le plaisir à une alimentation hédoniste et l’habitude à une alimentation exécutive [1]. Le premier s’explique biologiquement : Les incrétines telles que le glucagon-like peptide 1 (GLP-1) (Fig. 1) et le polypeptide inhibiteur gastrique (GIP) vous incitent à manger. L’alimentation hédoniste fait intervenir des facteurs psychologiques ou des neuropeptides – par exemple, le métabolisme de la dopamine est impliqué. Alors que le premier peut désormais être relativement bien influencé par des médicaments, la modulation des systèmes dopaminergiques est beaucoup plus difficile et comporte davantage de risques d’effets secondaires. Il est théoriquement possible d’influencer l’alimentation à motivation hédoniste en modifiant le mode de vie, par exemple en ne mangeant plus de dessert. C’est facile à dire, mais la mise en œuvre est souvent difficile. La perception humaine est en outre sujette à des distorsions cognitives – ce que l’on appelle le “greenwashing” fait par exemple référence au fait que l’on estime qu’un burger avec une feuille de salade est moins calorique qu’un burger sans salade. L’industrie alimentaire en profite pour faire croire au consommateur qu’il s’agit d’un repas sain, mais qui contient en fait plus de calories qu’il n’en faut.
L’obésité comme facteur de risque de maladies secondaires potentiellement mortelles
“L’obésité est une maladie chronique – le corps veut retrouver son poids”, sait le Dr Burget. Il faut d’une part s’efforcer de perdre du poids et d’autre part traiter les comorbidités. Il est prouvé que le surpoids et l’obésité sont des facteurs de risque pour le diabète, les maladies cardiovasculaires, la stéatose hépatique non alcoolique, les cancers et de nombreuses autres pathologies [3]. Les personnes souffrant d’obésité morbide sont également plus susceptibles de souffrir de limitations fonctionnelles et de problèmes psychologiques [3]. On sait que les patients ayant un IMC de 40 ont une espérance de vie réduite de 14 ans en moyenne par rapport à une personne ayant un IMC normal. Mais le conférencier déconseille de se fixer un IMC précis comme objectif thérapeutique. “Ne vous basez pas sur un IMC concret, le but est de faire perdre du poids au patient et de maîtriser les complications secondaires”, a souligné le Dr Burget. Bien qu’un IMC autour de 25 soit généralement considéré comme souhaitable, chez un patient qui a pu réduire son IMC de 40 à 32 grâce à un traitement par GLP-1-RA, cela peut être suffisant pour réduire les complications secondaires. “Essayez de classer les complications secondaires auxquelles le patient est confronté”, explique le conférencier en se référant au système de classification de l’obésité d’Edmonton (EOSS) [4]. Cet outil analyse l’état de santé global d’un patient et est plus pertinent que l’IMC pour prédire la survie. Les données d’une grande cohorte américaine (NHANES – National Health and Human Nutrition Examination Survey) montrent que la proportion de survivants diminue à mesure que le stade EOSS augmente, et ce de manière beaucoup plus nette que lors de la classification selon l’IMC [5].
| Le poids corporel est influencé par de nombreux facteurs externes et internes ainsi que par des mécanismes de régulation périphériques et centraux. Outre le contexte génétique individuel, les facteurs socioculturels et le mode de vie, les modifications des peptides de régulation de l’appétit et des structures de régulation du système nerveux central sont des facteurs importants de perturbation de l’équilibre énergétique. |
| d’après [2] |
Les complications secondaires peuvent être réduites par une perte de poids
“Il est possible de traiter ces complications secondaires”, a expliqué le Dr Burget, en citant l’exemple de deux patients : chez l’un, la perte de poids de 8 kg a entraîné une baisse de l’HbA1c-de 8,2 à 5,8 et l’autre, un homme de 49 ans souffrant d’un syndrome métabolique, a bénéficié d’un traitement par liraglutide (Saxenda®) en une réduction de l’IMC de 33 à 29 en 10 mois et, parallèlement, les valeurs de la tension artérielle se sont normalisées (plus besoin de traitement antihypertenseur). [1,6]. Une perte de poids de 10% est courante sous liraglutide, les super-répondeurs atteignant jusqu’à 15%, a rapporté le conférencier [1]. Il existe des preuves d’un effet de classe – par exemple, le semaglutide a une efficacité similaire – jusqu’à présent, seul le dosage de 1,0 mg est disponible avec Ozempic®, mais l’approbation du semaglutide 2,4 mg est attendue dans un avenir proche [1,6]. Le tirezzépatide s’est également avéré très efficace – cet agoniste dual GLP1/GIP est en fait un antidiabétique, mais des études menées chez des personnes non diabétiques ont permis d’obtenir une perte de poids allant jusqu’à 22%, a expliqué le conférencier [1]. Comparé au semaglutide 1 mg, le tirazépatide 15 mg s’est avéré supérieur tant en termes de réduction du poids corporel que de la masse grasse. Et ce, bien qu’il n’y ait pas de différence dans l’apport calorique. Il est probable que le tirazépatide stimule un peu plus la consommation d’énergie que le semaglutide. Les possibilités semblent loin d’être épuisées. Selon le Dr Burget [1], la place des agonistes du GLP-1 et des agonistes ou polyagonistes duaux GLP1/GIP dans le traitement de l’obésité va continuer à augmenter à l’avenir.
Littérature :
- «Pharmacological Therapies for Obesity», Dr. med. Lukas Burget, SGAIM Frühjahrstagung, 10.–12.5.2023.
- «Die Verführung: Appetit – Hunger – Sättigung», www.sge-ssn.ch/media/tabula_1-15_D-Report.pdf, (letzter Abruf 21.06.2023)
- «Neue Analyse von WHO/Europa bringt überraschende Trends bei der Prävalenz von Übergewicht und Adipositas in der Europäischen Region ans Licht», www.who.int/europe/de/news/item/07-12-2021-
new-analysis-from-who-europe-identifies-surprising-trends-in-rates-of-overweight-and-obesity-across-the-region, (letzter Abruf 21.06.2023) - Sharma AM, Kushner R: A proposed clinical staging system for obesity. Int J Obes (Lond) 2009; 33: 289–295.
- Padwal RS, et al.: Using the Edmonton obesity staging system to predict mortality in a population-representative cohort of people with overweight and obesity. CMAJ 2011; 183(14): 1059–1066.
- Arzneimittelinformation, www.swissmedicinfo.ch, (letzter Abruf 21.06.2023)
- Laurindo LF, et al.: GLP-1a: Going beyond Traditional Use. Int J Mol Sci 2022; 23(2): 739, www.mdpi.com/1422-0067/23/2/739, (letzter Abruf 21.06.2023).
HAUSARZT PRAXIS 2023; 18(7): 36–37