L’erenumab, un nouvel anticorps contre les récepteurs CGRP, pourrait ouvrir une nouvelle ère dans le traitement de la migraine. Les premiers résultats des études de phase II sont porteurs d’espoir.
Le “calcitonin gene-related peptide” (CGRP) joue un rôle important dans le développement des céphalées, probablement parce qu’il agit en premier lieu comme un puissant vasodilatateur et neuromodulateur. Bien que des études aient déjà montré que le CGRP était associé aux céphalées et aux migraines, son origine exacte et son mécanisme d’action sous-jacent n’ont pas encore été définitivement établis.
Un lien possible entre le CGRP, en tant que composant du système trigéminovasculaire, et les céphalées fait l’objet d’intenses discussions depuis 1988. C’est sur cette hypothèse qu’ont été développés les premiers antagonistes du CGRP, qui devaient notamment trouver leur application dans le traitement de la douleur aiguë. Cependant, l’utilisation de ces petits peptides a entraîné une augmentation des problèmes hépatiques graves, ce qui a finalement signifié la fin des antagonistes du CGRP dans un éventuel traitement de la migraine.
Le récepteur CGRP dans le cerveau
Le CGRP est en fait une variante épissée du gène de la calcitonine, qui produit un petit neuropeptide impliqué, entre autres, dans les processus de nociception. Le CGRP est principalement produit et sécrété à la suite de stimuli douloureux (Fig. 1). Il provoque une vasodilatation très efficace au niveau des vaisseaux, ce qui le rend en partie responsable, par exemple, de l’érythème de douleur qui apparaît fréquemment. La tâche initiale de la vasodilatation médiée par le CGRP est toutefois très différente : Il s’agit en premier lieu d’initier une réparation des dommages éventuels qui ont déclenché à l’origine le stimulus douloureux.
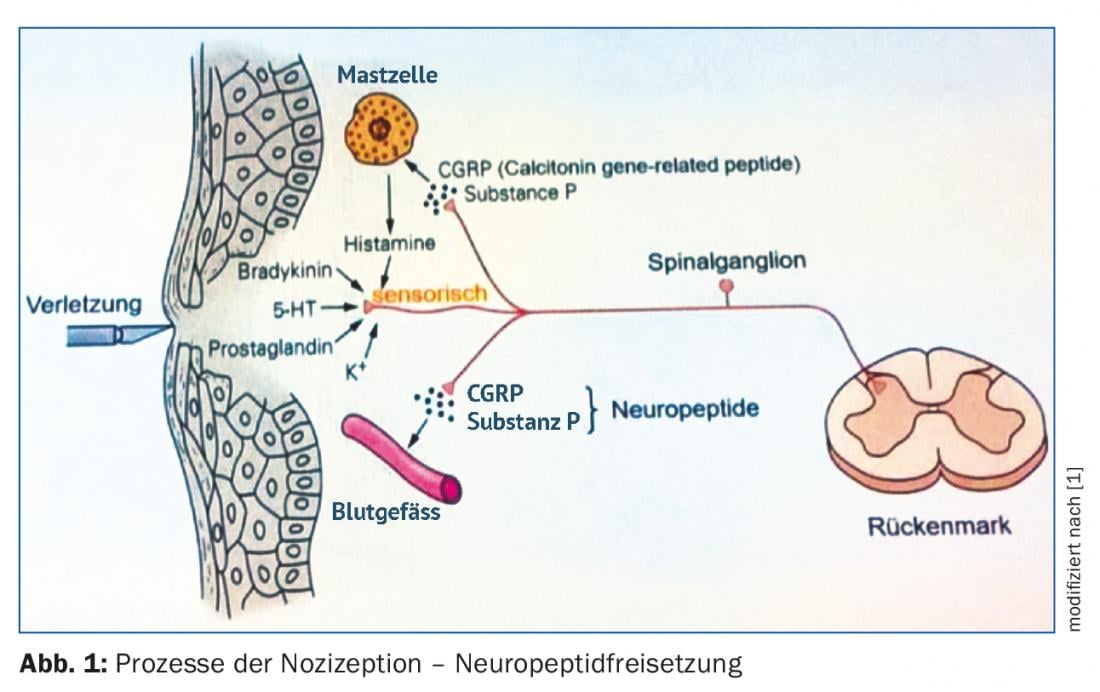
D’autres études ont également montré que le CGRP était élevé, par exemple, dans le plasma des veines jugulaires des patients migraineux. Il est très probable que le peptide ait également joué un rôle dans la symptomatologie de la douleur. En revanche, la source du peptide au sein du cerveau restait incertaine.
Le peptide CGRP a été détecté par immunohistochimie dans des structures cérébrales telles que la dure-mère, le ganglion trigéminal et le bulbe rachidien. Il a été démontré que son partenaire, le récepteur CGRP, se trouve également dans ces parties du cerveau. Cependant, le récepteur n’est produit que dans les cellules nerveuses qui ne fabriquent pas et ne libèrent pas elles-mêmes le ligand, le CGRP. En outre, le récepteur CGRP est présent dans les vaisseaux artériels de la dure-mère et dans les cellules mononucléaires du système immunitaire.
Une fois le ligand lié à son récepteur, celui-ci est activé, ce qui entraîne à son tour une augmentation intracellulaire de la concentration d’AMPc, un effecteur important de la transduction du signal dans les cellules. Ce processus a pu être empêché expérimentalement avec succès à la fois par le blocage du ligand CGRP et par l’inhibition du récepteur CGRP.
Conclusion : le CGRP et son récepteur se trouvent dans des zones du cerveau qui sont considérées comme étant en partie responsables de l’apparition des céphalées et des migraines. En outre, il est possible d’inhiber les deux de manière ciblée et de stopper ainsi les réactions consécutives. Ces deux éléments combinés ont fait du CGRP un candidat intéressant pour le développement d’éventuelles thérapies par anticorps dans la prévention de la migraine.
Données actuelles des études de phase II
Les premiers résultats de l’étude sur l’anticorps anti-récepteur CGRP erenumab sont en effet assez prometteurs, notamment les données d’une étude de phase II portant sur 483 patients souffrant de migraines épisodiques, répartis en quatre bras de traitement et recevant soit un placebo, soit l’anticorps (doses : 7 mg, 21 mg et 70 mg, respectivement). L’anticorps du récepteur CGRP a été administré par voie sous-cutanée toutes les quatre semaines pendant une période de trois mois [2].
Ce n’est qu’à la dose de 70 mg que l’érénumab a eu un effet significatif par rapport au placebo – aux semaines 9 à 12, le nombre de jours de migraine a été réduit de 3,4 jours par rapport à la ligne de base dans le groupe traité par le verum contre 2,3 jours (p=0,021) [2]. Le taux de réponse de 50% était également plus élevé dans le groupe traité par le verum (46%) que dans le groupe traité par le placebo (30%) [1]. Dans cette étude, les effets indésirables ont été observés chez environ la moitié des patients des deux groupes, principalement sous forme de rhinopharyngite, de fatigue et de céphalées [2].
Tout comme pour les migraines épisodiques, l’erenumab pourrait également être utile aux patients souffrant de migraines chroniques. Dans une étude de phase II (AMG 344), 667 participants ont reçu par voie sous-cutanée soit 70 mg, soit 140 mg de l’anticorps ou un placebo équivalent toutes les quatre semaines pendant trois mois [2]. Le critère d’évaluation principal de l’étude était la modification du nombre de jours de migraine par mois au cours des semaines de traitement 8 à 12 par rapport à la ligne de base. Les deux groupes d’anticorps (70 mg, 140 mg) ont obtenu une réduction des jours de céphalées de 6,6 jours par mois contre 4,2 jours sous placebo (Fig. 2) [3].

En outre, le résultat obtenu chez les patients ayant une surconsommation de médicaments contre la migraine est particulièrement intéressant : dans l’étude (AMG 344), ceux-ci ont manifestement bénéficié du traitement prophylactique par anticorps – et ce même sans détoxication préalable [3].
Sécurité cardiovasculaire du traitement par anticorps
Étant donné que les récepteurs CGRP sont présents dans de très nombreux tissus et organes de l’organisme, y compris le cœur, en plus du système nerveux, on a craint très tôt que l’inhibition du signal CGRP au niveau du cœur chez les patients atteints de maladie coronarienne puisse bloquer la cardioprotection en cas d’ischémie aiguë (infarctus du myocarde) [4]. Au contraire, aucun effet sur la fréquence cardiaque ou la pression artérielle n’a été observé auparavant, par exemple chez des rats sains [5]. Les effets à long terme du blocage du CGRP et des mécanismes protecteurs potentiellement médiés par le CGRP doivent être étudiés plus en détail à l’avenir.
Anticorps par rapport aux traitements établis de la migraine
Un problème majeur dans la prévention des céphalées – raison pour laquelle de nouvelles formes de traitement sont actuellement requises de toute urgence – est la mauvaise observance du traitement par les patients. Alors que jusqu’à 66% des patients suivent le plan de traitement lorsqu’ils prennent le médicament prophylactique une fois par jour, ils ne sont plus que 30% à le faire lorsqu’ils le prennent plusieurs fois par jour. De plus, près d’un patient sur cinq arrête prématurément la prophylaxie en raison d’effets secondaires liés à la substance. Tout cela conduit finalement à ce qu’aujourd’hui, un patient migraineux sur quatre, voire un sur deux (25-50%), arrête la prophylaxie avant d’avoir atteint la durée ou la posologie prévue. Moins de 25% des patients prennent un traitement préventif de la migraine par voie orale pendant plus d’un an. Pour les deuxième et troisième prophylaxies, le taux d’adhésion n’est même plus que d’environ 16% après six mois [6–9].
En revanche, la nouvelle approche thérapeutique utilisant des anticorps monoclonaux du récepteur CGRP, comme l’Erenumab, pourrait offrir les avantages suivants par rapport au traitement conventionnel de la migraine :
- Spécificité plus élevée
- application s.c./i.v., ce qui élimine le besoin de comprimés et pourrait améliorer l’adhérence au traitement
- Moins d’effets secondaires
- Effet immédiat
- Le titrage de la dose n’est pas nécessaire.
Conclusion pour la pratique
De nombreux patients souffrant de maux de tête ou de migraines ne sont pas suffisamment bien soignés avec les médicaments actuellement disponibles. Les effets secondaires et le manque d’adhésion au traitement qui en résulte généralement favorisent cette situation. C’est pourquoi les appels à de nouvelles approches thérapeutiques, qui ont moins d’effets secondaires tout en étant plus spécifiquement efficaces, se font de plus en plus pressants.
Comme le CGRP joue un rôle très important dans la physiopathologie des céphalées primaires, les anticorps anti-récepteurs du CGRP pourraient à l’avenir jouer un rôle clé dans le traitement des migraines épisodiques et chroniques. Les premières données cliniques issues des études de phase II confirment l’efficacité du traitement par anticorps en montrant une réduction significative du nombre de jours de migraine par mois. Ainsi, les anticorps anti-récepteur CGRP pourraient effectivement devenir une option thérapeutique prometteuse pour les patients migraineux dans un avenir proche.
Source : IS07 “Anticorps monoclonaux anti-CGRP – pour une prophylaxie spécifique de la migraine” (organisateur : Novartis), Deutscher Schmerzkongress 2017, 13 octobre 2017,
Mannheim (D)
Littérature :
- Kandel ER, et al. : Principles of Neural Science ; 2000 ; 4e édition , New York : Mcgraw-Hill Professional
- Sun H, et al : Lancet Neurol 2016 ; 15(4) : 382-390.
- Tepper S, et al : Lancet Neurol 2017 ; 16(6) : 425-434.
- MaassenVanDenBrink A, et al : Trends Pharmacol Sci 2016 ; 37(9) : 779-788.
- Zeller J, et al : Br J Pharmacol 2008 ; 155(7) : 1093-1103.
- Evans & Linde : Céphalée 2009 ; 49 : 1054-1058.
- Gracia-Naya, et al : Rev Neurol 2011 ; 53 : 201-208.
- Hepp, et al : Cephalagia 2015 ; 35 : 478-488.
- Mulleners, et al. : Cephalalgia 1998 ; 18 : 52-56.
PRATIQUE DU MÉDECIN DE FAMILLE 2017 ; 12(11) : 36-38