L’étalon-or du diagnostic d’une crise de goutte est la détection de cristaux d’urate dans le liquide synovial par microscopie polarisée. Des substances anti-inflammatoires et analgésiques sont utilisées pour le traitement aigu. Mais il est également important de gérer l’hyperuricémie à long terme afin de prévenir d’autres poussées de goutte et d’éventuelles complications. Outre les mesures alimentaires, il existe plusieurs médicaments qui réduisent l’acide urique.
La goutte est l’une des maladies articulaires inflammatoires les plus courantes. Selon la European League Against Rheumatism (EULAR), la prévalence est d’environ 1-2% dans la population adulte occidentale [1,2]. Une crise de goutte aiguë se manifeste par des douleurs intenses, sous forme de crises, qui surviennent très soudainement et souvent la nuit, du moins au début de la maladie. Les symptômes peuvent ressembler à ceux de l’arthrite classique. Mais bien que l’arthrose, l’arthrite et la goutte fassent toutes partie de ce que l’on appelle le rhumatisme, ce sont des maladies aux causes différentes [3]. La goutte est une maladie métabolique caractérisée par l’accumulation de cristaux d’urate intra- et périarticulaires due à l’incapacité des reins à éliminer suffisamment d’acide urique du métabolisme des purines dans l’urine.
Hyperuricémie primaire : traitement causal possible
Neuf patients sur dix souffrent d’une hyperuricémie primaire, les causes secondaires, dans lesquelles les troubles de la goutte sont dus à certaines maladies sous-jacentes (par exemple, l’insuffisance rénale) ou à des médicaments (par exemple, diurétiques), sont beaucoup plus rares [3]. L’hyperuricémie peut être asymptomatique pendant une longue période avant que des symptômes arthritiques aigus ne se manifestent suite à une violente réaction inflammatoire locale avec phagocytose cristalline [4]. L’articulation touchée est extrêmement sensible au toucher, épaissie et chaude au toucher. Des crises de goutte répétées peuvent entraîner une destruction des articulations et des dommages douloureux permanents. C’est pourquoi le traitement symptomatique d’une poussée aiguë n’est pas le seul à être important, le traitement causal de l’hyperuricémie l’est tout autant. Outre une alimentation riche en purines, l’obésité, l’hypertriglycéridémie, l’hypercholestérolémie et le diabète, l’hypertension et l’insuffisance rénale sont considérées comme des facteurs de risque pour le développement de la goutte. Le traitement de ces facteurs devrait être inclus dans la gestion de la maladie.
Ponction articulaire et imagerie pour confirmer le diagnostic
L’apparition soudaine d’une monoarthrite douloureuse est une caractéristique clinique typique d’une crise de goutte aiguë. En plus d’un gonflement et d’une rougeur, elle se caractérise par de vives douleurs et une limitation fonctionnelle importante de l’articulation concernée. L’anamnèse montre qu’une crise de goutte aiguë est souvent précédée d’un repas copieux la veille ou d’une alimentation riche en purines en général. Pour confirmer le diagnostic de suspicion, il est recommandé d’effectuer une ponction articulaire afin de détecter les cristaux d’acide urique [5]. En revanche, le dosage de l’urate dans le sérum n’est pas utile à ce stade, car les concentrations d’acide urique sont alors souvent abaissées [5]. Les patients souffrant de ce que l’on appelle une “pseudo-goutte” présentent des symptômes similaires à ceux de la goutte. Toutefois, dans le cas de la pseudo-goutte, ce ne sont pas des cristaux d’acide urique mais des cristaux de pyrophosphate de calcium qui peuvent être détectés dans le liquide articulaire [6]. Une autre différence est que la goutte se manifeste d’abord souvent dans l’articulation métatarso-phalangienne du gros orteil ou dans d’autres petites articulations, alors que la pseudo-goutte se manifeste dans les grandes articulations, comme le genou par exemple. L’échographie montre des tophi périarticulaires et un signe de double contour sur le cartilage articulaire hyalin dû à des dépôts d’acide urique, ce qui est très spécifique de la présence de la goutte [4]. La tomodensitométrie (TDM) à double énergie présente également une spécificité élevée (80%) ainsi qu’une sensibilité élevée (90%) [5]. Cette méthode permet de visualiser les dépôts d’acide urique dans les tissus en raison de leur comportement d’absorption [4]. En complément, un examen radiographique permet d’évaluer les dommages déjà subis par les os.
Phase aiguë : inhiber l’inflammation et soulager la douleur
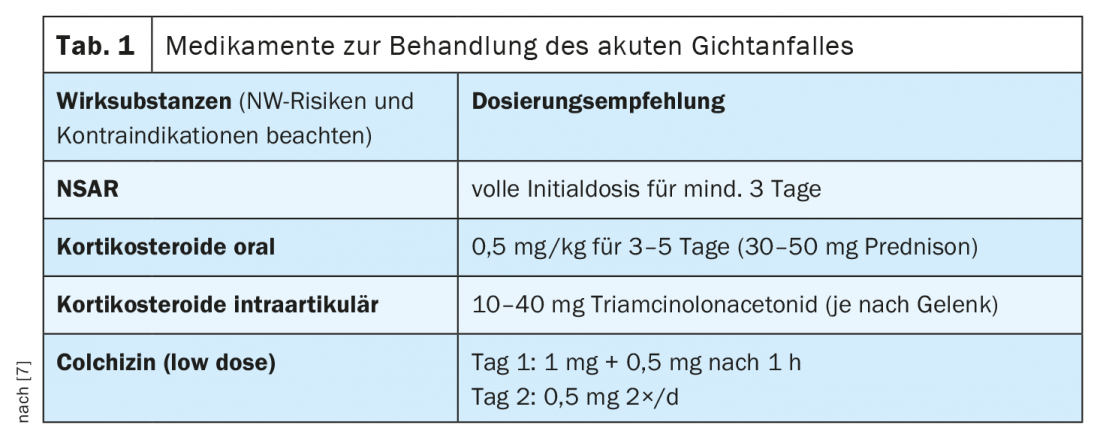
En ce qui concerne le traitement, on distingue le traitement d’une crise de goutte aiguë et la gestion de la maladie à long terme (Fig. 1). Tout d’abord, les patients doivent être informés des mesures nutritionnelles à prendre. Dans la mesure du possible, il convient d’éviter les aliments riches en purines tels que la viande, le poisson ou les fruits de mer, ainsi que l’alcool et les boissons contenant du fructose. Toutefois, il arrive souvent qu’une simple modification de l’alimentation ne suffise pas. Le traitement médicamenteux d’une poussée aiguë de goutte est axé sur l’anti-inflammation et le soulagement de la douleur. En général, il est important de traiter une poussée de goutte le plus tôt possible afin de réduire le risque de dommages permanents et d’améliorer la qualité de vie des patients. Les bénéfices et les risques du traitement doivent être évalués au cas par cas. Selon les recommandations actuelles de l’EULAR, outre les anti-inflammatoires non stéroïdiens (AINS) et les stéroïdes, la colchicine et l’anakinra, un inhibiteur de l’interleukine 1, peuvent être utilisés. Les options thérapeutiques disponibles en Suisse sont résumées dans le tableau 1 (l’anakinra n’est actuellement pas autorisé en Suisse) [7]. Les stéroïdes doivent être administrés à des doses suffisamment élevées (per os 30-35 mg pendant 5 jours, par voie intra-articulaire si nécessaire). La colchicine, comme les AINS et les stéroïdes, a un effet anti-inflammatoire aigu, mais ne doit en aucun cas être surdosée en raison de ses effets secondaires toxiques [8]. Les insuffisances hépatiques et rénales constituent des contre-indications au traitement par colchicine et les interactions possibles avec d’autres médicaments (par ex. diltiazem, clarithromycine, ciclosporine, hypocholestérolémiants) doivent être surveillées [5]. Si les AINS, la colchicine ou les stéroïdes ne sont pas efficaces en tant que mesure thérapeutique unique, une utilisation combinée de ces substances peut être envisagée.
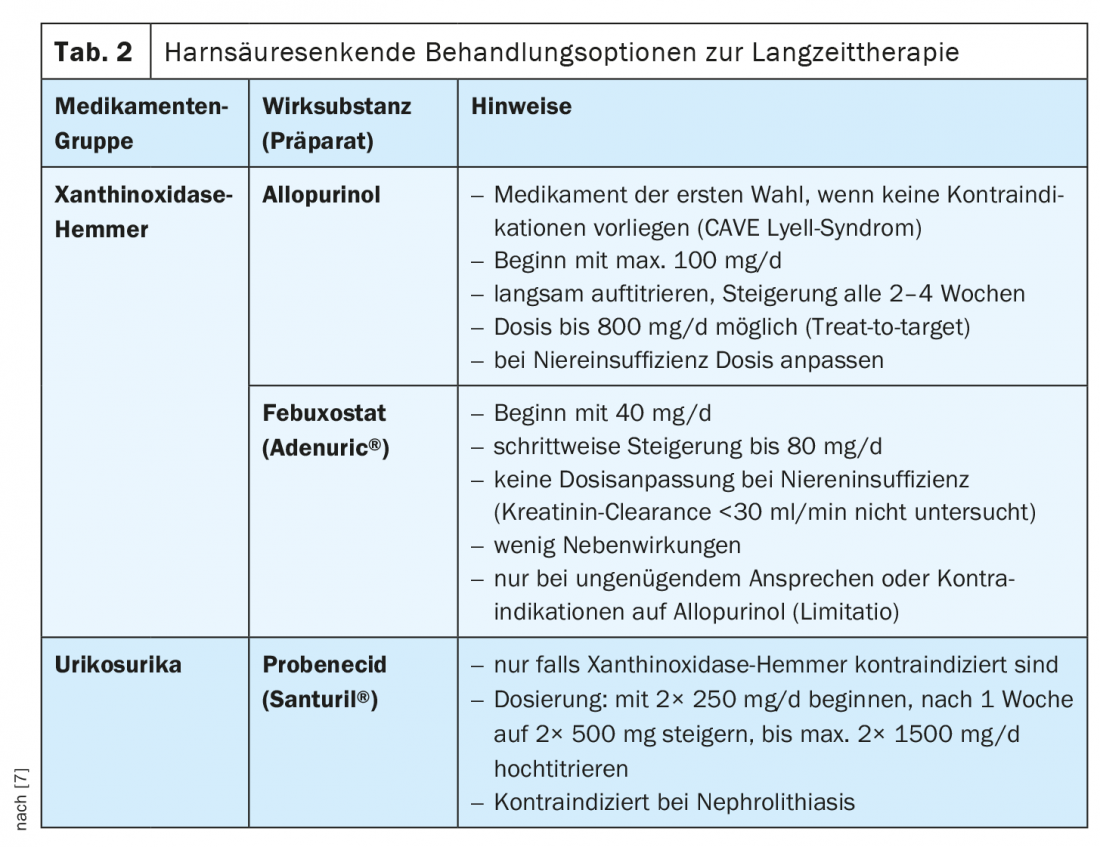
Traitement à long terme avec des médicaments réduisant l’acide urique
Pour un contrôle à long terme de la maladie, il est important de réduire la concentration d’acide urique à une valeur inférieure à 360 µmol/l ou, en cas de tophi, à 300 µmol/l [5]. Une réduction conséquente et durable de l’acide urique permet de prévenir d’autres crises de goutte et donc d’éviter des dommages structurels [9]. Un changement de régime alimentaire (éviter les aliments riches en purines) est important, mais souvent insuffisant. Les critères retenus pour l’indication d’une réduction médicamenteuse de l’acide urique sont les crises de goutte récurrentes, la néphrolithiase et la topize goutteuses manifestes ainsi qu’une goutte chronique active [10]. En particulier, si les patients concernés ont moins de 40 ans, que le taux d’acide urique est de >480 µmol/l, qu’il existe des tophi et qu’au moins une comorbidité et >2 poussées sont documentées, il est recommandé d’instaurer un traitement réduisant l’acide urique après la disparition d’une poussée aiguë. Comme elle doit être poursuivie pendant des années, les avantages et les inconvénients respectifs doivent être évalués individuellement. Outre les inhibiteurs de la xanthoxydase (allopurinol et fébuxostat), les options thérapeutiques disponibles en Suisse pour réduire l’acidité urinaire sont la pégloticase/rasburicase et, dans certains cas, les uricosuriques (tab. 2). Le traitement doit être commencé lentement après la guérison de la poussée. Le premier choix est Allopurinol, il est recommandé d’augmenter la dose toutes les 2 à 4 semaines, si les objectifs d’acide urique ne sont pas atteints, il est possible d’augmenter le titre, en cas d’insuffisance rénale, la posologie doit être adaptée. CAVE Syndrome de Lyell : il s’agit d’un effet indésirable médicamenteux allergique grave, potentiellement mortel (prévalence de 0,7 pour 1000, taux de mortalité de 25%). La réaction allergique, également connue sous le nom de nécrolyse épidermique toxique, se caractérise par la formation progressive de cloques sur la peau, suivie d’une épidermolyse. Les patients présentant l’allèle HLA-B*5801 présentent un risque accru. L’allopurinol est déconseillé aux patients d’origine asiatique ou africaine [5]. En cas de réponse insuffisante à l’allopurinol, ou en présence de contre-indications, le fébuxostat peut être utilisé comme alternative. Au début, une dose de 40 mg est recommandée, puis augmenter lentement le titre à 80 mg. Les contre-indications sont une insuffisance hépatique ou rénale sévère (clairance <30 ml/min). Des interactions sont possibles avec l’azathioprine ou les rosiglitazones, entre autres. Parmi les uricosuriques, seul le probénécide est actuellement autorisé en Suisse. l’utilisation d’uricosuriques n’est toutefois indiquée que si les inhibiteurs de la xanthine oxydase ne sont pas tolérés ou sont contre-indiqués. La posologie recommandée est de 250-1000 mg, 2×/jour [5]. Le probénécide augmente l’excrétion rénale de l’acide urique en inhibant la réabsorption des ions urate dans le tubule proximal. L’insuffisance rénale constitue une contre-indication. En cas de goutte non contrôlable, la pegloticase (uricase recombinante pégylée) ou l’uricolytique rasburicase peuvent être utilisés comme alternative dans des cas exceptionnels (par exemple, chez les patients atteints de tumeurs). peuvent être utilisés.
Littérature :
- Zhang W, et al : Annales des maladies rhumatismales 2006 ; 65(10) : 1312-1324.
- Richette P, et al. : Ann Rheum Dis 2017 ; 76(1) : 29-42.
- Goutte, https://gelenk-klinik.de/gelenke/gicht.html, (dernière consultation 21.12.2021)
- Forster A, Krebs A : Swiss Med Forum 2017;17(17) : 387-390.
- Enderlin Steiger S : Goutte – une mise à jour, Dr. med. Susanna Enderlin Steiger, FomF 20.11.2021
- Ligue suisse contre le rhumatisme, www.rheumaliga.ch/assets/doc/ZH_Dokumente/Broschueren-Merkblaetter/Gicht-und-Pseudogicht.pdf (dernière consultation 21.12.2021)
- Bürge S, Gross P : Gicht im Griff, Rheumatologie in der Praxis, 25.1.2017, www.stgag.ch (dernière consultation 21.12.2021)
- Kantonsspital Winterthur : Goutte, www.ksw.ch/gesundheitsthemen/gicht-arthritis-urica (dernière consultation 21.12.2021)
- Kiltz U, et al : Zeitschr Rheumatol 2016 ; 75(S2) : 11-60.
- Arthropathie cristalline, www.sciencedirect.com/topics/clinicalkey/now/de/kristallarthropathie.html (dernière consultation 21.12.2021)
- National Center for Chronic Disease Prevention and Health Promotion, www.cdc.gov/arthritis/basics/gout.htm, (dernière consultation 21.12.2021)