Le vitiligo est un trouble pigmentaire acquis qui entraîne une perte de pigmentation circonscrite par la destruction des mélanocytes. Environ 1% (0,5-2%) de la population mondiale est touchée par cette maladie. Un aperçu complet de l’étiologie, de l’évolution et des options thérapeutiques de cette maladie complexe.
Le vitiligo est un trouble pigmentaire acquis qui entraîne une perte de pigmentation circonscrite par la destruction des mélanocytes de la peau, des follicules pileux et des muqueuses. Environ 1% (0,5-2%) de la population mondiale est touchée par la maladie, bien que la prévalence exacte ne soit pas connue (en Inde, par exemple, 8,8%). La maladie débute dans 70 à 80% des cas avant l’âge de 30 ans, dans 50% des cas avant l’âge de 20 ans et dans 35% des cas même pendant l’enfance. Il existe également des cas rapportés d’apparition au cours du troisième mois de vie, mais l’existence de véritables cas congénitaux est controversée. Le vitiligo segmentaire commence généralement plus tôt que le vitiligo non segmentaire et est responsable d’environ 40% des cas dans l’enfance. Les hommes et les femmes sont touchés de manière égale par la maladie, aucune différence n’est connue en ce qui concerne le type de peau et l’ethnologie [1–4].
Étiologie/pathogenèse
Le vitiligo est une maladie complexe qui fait intervenir plusieurs mécanismes. Les causes sont des facteurs biochimiques, environnementaux et immunologiques chez les personnes génétiquement prédisposées [1]. Il existe plusieurs hypothèses qui tentent d’expliquer la destruction des mélanocytes. L’inflammation, l’auto-immunité, les modifications du statut redox et les antécédents familiaux sont principalement associés au vitiligo (non segmentaire), alors que la variante segmentaire repose sur d’autres concepts pathogéniques [3].
Ainsi, dans le cas du vitiligo, une prédisposition génétique semble jouer un rôle dans son développement. Cela a été souligné, entre autres, par l’identification de plusieurs gènes associés au vitiligo. Une accumulation familiale existe dans 10-30% des cas [5].
L’hypothèse auto-immune reste la plus populaire et est soutenue par l’association avec d’autres maladies auto-immunes. Les cellules cytotoxiques CD8+ et les anticorps sériques dirigés contre des antigènes spécifiques des mélanocytes, les cytokines pro-inflammatoires et les défenses immunitaires non spécifiques sont impliqués dans la destruction des mélanocytes [1,5].
Une autre théorie implique une mauvaise adaptation des mélanocytes (et des kératinocytes) au stress oxydatif, ce qui conduit à des processus auto-cytotoxiques. Les facteurs environnementaux pro-oxydants (par exemple les rayonnements [dont les UV]), les agents chimiques (divers phénols) entraînent une libération probablement mitochondriale d’une espèce réactive de l’oxygène (ROS). Cela induit un vieillissement prématuré des cellules avec apoptose. De plus, l’exposition aux phénols provoque un mauvais repliement des protéines dans le réticulum endoplasmique. Cela entraîne une réaction d’adaptation cellulaire complexe (UPR), qui aboutit également à une apoptose. Ces deux facteurs entraînent également la sécrétion de diverses cytokines pro-inflammatoires, ce qui induit une réponse immunitaire [1].
On suppose également qu’une adhésion cellulaire perturbée entre les mélanocytes et les kératinocytes et des modifications structurelles dans les mélanocytes peuvent expliquer la prédisposition du vitiligo pour les peaux soumises à des contraintes mécaniques ainsi que le déclenchement du phénomène de Köbner [5].
Il est également intéressant de noter la présence de ce que l’on appelle un réservoir de mélanocytes dans la gaine de la racine des cheveux. Au cours de la phase anagène, les cellules souches mélanocytaires ont un privilège immunitaire relatif dans la “région du bulge” et ne sont donc pas reconnues par une réponse auto-immune cytotoxique. Cela pourrait expliquer pourquoi les cheveux dans les zones de vitiligo restent souvent pigmentés ou pourquoi la repigmentation commence généralement par les follicules pileux [5].
La théorie neuronale est surtout pertinente pour le vitiligo segmentaire. On pense que certains neurotransmetteurs (par ex. le neuropeptide Y) peuvent provoquer la destruction des mélanocytes [5].
Dans le cas du vitiligo segmentaire, une mosaïque cutanée est également discutée comme cause, avec quelques chevauchements cliniques avec des maladies de mosaïque cutanée telles que le lentiginosis segmentaire et le nevus épidermique [5].
Les déclencheurs possibles du déclenchement ou de l’aggravation d’un vitiligo comprennent le stress émotionnel ainsi que des facteurs physiques au sens du phénomène de Köbner (par ex. coups de soleil sévères, influences physiques, chimiques ou mécaniques) [5].
Le risque d’apparition d’un vitiligo est plus élevé chez les enfants présentant des halo-nævi multiples (figure 1) et chez les patients sous immunothérapie pour un mélanome métastasé, ce qui est considéré comme un signe de bon pronostic pour le mélanome [5].

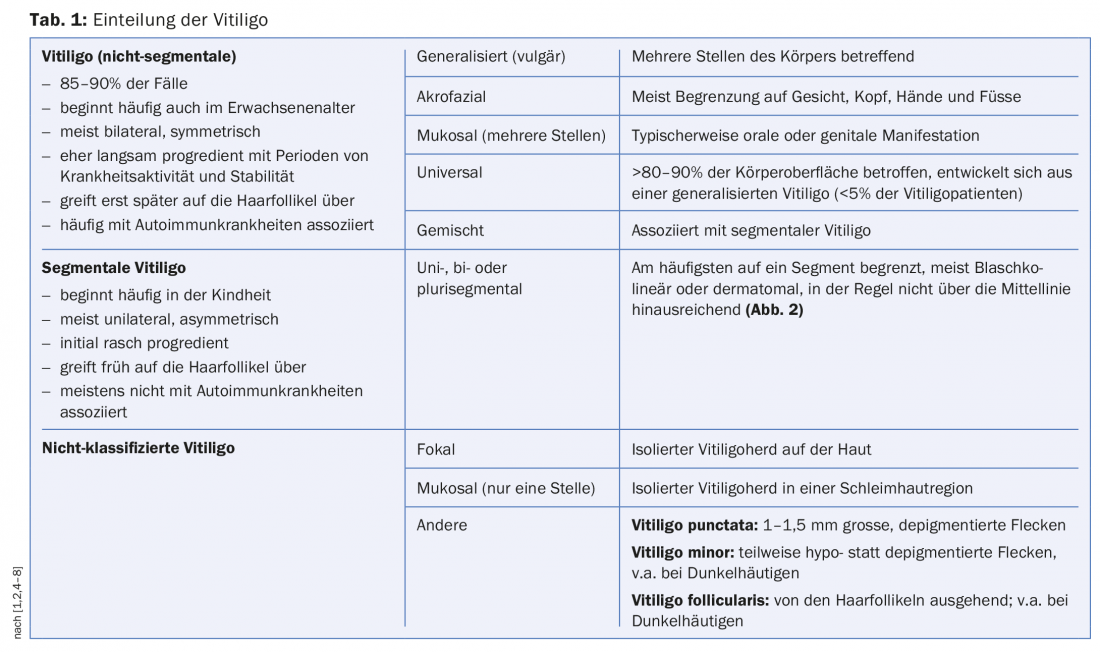
Répartition
En 2012, la nomenclature a été révisée dans le cadre de la Vitiligo Global Issues Consensus Conference (VGICC) [6]. Dans ce contexte, l’expression “vitiligo non segmentaire” a été abandonnée au profit du terme générique “vitiligo”. D’autres sous-types de vitiligo sont le vitiligo segmentaire et le vitiligo non classifié (tableau 1). En principe, toutes les formes peuvent débuter par un foyer focal.
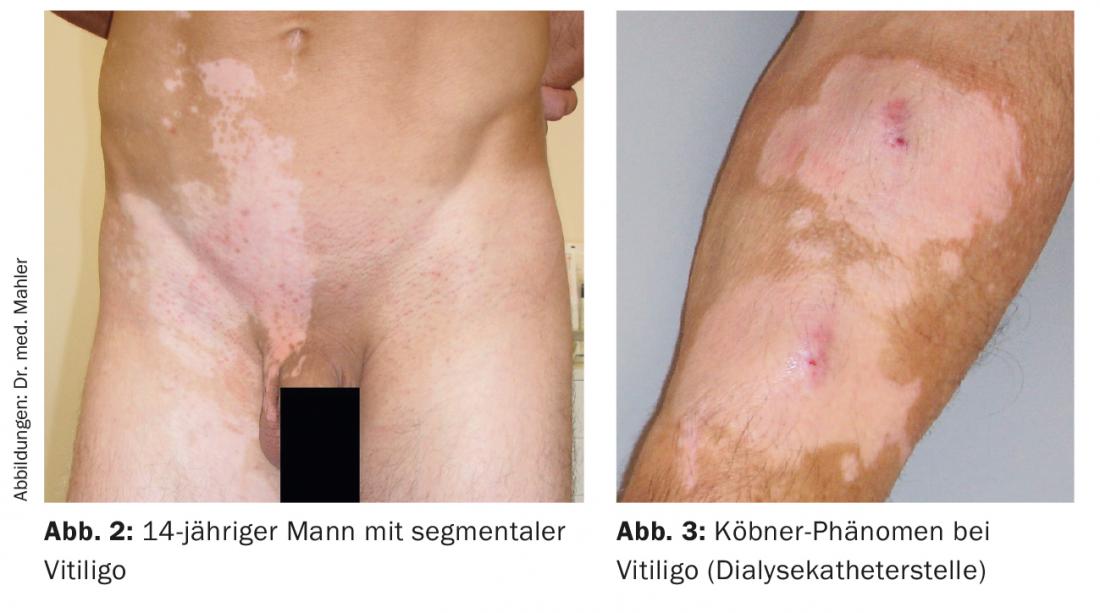
Clinique
La maladie se caractérise par des macules dépigmentées, confluentes sur une petite ou une grande surface, à bords nets et parfois polycycliques, concaves vers l’extérieur. Le vitiligo (non segmentaire) débute souvent sur une peau exposée aux UV ou soumise à des contraintes mécaniques. La distribution est généralement bilatérale et symétrique. Les sites de prédilection sont le visage (région péribuccale et périorbitaire), le cou, les mains et les pieds, les coudes et les genoux, les aisselles, l’aine, les mamelons ainsi que la région génito-anale. Occasionnellement, la dépigmentation peut être précédée d’un prurit [3]. Au sein des zones de vitiligo, il peut également y avoir une coloration blanche des cheveux (par exemple, poliose des cils). De plus, les muqueuses (surtout les lèvres et la bouche) sont parfois touchées [5].
Chez environ 40% des patients, le vitiligo est déclenché par des stimuli physiques (par ex. coups de soleil, inflammations et blessures), ce que l’on appelle le phénomène de Köbner (Fig. 3) [5].
Dans le cas du vitiligo, il existe dans 15-25% des cas une prédisposition accrue au développement d’autres maladies auto-immunes, dont la plus fréquente est la thyréopathie auto-immune (dont la maladie de Hashimoto dans 88% et la maladie de Basedow dans 12%) [5]. D’autres maladies auto-immunes, dont la fréquence n’est pas toujours significative, sont la gastrite auto-immune, le psoriasis, la polyarthrite rhumatoïde, les maladies inflammatoires de l’intestin, l’anémie pernicieuse, la maladie d’Addison, l’alopécie areata, le lupus érythémateux, le diabète de type I, la sclérose en plaques, l’eczéma atopique et le syndrome d’endocrinopathie polyglandulaire auto-immune [5]. Le vitiligo segmentaire n’est généralement pas associé à des maladies auto-immunes [8].
De plus, la maladie est associée à une détérioration de la qualité de vie, une dépression, un grisonnement prématuré, des halo-nævus, des troubles auditifs subcliniques (éventuellement des troubles de l’audition). Les symptômes ophtalmologiques (héméralopie, photophobie), le syndrome de Vogt-Koynagi-Harada (vitiligo avec méningo-encéphalite, symptômes neurologiques, uvéite, dysacousie) et le rare syndrome d’Alezzandrini (vitiligo asymétrique unilatéral du visage avec poliose, dégénérescence rétinienne et surdité) sont associés. [2,5].
Selon une étude récente [9] portant sur plus de 10 000 patients atteints de vitiligo, il ne semble pas y avoir d’augmentation du risque de cancer de la peau mélanocytaire et non mélanocytaire.
Diagnostic
Outre l’anamnèse générale, il est utile de recueillir des informations sur l’altération de la qualité de vie. Celle-ci peut être quantifiée, par exemple, par le Dermatology Life Quality Index (DLQI) [10].
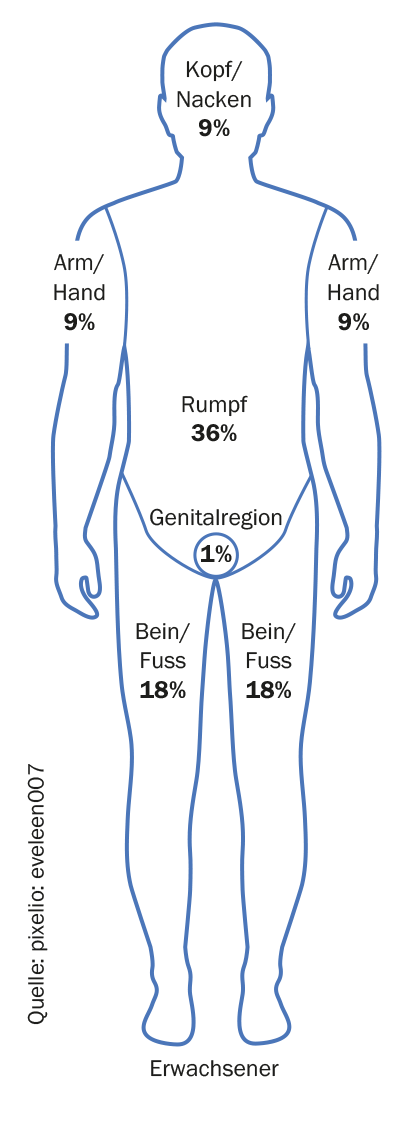
Dans le cadre de l’examen du corps entier (y compris les muqueuses), il est possible d’estimer l’étendue de l’infestation. Sous la lumière de Wood, les foyers de vitiligo sont souvent mieux délimités [5]. Des systèmes de scoring tels que le Vitiligo Area Scoring Index (VASI) ou le Vitiligo European Task Force Assessment (VETFa) peuvent être utilisés pour évaluer la sévérité ou l’activité [11]. Celles-ci sont toutefois peu praticables dans la pratique clinique quotidienne, de sorte qu’un VETFa modifié (détermination de la BSA [“Body Surface Area”]) peut être utilisé pour évaluer la gravité (tableau 2) [10]. On procède selon la règle des neuf (voir graphique), la paume de la main (doigts compris) d’un patient représentant environ 1% de la surface de son corps. Il convient de noter que certaines régions du corps (visage, mains, seins et parties génitales) sont généralement associées à une plus grande souffrance. Pour l’évaluation de l’activité, les catégories “progressif”, “stable” (>6 mois) et “régressif” peuvent être ajoutées de manière simplifiée [11].

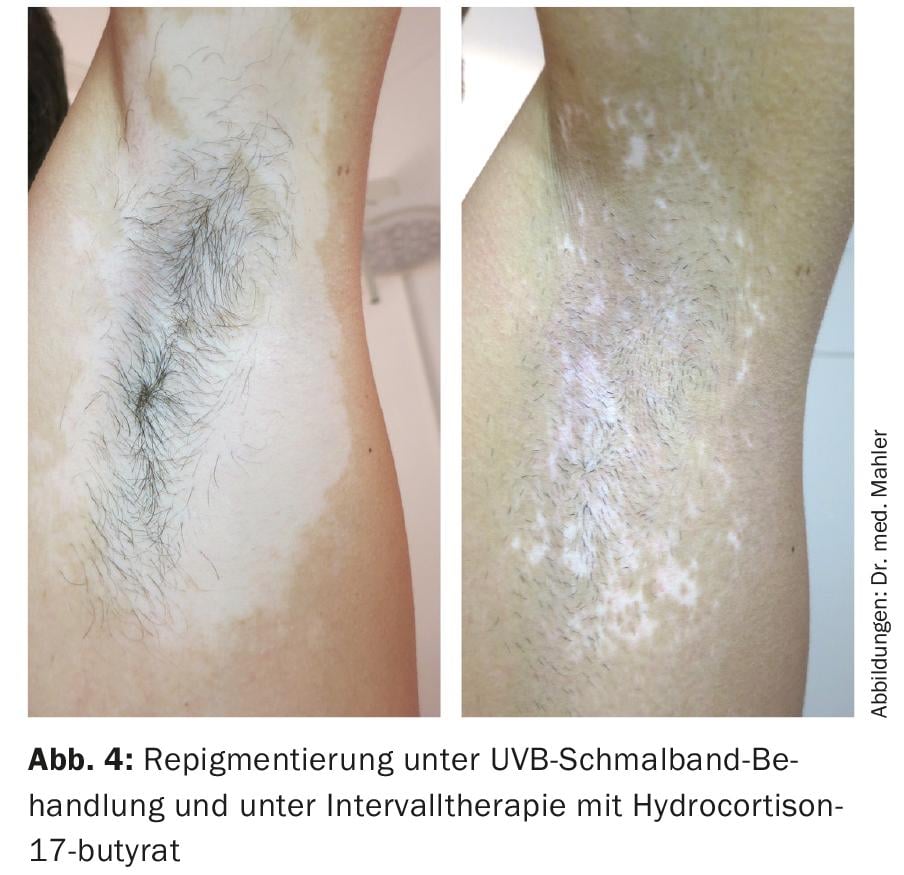
Les signes cliniques de l’activité des foyers de vitiligo sont une limite convexe, parfois avec un aspect légèrement inflammatoire et des démangeaisons [2]. La régression des foyers de vitiligo, qu’elle soit spontanée ou liée au traitement, peut être constatée par une repigmentation (péri)folliculaire et confetti, ainsi que par leur délimitation souvent floue (Fig. 4) [5].
La détermination de la fonction thyroïdienne ou des auto-anticorps correspondants (TSH, anticorps anti-TPO et antithyroglobuline) est recommandée comme diagnostic de base en laboratoire. D’autres auto-anticorps peuvent être utiles en fonction des antécédents personnels et familiaux et des paramètres pathologiques de laboratoire. En cas d’auto-anticorps thyroïdiens positifs, une consultation endocrinologique peut également être évaluée avec la question d’un syndrome d’endocrinopathie polyglandulaire auto-immune [12].
Une biopsie ne devrait pas être effectuée de manière systématique, mais peut être réalisée notamment en cas de suspicion de vitiligoforme focale. L’histologie montre souvent des mélanocytes absents ou isolés, tandis que des mélanocytes folliculaires sont présents dans la zone périphérique. En périphérie des foyers actifs, on trouve généralement un infiltrat lymphocytaire [2].
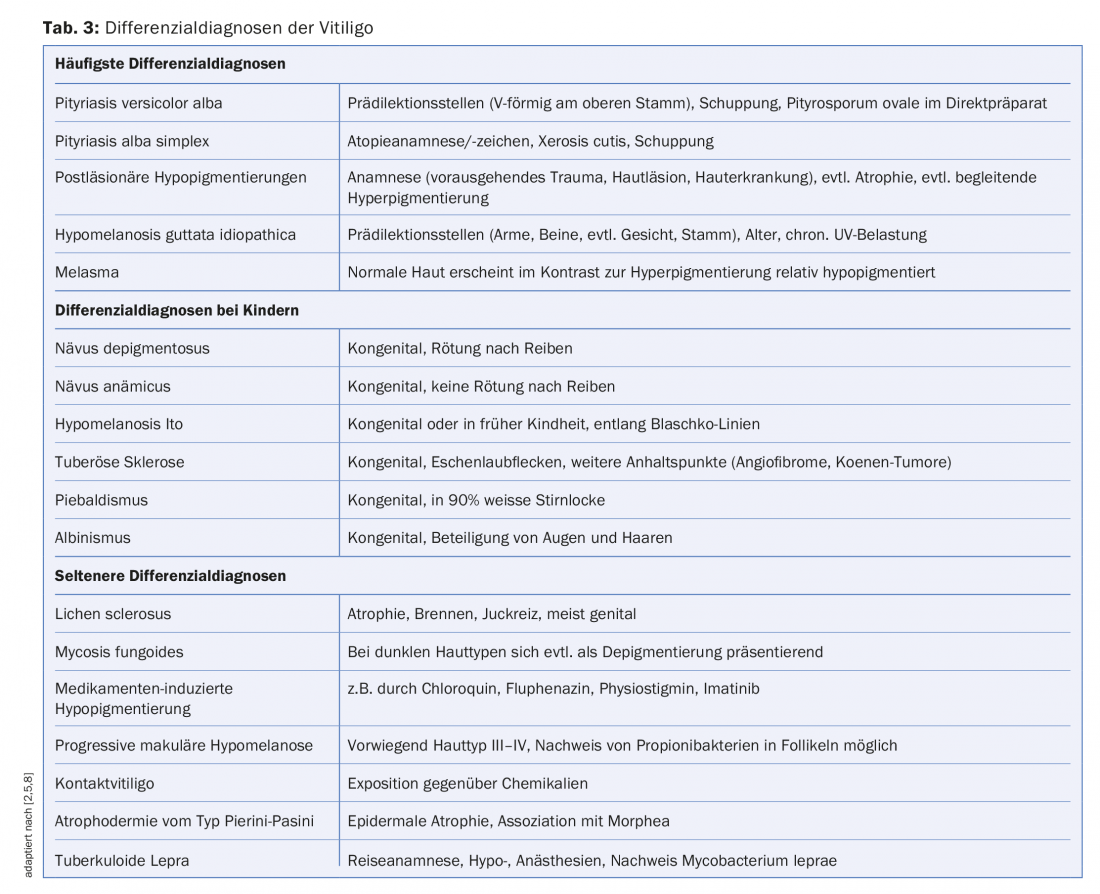
Diagnostics différentiels
D’autres maladies entraînant une hypo- ou une dépigmentation peuvent masquer un vitiligo et doivent être exclues (tab. 3). Ceci est particulièrement vrai pour le diagnostic des formes focales de vitiligo [1].
Thérapie
Le traitement doit être adapté à la souffrance individuelle des patients, car aucune repigmentation curative et durable n’est possible à ce jour [10]. Cependant, il est souvent possible d’obtenir des résultats partiels satisfaisants, les meilleurs résultats étant attendus sur le visage, suivi du tronc et des extrémités [2]. Sur les acres, la réponse au traitement est généralement faible. Les objectifs de la thérapie consistent à stopper le processus de la maladie, à obtenir un aspect cosmétique irréprochable de la peau et à réduire la souffrance psychologique. Il est recommandé d’adapter le traitement à l’étendue, à la durée et à l’activité du vitiligo. Récemment, une revue [10] a décrit le traitement par étapes pour le traitement initial, comme indiqué dans le tableau 4. Les récidives sont généralement traitées comme dans la deuxième ou la troisième étape. Comme la réponse d’un vitiligo segmentaire aux traitements topiques est généralement plutôt mauvaise, il est recommandé de procéder selon la deuxième étape.

Mesures générales [12]: En général, on peut citer l’évitement des stimuli physiques, les mesures de protection solaire (réduction du contraste), le camouflage, le maquillage permanent, les autobronzants et, en raison de la souffrance souvent importante, parfois liée à la culture, un accompagnement psychologique.
Corticostéroïdes topiques (TCS) [10,12]: Dans la région des paupières ou du visage, les TCS des classes de principes actifs I-II (par ex. hydrocortisone, prednicarbate) peuvent être utilisés pendant trois à six semaines maximum. Pour le vitiligo extrafacial, il est recommandé d’utiliser des TCS puissants des classes III-IV (par ex. mométasonefuorate, propionate de clobétasol) 1 fois par jour pendant 3 mois maximum ou en traitement intermittent (1 fois par jour pendant 15 jours/mois) pendant 6 mois maximum. Il convient de noter les effets secondaires cutanés locaux tels que l’atrophie cutanée, les télangiectasies, l’hypertrichose, les lésions acnéiformes et les stries.
Inhibiteurs topiques de la calcineurine (TCI) [10]: Les foyers de vitiligo du visage, en particulier, peuvent être traités efficacement et avec moins d’effets secondaires avec les TCI (tacrolimus, pimécrolimus). Les lésions extra-faciales répondent généralement moins bien à la TCI. L’application, qui constitue une indication hors étiquette, doit être effectuée deux fois par jour pendant six mois, et une exposition solaire légère peut également être recommandée. En cas d’amélioration, le produit doit être utilisé pendant une période prolongée (par exemple >1 an). Les effets secondaires fréquents peuvent être des brûlures, des démangeaisons et des rougeurs.
Thérapies UV [2,7,10,12]: Le traitement UVB à bande étroite sur tout ou partie du corps (NB-UVB, 311 nm) est le traitement de choix pour le vitiligo actif ou étendu, car il semble plus efficace que les autres thérapies UV. Elle a un effet immunosuppresseur ainsi qu’un effet direct sur la prolifération des mélanocytes. En premier lieu, l’exposition peut avoir lieu deux à trois fois par semaine pendant 3 à 6 mois. En cas de succès (>25% de repigmentation), le traitement peut être poursuivi aussi longtemps qu’une repigmentation progressive apparaît ou pendant 1 à 2 ans au maximum (pour les types de peau I-III, 200 séances de thérapie au maximum). Un traitement local par TCS ou TCI peut accompagner les jours sans irradiation (fig. 4). Les effets secondaires se limitent généralement à un érythème dose-dépendant. Un risque potentiel de cancer de la peau non mélanocytaire n’a pas été décrit avec un traitement UVB à bande étroite, mais ne peut pas être exclu avec une certitude absolue. Le traitement UV est plutôt déconseillé chez les enfants.
Pour les foyers de vitiligo localisés, il est possible de recourir à un traitement au laser excimer (UVB 308 nm), dont les résultats sont particulièrement bons pour le vitiligo segmentaire. Les autres thérapies UV (par ex. PUVA) ont une place plutôt réduite dans le traitement du vitiligo.
Stéroïdes systémiques [10,12]: En cas de vitiligo étendu, de progression rapide et de réponse insuffisante au traitement par UV, on peut envisager d’administrer une minipulvérisation de stéroïdes par voie orale pendant 3 à 6 mois (par ex. dexaméthasone 4 mg p.o. deux jours consécutifs par semaine). Cela permet de stopper l’activité de la maladie, mais il est peu probable que cela induise une repigmentation. Les effets secondaires peuvent inclure la prise de poids, les troubles du sommeil, l’agitation, l’acné, les troubles menstruels et l’hypertrichose. Il peut être utile d’effectuer un traitement UVB à bande étroite en même temps ou à la suite.
Traitements chirurgicaux [4,10,12,13]: L’objectif des interventions chirurgicales est de remplacer les mélanocytes des zones de vitiligo par ceux d’une peau autologue normalement pigmentée. Cette possibilité peut être évaluée notamment en cas de vitiligo segmentaire (par exemple en cas de leucotrichie due à l’absence de réservoir de mélanocytes) ainsi que dans les formes de vitiligo circonscrites et stables depuis plus d’un an. Différentes méthodes sont connues, comme l’introduction de mélanocytes de donneurs ou de cellules souches via le “punchgrafting”, le “microneedeling”, les bulles d’aspiration et à partir de cultures in vitro. Les thérapies chirurgicales sont souvent associées à un autre traitement (par exemple, la thérapie UV).
Autres thérapies ou thérapies expérimentales [10,12]: En ce qui concerne les autres thérapies topiques (par ex. prostaglandine E2 [Melanozytenwachstumsfaktor], mélagénine [Extrakt der menschlichen Plazenta], phénylalanine topique, L-dopa topique, goudron, anacarcin forte, minoxidil topique), il existe peu d’études significatives. Il est possible que leur effet soit dû à une augmentation de la sensibilité à la lumière.
Des antioxydants topiques ou systémiques (p. ex. pseudocatalase, vitamine C, vitamine E, coenzyme Q10, acide lipoïque, Polypodium Leucotomos, catalase/superoxyde dismutase, Ginkgo biloba) sont utilisés seuls ou en combinaison, souvent accompagnés d’une thérapie UV. Cependant, les preuves d’efficacité ne sont pas claires et les études sont limitées.
L’afamélanotide, un analogue de l’α-MSH, a été étudié en combinaison avec un traitement UVB à bande étroite, le traitement combiné étant supérieur au traitement UV seul.
En cas de contre-indication à la minipulvérisation de stéroïdes par voie orale, le méthotrexate peut être évalué, et s’est avéré tout aussi efficace dans une étude [14] à faible dose, soit 10 mg p.o. D’autres médicaments immunosuppresseurs (par ex. cyclophosphamide, ciclosporine, azathioprine) et biologiques (par ex. bloqueurs du TNF-α) ont été moins bien étudiés et leur utilisation n’est pas recommandée dans la pratique. Il est possible que les inhibiteurs oraux de Januskinas représentent une option thérapeutique future pour le vitiligo. Une récente étude [15] a fait état d’une repigmentation significative sous traitement par tofacitinib.
L’indication d’un traitement dépigmentant (dérivés de l’hydroquinone) des foyers résiduels pigmentés ne se pose qu’en cas de vitiligo universel et doit être posée avec beaucoup de retenue.
Prévisions
L’évolution du vitiligo est en principe imprévisible, mais il existe certains facteurs aggravant le pronostic. Il s’agit notamment d’un début de la maladie à un jeune âge (enfance), d’une durée prolongée de la maladie (>3-5 ans) et d’une atteinte étendue de la surface de la peau (>30% BSA). La progression ou les symptômes associés tels que le phénomène de Koebner et la leucotrichie sont également considérés comme des facteurs d’aggravation du pronostic [10].
Dans environ 20% des cas, le vitiligo peut donner lieu à des repigmentations partielles spontanées [4]. Des taux de repigmentation de 40 à 100 % ont été rapportés sous un traitement UVB à bande étroite, en fonction de la localisation des lésions [7]. Cependant, dans environ 30 à 40% des cas, il faut s’attendre à une récidive dans l’année [10].
Prophylaxie
Des inhibiteurs topiques de la calcineurine peuvent être utilisés pour la prévention des récidives après repigmentation. Une étude récente [16] a confirmé l’efficacité de l’utilisation de tacrolimus 0,1% deux fois par semaine.
Messages Take-Home
- Le vitiligo est une maladie multifactorielle et polygénique qui entraîne des dépigmentations circonscrites dues à la destruction des mélanocytes.
- L’étiologie principale du vitiligo (non segmentaire) est supposée être une pathogenèse auto-immune associée à une mauvaise adaptation des mélanocytes au stress oxydatif en cas de prédisposition génétique. Dans la variante segmentaire, une cause neuronale ainsi qu’une mosaïque génétique semblent jouer un rôle.
- En cas de tendance accrue aux maladies auto-immunes, il convient d’exclure une thyréopathie correspondante par des analyses de laboratoire.
- Le traitement doit être adapté à la souffrance individuelle et doit être effectué en fonction du stade. L’efficacité d’une monothérapie se limite généralement au visage, de sorte qu’un traitement UVB à bande étroite est souvent nécessaire en complément pour les autres localisations.
- Les récidives étant fréquentes après une repigmentation réussie, des inhibiteurs topiques de la calcineurine peuvent être utilisés à titre prophylactique.
Littérature :
- Boniface K, et al. : Vitiligo : Focus sur les aspects cliniques, l’immunopathogénèse, et la thérapie. Clin Rev Allergy Immunol 2018 ; 54(1) : 52-67.
- Hartmann A : Vitiligo : diagnostic, diagnostic différentiel et recommandations thérapeutiques actuelles. Dermatologue 2009 ; 60 : 505-515.
- Ezzedine K, et al. : Analyse multivariée des facteurs associés au vitiligo segmentaire et non segmentaire précoce : une étude observationnelle prospective de 213 patients. Br J Dermatol 2011 ; 165 : 44-49.
- Park JH, et al : Course clinique du vitiligo segmentaire : une étude rétrospective de huit-sept patients. Ann Dermatol 2014 ; 26 : 61-65.
- Schild M, et al : Vitiligo – Clinique et pathogenèse. Dermatologue 2016 ; 67 : 173-188.
- Ezzedine K, et al : Classification/nomenclature révisée du vitiligo et des questions connexes : la conférence de consensus sur les questions mondiales du vitiligo. Pigment Cell Melanoma Res 2012 ; 25(3) : E1-13.
- Rodrigues M, et al : Traitements actuels et émergents pour le vitiligo. J Am Acad Dermatol 2017 ; 77 : 17-29.
- Taïeb A, et al : Vitiligo. N Engl J Med 2009 ; 360 : 160-169.
- Paradisi A, et al : Marquedly reduced incidence of melanoma and nonmelanoma skin cancer in a nonconcurrent cohort of 10,040 patients with vitiligo. J Am Acad Dermatol 2014 ; 71 : 1110-1116.
- Meurer M, et al. : Traitement du vitiligo. Dermatologue 2016 : 249-264.
- Taïeb A, Picardo M ; membres du VETF : The definition and assessment of vitiligo : a consensus report of the Vitiligo European Task Force. Pigment Cell Res 2007 ; 20(1) : 27-35.
- Taïeb A, et al. : Guidelines for the management of vitiligo : the European Dermatology Forum consensus. BJD 2013 ; 168 : 5-19.
- Ezzadine K, et al : Vitiligo. Lancet 2015 ; 386 : 74-84.
- Singh H, et al. : A randomized comparative study of oral corticosteroid minipulse and low-dose oral methotrexate in the treatment of unstable vitiligo. Dermatology 2015 ; 231(3) : 286-290.
- Craiglow BG, et al : Le citrate de tofacitinib pour le traitement du vitiligo : un traitement dirigé par la pathogenèse. JAMA 2015 ; 151 : 1110-1112.
- Cavalié M, et al : Maintenance therapy of adult vitiligo with 0.1% tacrolimus ointment : a randomized, double blind, placebo-controlled study. J Invest Dermatol 2015 ; 135 : 970-974.
DERMATOLOGIE PRATIQUE 2018 ; 28(2) : 10-16
DERMATOLOGIE PRATIQUE 2020 ; 28(3) : 8-13