L’érythème fessier est une affection fréquente chez les nourrissons et les personnes incontinentes, directement liée au port de la couche. Elle guérit sans complications dans la plupart des cas. Les symptômes correspondent à ceux de l’eczéma aigu à subaigu. Un bon entretien de la zone génitale est efficace pour prévenir l’érythème fessier et essentiel pour le traiter. Il est essentiel de changer la couche régulièrement et fréquemment.
La dermatite fessière désigne une dermatite de contact toxique et irritante dans la zone des couches chez les nouveau-nés et les nourrissons ainsi que chez les patients et patientes incontinents et est directement liée au port d’une couche. La maladie touche environ 50 à 65% des bébés [1]. Les nourrissons âgés de neuf à douze mois sont les plus touchés [1]. Environ sept pour cent des parents dont les nourrissons souffrent d’érythème fessier consultent le pédiatre pour cette raison [2].
Les causes
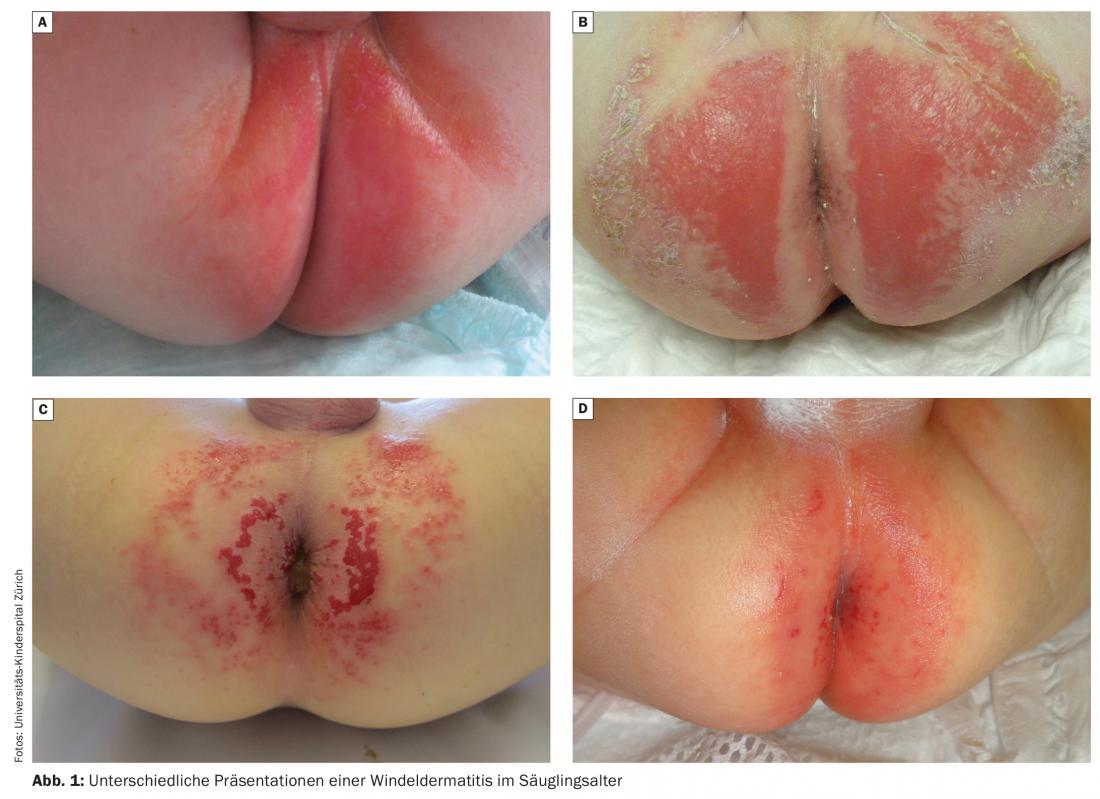
Les causes de l’érythème fessier sont multifactorielles. Les symptômes peuvent se présenter sous différentes formes (Fig. 1 ). L’érythème fessier se développe lorsque la fonction de barrière intrinsèque de la peau est dépassée. Celle-ci est déterminée par différents facteurs tels que la génétique, l’occlusion, l’humidité, la friction, le contact avec des substances irritantes et des agents infectieux. Le risque d’érythème fessier est nettement accru par un contact répété et prolongé avec l’urine ou les selles. L’humidité et la chaleur s’accumulent sous la couche occlusive, ce qui crée une chambre humide. En conséquence, l’épiderme se macère, ce qui lui fait perdre sa fonction de protection ou d’hydratation. Perd [3]. L’urée contenue dans l’urine est partiellement dégradée en ammoniaque, ce qui entraîne une alcalinisation du pH de la peau. Cela entraîne une activation des protéases et des lipases dans les selles, ce qui endommage davantage le stratum corneum [4].
Les facteurs de risque d’apparition ou d’aggravation de l’érythème fessier sont des produits d’enveloppement et de soin inadaptés, car les couches serrées peuvent frotter sur la peau et l’irriter ou l’endommager. L’utilisation de tissus non tissés rugueux ou de lavettes en tissu éponge peut provoquer des lésions cutanées supplémentaires lors du nettoyage d’une peau déjà affectée. Le manque d’hygiène augmente le risque de développer un érythème fessier. De plus, les changements dans les habitudes alimentaires sont également des facteurs qui peuvent favoriser l’apparition de l’érythème fessier [5]. Certaines maladies sous-jacentes augmentent également le risque d’érythème fessier. Il s’agit notamment des maladies intestinales ou diarrhéiques, car des selles fréquentes et liquides augmentent l’irritation de la peau. La prise d’antibiotiques modifie le pH des selles et peut favoriser l’érythème fessier. D’autres facteurs favorisants sont une prédisposition aux maladies de la peau, comme l’eczéma atopique, l’eczéma séborrhéique ou, plus généralement, une peau sèche avec une barrière cutanée réduite [6]. Il existe des preuves que des poussées d’érythème fessier peuvent survenir à la suite de maladies virales [7].
Présentation clinique
Les symptômes correspondent à ceux de l’eczéma aigu à subaigu et comprennent des macules érythémateuses, des papules, des plaques et, si elles sont plus étendues, des érosions voire des ulcérations.
En raison de la pathogenèse, les parties convexes de la peau en contact direct avec la couche sont principalement touchées, tandis que les plis sont libres, du moins initialement. Cela constitue un critère important pour distinguer une dermatite d’irritation du siège d’un érythème fessier [8]. Le contact avec la peau affectée, mais aussi les couches mouillées ou pleines, provoquent des douleurs chez l’enfant et favorisent une irritation supplémentaire de la peau. Certains parents sont effrayés en les voyant, car les symptômes peuvent se développer et s’aggraver très rapidement – en quelques heures. L’érythème fessier peut entraîner de fortes démangeaisons génitales en cas de colonisation bactérienne ou de candidose [5].
Les questions directrices du tableau 1 peuvent aider au diagnostic et à l’identification d’éventuels diagnostics différentiels.

Il est important de diagnostiquer correctement l’érythème fessier afin de réduire les complications graves telles que les infections secondaires et les lésions cutanées profondes.
Diagnostics différentiels de l’érythème fessier
Les diagnostics différentiels de la dermatite fessière doivent être envisagés en particulier lorsque les manifestations cutanées dans la zone des couches persistent pendant une longue période sans déclencheur externe clair et lorsque des manifestations cutanées existent en dehors de la zone des couches. Nous allons maintenant aborder brièvement certaines manifestations de diagnostic différentiel. Cet aperçu représente une sélection de diagnostics fréquents et/ou importants et n’est pas exhaustif :
a. Infection par le Candida/pourriture de la couche
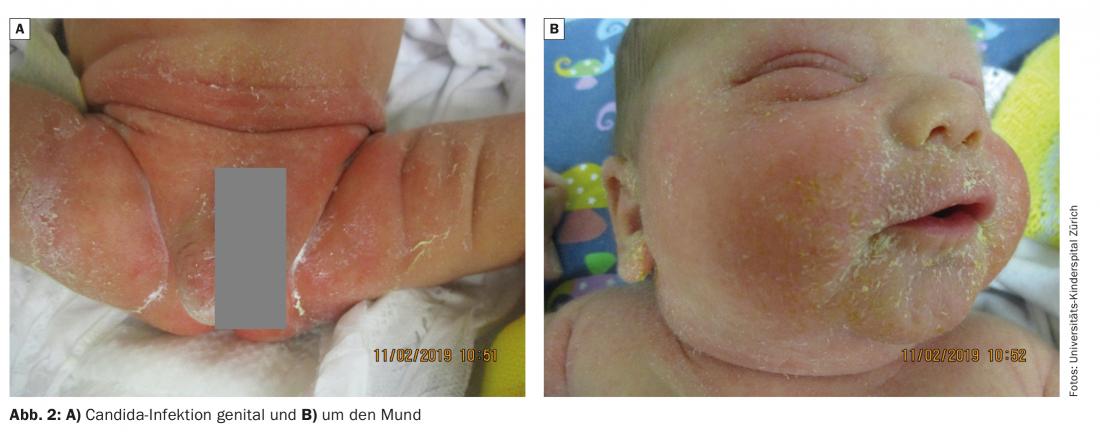
Une surinfection par Candida survient souvent au cours d’un érythème fessier irritatif. On estime ainsi que dans la majorité des érythèmes fessiers de plus de 3 jours, il existe une colonisation importante de Candida. Un traitement antibiotique antérieur constitue un autre facteur de risque important. Cela se présente cliniquement par des macules érythémateuses et des plaques dans les plis de flexion et autour de l’appareil génital avec une desquamation en bordure. De plus, les papules et les pustules satellites sont caractéristiques. Souvent, l’enfant souffre d’un prurit important et commence à se gratter lorsqu’il change de couche (fig. 2A+B). Si les symptômes ne sont pas clairs, un frottis est indiqué. Le traitement consiste en une thérapie antifongique topique [7].
b. Dermatite de contact allergique
La dermatite de contact allergique au niveau des couches doit être distinguée cliniquement d’une “simple” dermatite du siège. La dermatite de contact allergique est provoquée par des conservateurs, des émulsifiants, des parfums, des peintures à dispersion, des adhésifs et des composants plastiques. Composants problématiques connus de ces ingrédients ne sont plus utilisés dans les couches jetables modernes [9]. Cliniquement, la dermatite de contact allergique se manifeste souvent sous la forme d’un eczéma aigu avec des vésicules, des papules et des plaques parfois suintantes. La distribution peut également être révélatrice d’un eczéma de contact allergique. L’apparition sur le côté du bassin, par exemple, est en faveur d’une allergie de contact aux ingrédients en caoutchouc des couches jetables et a été connue sous le nom de “dermatite de Lucky Luke” [10,11]. Des ingrédients tels que la méthylisothiazolinone dans les lingettes humides peuvent également provoquer des allergies de contact [10].
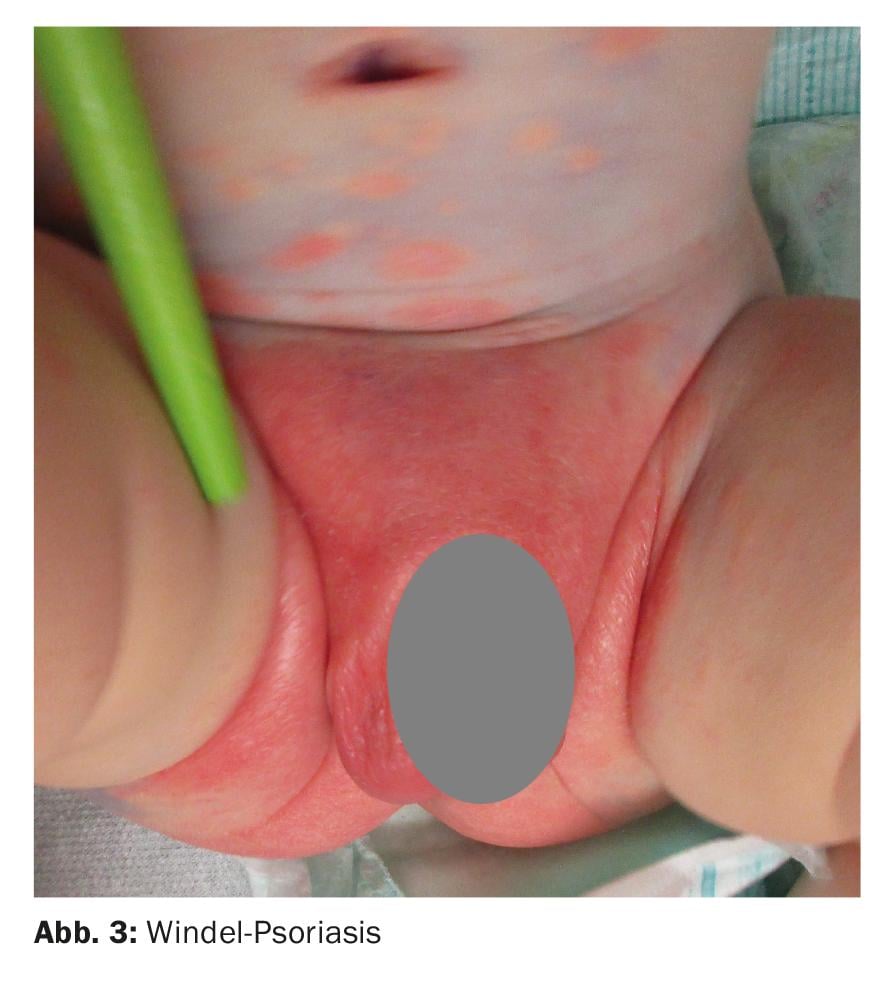
c. Eczéma séborrhéique / psoriasis
La dermatite séborrhéique infantile est une maladie inflammatoire bénigne de la peau qui apparaît typiquement dès la période néonatale ou peu après. Les lésions inflammatoires de la peau apparaissent souvent sur le visage/cuir chevelu et, dans les formes plus étendues, de manière caractéristique dans la région génitale (figure 3). Contrairement à l’eczéma atopique, il y a peu de démangeaisons. Parfois difficile à distinguer de l’activité de l’entreprise. Le psoriasis infantile est une forme de psoriasis qui peut parfois se chevaucher. Celle-ci touche souvent en premier lieu la zone des couches et se caractérise par un érythème rouge flamboyant aux limites très nettes. D’autres zones comme le visage, voire le tégument entier, peuvent être touchées. Le psoriasis infantile est soit primaire (souvent en cas d’antécédents familiaux positifs), soit plus souvent psoriasiforme, généralement dans le cadre d’une infection à Candida.
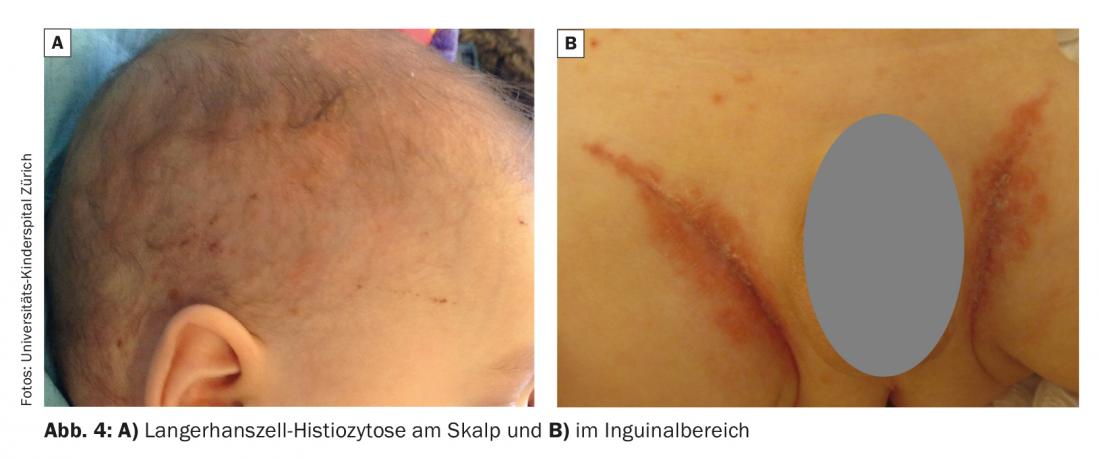
d. Histiocytose à cellules de Langerhans
L’histiocytose à cellules de Langerhans est une néoplasie rare qui survient généralement au cours des trois premières années de la vie d’un enfant. Les manifestations cutanées sont similaires à celles de la dermatite séborrhéique, avec des papules sur le scalp et dans la région inguinale (Fig. 4 A+B). Les papules brunâtres, typiquement croûteuses, peuvent être discrètes. En outre, des érosions, voire des ulcérations, se produisent souvent, en particulier au niveau inguinal. En cas de suspicion, une biopsie cutanée rapide permet de clarifier le diagnostic.
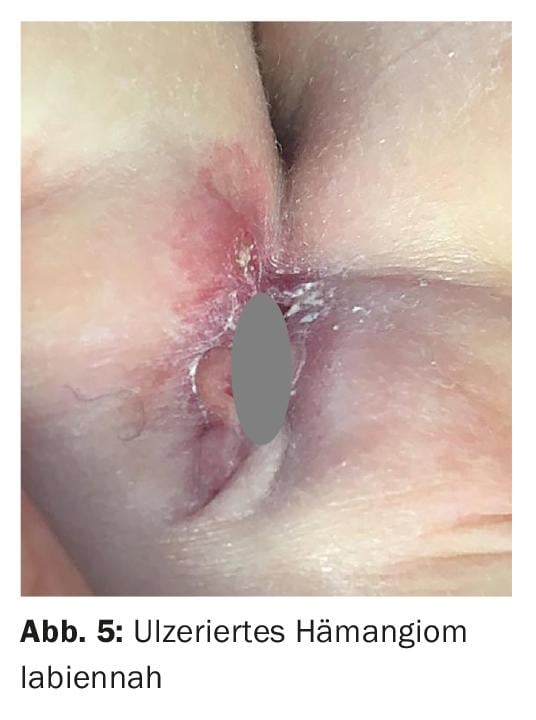
e. Hémangiome infantile ulcéré
Les hémangiomes infantiles sont les tumeurs bénignes les plus fréquentes chez les nourrissons et touchent jusqu’à 5% des enfants. Dans la zone des couches, elles posent souvent problème car elles ont tendance à s’ulcérer. Ces ulcérations peuvent apparaître si tôt qu’il est parfois même difficile d’identifier l’hémangiome qui en est la cause. L’apparition d’une ulcération unilatérale en particulier doit faire penser à la possibilité d’un hémangiome infantile et doit être recherchée en conséquence (Fig. 5). Outre des soins adéquats de la plaie, un traitement systémique au propranolol est indiqué dans cette situation.
Soins corrects de la zone génitale en cas d’érythème fessier et prévention
Le traitement de l’érythème fessier vise d’une part à stabiliser et à régénérer la peau affectée et à prévenir une nouvelle flambée. Le bain régulier de l’enfant concerné dans le cadre des soins généraux de la peau est également essentiel pour la prévention de l’érythème fessier [12]. Dans le cas de l’érythème fessier, comme pour de nombreuses autres maladies, plus le traitement est précoce, mieux c’est. L’éducation des parents doit faire l’objet d’une attention particulière, en particulier en cas d’évolution grave ou de récidive.
Le principe ABCDE résume les principales mesures de soins en cas d’érythème fessier, [2] et peut constituer une orientation au quotidien :
A = Air : l’occlusion sous la couche entraîne une hydratation accrue, voire une macération du stratum corneum. Lors du change régulier, il faut toujours veiller à ne pas utiliser la couche pendant un certain temps. Il ne faut pas oublier que les enfants qui ne portent pas de couches ne développent pas d’érythème fessier [4].
B = Barriers : les crèmes barrières sont largement utilisées pour les soins de la peau dans la région génitale et pour la prévention de l’érythème fessier. Les crèmes barrières soutiennent la fonction de barrière de la peau et ont un effet stabilisateur sur le stratum corneum. L’utilisation de crèmes barrières après le bain régulier de bébé est également recommandée deux fois par semaine pour une peau saine et intacte [14].
C = Cleansing & Care : des changements de couches plus fréquents , des soins réguliers et réguliers de la peau et le nettoyage de la peau sont recommandés à titre préventif et indispensables dans le cadre du traitement. Le bain est supérieur au lavage, car il est plus doux pour la peau. La zone de la couche doit être nettoyée régulièrement avec des préparations non alcalines. Il est ensuite essentiel de sécher systématiquement les zones cutanées concernées sans les irriter mécaniquement. L’huile peut être utilisée pour nettoyer en douceur, mais elle doit être retirée avant de remettre la couche. L’huile peut brûler la peau endommagée et favoriser la croissance de champignons. La recommandation d’utiliser des lingettes humides pour bébés fait toujours l’objet d’un débat. Les lingettes humides pour bébé ont une texture non tissée très douce, ce qui les rend supérieures pour une utilisation sur une peau sensible, déjà irritée et abîmée. Les lingettes sèches pour bébé, telles que les coussinets ou les cotons, ne sont pas adaptées à la peau endommagée [13]. Les lingettes pour bébé doivent être exemptes d’irritants tels que l’alcool, les parfums, les huiles, les détergents et les conservateurs potentiellement toxiques [2]. L’oxyde de zinc s’est révélé particulièrement efficace dans le traitement des rougeurs et des plaies dans la zone des couches. Cette substance a un effet antiseptique et assèche les plaies suintantes. Il est préférable d’appliquer une fine couche de crème en pâte contenant de l’oxyde de zinc après le bain et à chaque changement de couche. L’idéal est une crème en pâte qui protège la peau de l’humidité et mécaniquement des frottements, mais qui n’accentue pas l’occlusion et peut être retirée en douceur. Si l’éruption ne s’améliore pas après deux ou trois jours, des corticostéroïdes topiques légers peuvent être utilisés pendant quelques jours. En outre, une éventuelle surinfection doit être traitée de manière adéquate. L’utilisation à long terme d’inhibiteurs topiques de la calcineurine peut être utile pour les érythèmes fessiers récidivants ou lorsque les facteurs déclencheurs ne peuvent être éliminés (par exemple, les maladies intestinales).
D = Diaper : les couches jetables avec superabsorbant sont clairement supérieures aux couches réutilisables. Grâce aux polymères superabsorbants, l’humidité est rapidement absorbée. Dans les couches réutilisables, ce superabsorbant est absent, la texture du tissu est nettement plus rugueuse et, par conséquent, la peau est toujours irritée davantage par l’humidité constante du tissu et la friction. Les couches jetables s’adaptent parfaitement à la forme du corps grâce à leur texture élastique, ce qui minimise encore les frictions. L’occlusion peut favoriser un érythème fessier déjà enflammé. Il est donc impératif de changer régulièrement les couches jetables malgré leur grande capacité d’absorption.
E = Education : il s’agit ici d’informer les parents sur la pathogenèse de l’érythème fessier [4], mais aussi de les guider pour qu’ils appliquent eux-mêmes les soins à leur enfant et identifient les facteurs de risque [4].
|
Une brochure d’information et d’éducation pour les parents, qui peut être utilisée librement, est disponible ici : www.kispi.uzh.ch/de/patienten-und-angehoerige/Broschueren/Seiten/default.aspx |
Messages Take-Home
- L’érythème fessier est une affection fréquente chez les nourrissons et les personnes incontinentes, directement liée au port de la couche. Elle guérit sans complications dans la plupart des cas.
- Les symptômes correspondent à ceux de l’eczéma aigu à subaigu et comprennent des macules érythémateuses, des papules, des plaques et, si elles sont plus étendues, des érosions voire des ulcérations. En raison de la pathogenèse, les parties convexes de la peau en contact direct avec la couche sont principalement touchées, tandis que les plis sont libres, du moins initialement.
- Un bon entretien de la zone génitale est efficace pour prévenir l’érythème fessier et essentiel pour le traiter. Le bain régulier de bébé est adapté à cet effet et est doux. Le traitement doit être précoce. Il est essentiel de changer la couche régulièrement et fréquemment.
Littérature :
- Blume-Peytavi U, Hauser M, Lussemann L, et al. : Preventaion of diaper dermatitis in infants – a literature review. Pediatric Dermatology 2014 ; 31 : 413-429.
- Blume-Peytavi U, Kanti V : Prévention et traitement de la dermatite du nourrisson. Dermatologie pédiatrique 2018 ; 35 : 19-23.
- Odio M, Thalmann L : Diapering, diaper technology and diaper area skin health. Pediatr Dermtolo 2014 ; 31 (suppl) : 9-14.
- Höger, PH ; Kinderdermatologie, Differenzialdiagnostik und Therapie bei Kindern und Jugendlichen, 3e édition, Schattauer, Stuttgart 2011.
- Atherton DJ : Comprendre la dermatite d’irritation à la napkin. Int J Dermatol 2016 ; 55 (suppl) : 7-9.
- Merrill L : Prevnetion, treatment and parent education for diaper dermatitis. Nurs Women Health 2015 ; 19 : 324-336.
- van Gysel D. : Infections et maladies de la peau mimant la dermatite du nourrisson. International Journal of dermatology 2016 ; doi : 10.1111/ijd.13372.
- Fölser-Holst R : Diagnostic différentiel de la dermatite du nourrisson. Pediatr Dermatol 2018 ; 35 : 10-18.
- Counts J, Weisbrod A, Yin S : Questions communes sur les ingrédients des protections hygiéniques : les matériaux modernes des protections hygiéniques sont sûrs et ont été testés de manière approfondie. Clin Pediatr 2017 ; 56 (5) : 23S-27S.
- Smith WJ, Jacob SE : Le rôle de la dermatite de contact allergique dans la dermatite du nourrisson. Pediatrc Dermatol 2009 ; 26 : 369-370.
- Roul S, Ducombs G, Leaute-Labreze C, Taïeb A : Dermatite de contact “Lucky Luke” due aux composants en caoutchouc des diapositives. Dermatite de contact 1998 Jun ; 38(6) : 363-364 ; doi : 10.1111/j.1600-0536.1998.tb05796.x.
- Blume-Peytavi U, Garcia Bartels N : Soins de la peau chez les nourrissons – l’influence des régimes de soins standardisés sur la fonction de barrière de la peau. Actuel Derm 2010 ; 36 : 214-216.
- Lavender T, Furber C, Campbell M, et al : Effet sur l’hydratation de la peau de l’utilisation de lingettes pour bébé pour nettoyer la zone du napkin des bébés nouveau-nés : essai d’équivalence randomisé et contrôlé en aveugle, BMC Pediatr 2012 ; 12 : 59.
- Blume-Peytavi U, Lavender T, Jenerowicz D, et al : Recommendations from a European Roundtable Meeting on Best Practice Healthy Infant Skin Care. Pediatr. Dermatol 2016 ; 33(3) : 311-321 ; doi : 10.1111/pde.12819.
DERMATOLOGIE PRATIQUE 2020 ; 30(6) : 8-12