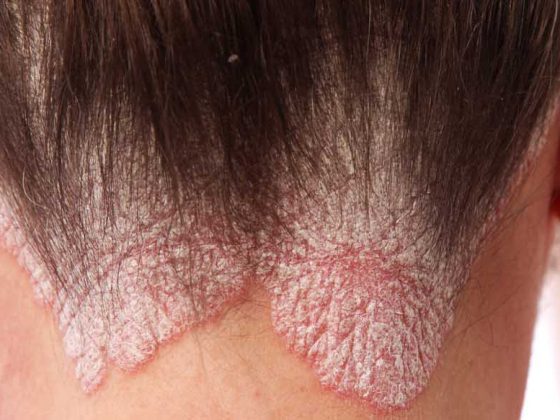
L’eczéma des mains a des conséquences médicales et socio-économiques importantes. Un traitement rapide et efficace et l’identification des facteurs déclencheurs sont nécessaires pour prévenir les récidives et les évolutions chroniques. Les piliers de la thérapie par étapes sont un traitement de base relipidant, l’utilisation de corticostéroïdes topiques et d’inhibiteurs de la calcineurine, l’exposition aux UV et, en cas de réponse insuffisante, l’alitrétinoïne ou des immunosuppresseurs.
L’eczéma des mains est très fréquent [1], a tendance à devenir chronique [2] et affecte considérablement la qualité de vie [3]. Ils n’affectent pas seulement les patients, mais ont également un impact social et économique important [4]. C’est pourquoi il est extrêmement important de poser un diagnostic, de déterminer les causes et de mettre en place un traitement en temps voulu. Les experts du groupe de travail Dermatoallergologie de la Société suisse de dermatologie et vénéréologie (SSDV) ont rédigé un document de consensus qui résume les principaux aspects cliniques, les mesures diagnostiques et un traitement par étapes [5].
Classification de l’eczéma
Les eczémas des mains sont classés selon leur étiologie et, si cela n’est pas possible, selon leur morphologie. L’eczéma de contact irritatif est le plus fréquent. De nombreux eczémas des mains d’origine professionnelle, déclenchés par des travaux en milieu humide, le port prolongé de gants en caoutchouc, des lavages fréquents et intensifs, l’utilisation de détergents, entrent dans cette rubrique. L’eczéma irritatif ouvre souvent la voie à l’eczéma de contact allergique. L’eczéma atopique des mains est isolé ou associé à d’autres manifestations cutanées, à la rhinite allergique et/ou à l’asthme bronchique. En raison d’un trouble génétique de la fonction de barrière, la peau est particulièrement sensible aux agressions extérieures. Dans la pratique clinique quotidienne, on rencontre souvent une combinaison de ces types d’eczéma, par exemple un eczéma de contact irritatif en cas de dermatite atopique prédisposante, sur lequel se greffe une allergie de contact (figure 1).
Sur le plan morphologique, on peut distinguer l’eczéma dyshidrosiforme, l’eczéma hyperkératosique-rhagadiforme et l’eczéma nummulaire.
Degré de gravité
La gravité d’un eczéma des mains est déterminée en premier lieu par son étendue et ses signes cliniques, mais aussi par sa durée, sa réponse au traitement et la souffrance qu’il engendre. Les eczémas des mains qui guérissent spontanément, en évitant les facteurs déclenchants ou suite à un traitement adéquat dans les trois mois sont considérés comme aigus [6]. Les eczémas des mains qui persistent au-delà de trois mois ou qui récidivent plusieurs fois (>2 par an) sont définis comme chroniques [6]. Il existe différents scores pour mesurer la sévérité, qui prennent en compte l’étendue et l’intensité des signes de la maladie tels que l’érythème, l’infiltration, les vésicules, les fissures/rhagades, la desquamation et l’œdème, par exemple le “Hand ECzema Severity Index” (HECSI) et le “Osnabrück Hand eczema Severity Index” (OHSI) [7, 8]. Pour les études cliniques et la pratique quotidienne, des tableaux photographiques présentant des exemples d’eczéma des mains léger, modéré et sévère ont également fait leurs preuves [9].
Impact sur la qualité de vie
L’eczéma des mains a un impact considérable sur la vie personnelle, sociale et professionnelle des patients. Ils affectent considérablement la qualité de vie des personnes concernées [3]. Les restrictions sont comparables à celles des patients atteints de psoriasis ou d’asthme [3]. Chez les patients atteints d’eczéma des mains d’origine professionnelle, l’altération de la qualité de vie est corrélée à la sévérité clinique [10]. L’eczéma sévère des mains était nettement plus souvent associé à des symptômes d’anxiété et de dépression [10].
Un traitement tardif augmente le risque de chronicité
Une étude danoise montre clairement que le pronostic de l’eczéma des mains s’aggrave avec chaque mois de retard de traitement médical [2]. Plus le temps passe avant qu’un eczéma des mains ne soit diagnostiqué, plus le risque d’évolution chronique est élevé [11].
Diagnostic
Dans la plupart des cas, le diagnostic d’eczéma des mains peut être posé cliniquement en tenant compte des diagnostics différentiels. En cas de suspicion d’eczéma de contact allergique, un test épicutané est indiqué (figure 2). Sur la base d’une anamnèse détaillée, les allergènes potentiels de l’environnement professionnel et privé du patient doivent être testés. Il est important de déterminer la pertinence de la sensibilisation de contact pour l’eczéma des mains en cas de réactions positives aux tests.

Thérapie par étapes
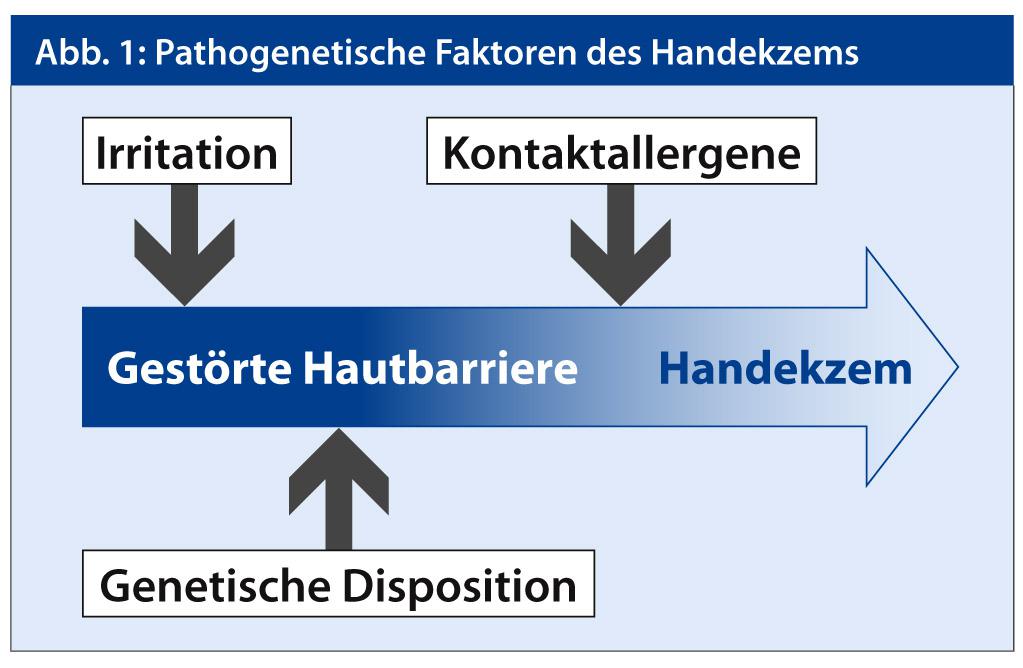
La prise en charge de l’eczéma des mains repose sur les connaissances fondamentales de la pathogenèse : il est nécessaire de restaurer la barrière cutanée et de réduire l’inflammation. Pour des raisons pratiques, il est recommandé de procéder par étapes dans le traitement (Fig. 3) [5]. Un traitement de base relipidant doit être appliqué systématiquement, seul ou en combinaison avec d’autres mesures anti-inflammatoires. En complément, il est conseillé de procéder à un nettoyage en douceur et à une protection de la peau en fonction de l’exposition externe de chacun. Les facteurs déclencheurs externes tels que les irritants, l’humidité et le mouillage ou les allergènes de contact doivent être évités.

Les corticostéroïdes topiques (au moins de classe 2) sont utilisés en premier lieu comme traitement. Ils sont particulièrement adaptés à un traitement de courte durée lorsque des stéroïdes de classe 4 sont prescrits. En cas de traitement à long terme, un traitement intermittent peut être mis en place. Outre l’anti-inflammation, les inhibiteurs topiques de la calcineurine entraînent une restauration de la barrière cutanée [12]. En outre, une thérapie UV avec des UVB ou de la PUVA peut être envisagée.
Si ces mesures ne suffisent pas, un traitement systémique est indiqué. L’alitrétinoïne, qui est autorisée pour le traitement de l’eczéma chronique sévère des mains, est un bon choix. L’alitrétinoïne est généralement dosée à 30 mg par jour et administrée sur une période de trois à six mois. Le profil de risque et d’effets secondaires des rétinoïdes doit être pris en compte. L’acitrétine, un rétinoïde autorisé dans le traitement des troubles de la kératinisation, peut également être administrée. En cas de réponse insuffisante ou de contre-indication aux rétinoïdes, d’autres médicaments immunosuppresseurs peuvent être utiles. La ciclosporine a été étudiée chez des patients souffrant d’eczéma chronique des mains et a montré un bon effet. Des données sur l’efficacité de l’azathioprine, du méthotrexate et des bloqueurs du TNF-alpha sont disponibles à partir de casuistiques et de séries de cas [5]. Les corticostéroïdes systémiques ne doivent être utilisés qu’en cas d’exacerbation aiguë de l’eczéma des mains. Ils ont souvent un effet rapide, mais ne sont pas adaptés à un traitement à long terme.
Conclusion
Les effets de l’eczéma des mains sont très étendus. Un diagnostic rapide et la mise en place d’un traitement sont des conditions préalables à une guérison rapide et complète de l’eczéma des mains. Les eczémas des mains sévères et de longue durée ont tendance à devenir chroniques. Les facteurs déclencheurs tels que les irritants et les allergènes de contact doivent être identifiés et évités. Le traitement doit être progressif et inclut la thérapie systémique. Les patients atteints d’eczéma des mains doivent être formés de manière détaillée, individuelle et, si nécessaire, répétée à l’application de mesures de soins et de protection de la peau afin de prévenir les récidives et les évolutions chroniques.
Littérature :
- Meding B, Järvholm B : Eczéma des mains chez les adultes suédois – évolution de la prévalence entre 1983 et 1996. J Invest Dermatol 2002 ; 118 : 719-723.
- Hald M, Agner T, Blands J, Johansen JD ; Danish Contact Dermatitis Group : Delay in medical attention to hand eczema : a follow-up study. Br J Dermatol 2009 ; 161 : 1294-1300.
- Moberg C, Alderling M, Meding B : Eczéma des mains et qualité de vie : une étude basée sur la population. Br J Dermatol 2009 ; 161 : 397-403.
- Augustin M, Kuessner D, Purwins S, Hieke K, Posthumus J, Diepgen TL : Cost-of-illness of patients with chronic hand eczema in routine care : results from a multicentre study in Germany. Br J Dermatol 2011 ; 165 : 845-851.
- Ballmer-Weber BK, Bircher A, Piletta P, Hofbauer GFL, Spring P, Anliker M, Gilardi S, Rast HP, Grillet JP, Simon D : Prise en charge de l’eczéma chronique des mains : consensus suisse. Dermatol helvet 2012 ; in press.
- Diepgen TL, Elsner P, Schliemann S, Fartasch M, Köllner A, Skudlik C, John SM, Worm M ; Deutsche Dermatologische Gesellschaft : Guideline on the management of hand eczema ICD-10 Code : L20. L23. L24. L25. L30. J Dtsch Dermatol Ges 2009 ; 7 Suppl 3 : S1-16.
- Held E, Skoet R, Johansen JD, Agner T : The hand eczema severity index (HECSI) : a scoring system for clinical assessment of hand eczema. Une étude de la fiabilité inter- et intra-observateurs. Br J Dermatol 2005 ; 152 : 302-307.
- Skudlik C, Dulon M, Pohrt U, Appl KC, John SM, Nienhaus A : Osnabrueck hand eczema severity index – a study of the interobserver reliability of a scoring system assessing skin diseases of the hands. Dermatite de contact 2006 ; 55 : 42-47.
- Hald M, Veien NK, Laurberg G, Johansen JD : Severity of hand eczema assessed by patients and dermatologist using a photographic guide. Br J Dermatol 2007 ; 156 : 77-80.
- Boehm D, Schmid-Ott G, Finkeldey F, John SM, Dwinger C, Werfel T, Diepgen TL, Breuer K : Anxiety, depression and impaired health-related quality of life in patients with occupational hand eczema. Dermatite de contact 2012 ; 67 : 184-192.
- Mälkönen T, Alanko K, Jolanki R, Luukkonen R, Aalto-Korte K, Lauerma A, Susitaival P : Long-term follow-up study of occupational hand eczema. Br J Dermatol 2010 ; 163 : 999-1006.
- Jensen JM, Scherer A, Wanke C, Bräutigam M, Bongiovanni S, Letzkus M, Staedtler F, Kehren J, Zuehlsdorf M, Schwarz T, Weichenthal M, Fölster-Holst R, Proksch E : L’expression des gènes est affectée différemment par le pimecrolimus et la betamethasone dans la peau lésionnelle de la dermatite atopique. Allergy 2012 ; 67 : 413-423.
DERMATOLOGIE PRAXIS 2013 ; No. 1 : 13-15