Le pied diabétique est rarement le motif de consultation d’un dermatologue. Cependant, le diabétique peut se plaindre d’une peau sèche ou craquelée, hyperkératosique sur les pieds. Notre auteur décrit ci-dessous la procédure à suivre dans ce cas.
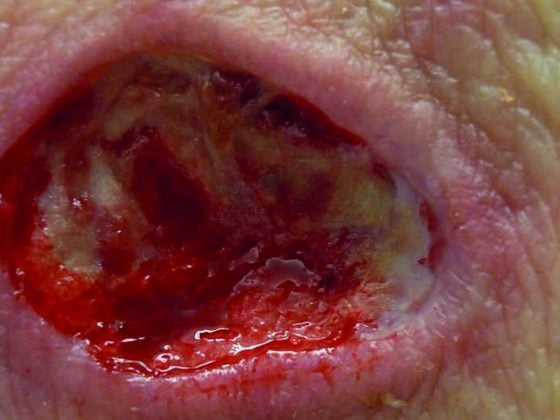
Le syndrome du pied diabétique avec ulcère est le point final d’une longue négation, tant de la part de la personne concernée que de l’équipe soignante. L’amputation (Fig. 1) est très coûteuse pour les caisses d’assurance maladie. La formation à la prophylaxie et le dépistage précoce permettent d’éviter à temps l’ulcère diabétique et donc beaucoup de souffrances, de handicaps et de coûts.

Fig. 1 : Il faut éviter l’amputation.
Lorsqu’un diabétique se présente à votre cabinet avec des problèmes dermatologiques, vous devez donc poser des jalons importants en effectuant une anamnèse précise et, si nécessaire, adresser la personne concernée à un diabétologue ou à un service de consultation diabétologique pour les pieds.
Le pied est-il en danger ?
En principe, on peut dire que si un patient diabétique présente une plaie, une rougeur locale, une ampoule ou un ulcère, il a un pied diabétique avec toutes les complications possibles. Mais même si la réponse aux questions suivantes est “oui” chez votre patient, le pied est en danger :
– Le diabète existe-t-il depuis plus de 10 ans ?
– Existe-t-il des problèmes de circulation sanguine ?
– Existe-t-il des troubles neuropathiques ?
– Existe-t-il des charges incorrectes ?
Si vous soupçonnez un syndrome du pied diabétique, vous devriez toujours le vérifier vous-même et ne pas vous contenter de poser des questions (fig. 2). La personne concernée ne sent rien (neuropathie) (fig. 3) ou ne voit rien (rétinopathie, mobilité réduite). Les troubles circulatoires et les troubles neuropathiques sont brièvement expliqués ci-dessous.
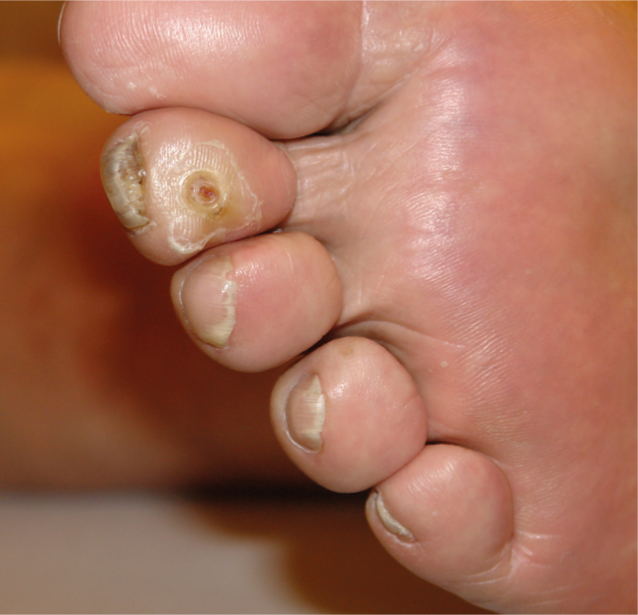
Fig. 2 : Contrôlez impérativement vos pieds par en dessous et entre les orteils !
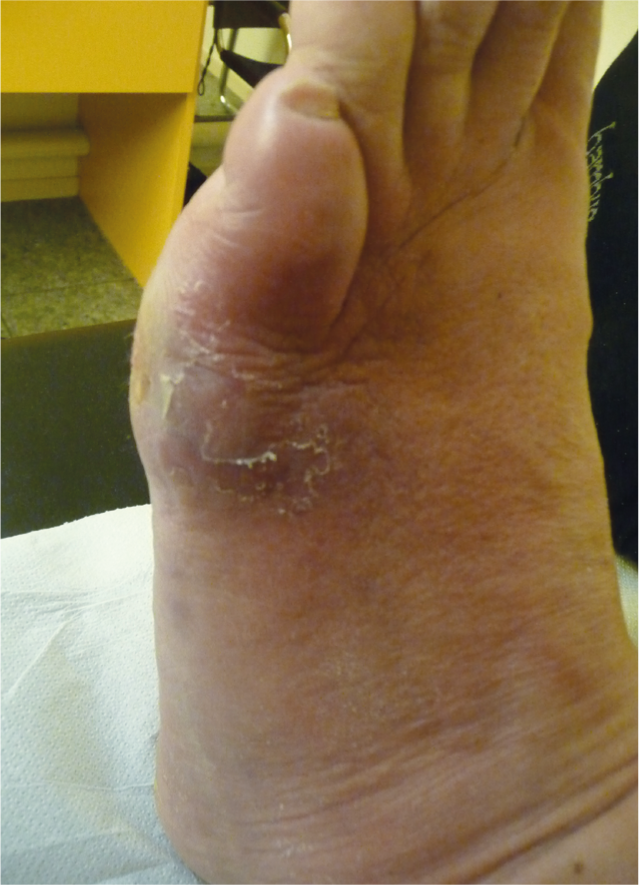
Fig. 3 : Ce patient ne souffrait pas, il est venu au cabinet pour un contrôle de la glycémie. L’examen de routine des pieds a révélé une rougeur des parties molles, une hyperkératose hémorragique.
Troubles de la circulation sanguine
La diminution de la circulation artérielle a les signes cliniques suivants :
- Absence de poils sur les orteils dorsaux
- Absence de pulsation Aa. tibial postérieur/Aa. dorsale du pied
En cas de lésion, la circulation sanguine du pied doit faire l’objet d’un examen angiologique.
Sur le plan clinique, il convient de faire particulièrement attention à une éventuelle erreur d’évaluation en cas de médiaclérose (aucun pouls perceptible). Cette situation ne peut pas être évaluée cliniquement. En outre, vous devez éviter toute erreur d’évaluation due à des shunts artério-veineux dans le pied causés par la dénervation autonome. Cela donne une peau pâle à l’avant-pied, mais une peau plutôt chaude et rougeâtre et un remplissage veineux au milieu du pied. Il y a danger.
Troubles neuropathiques
La neuropathie douloureuse conduit généralement à consulter en raison de la gêne occasionnée. En raison de ces douleurs, la diminution de la sensibilité est souvent méconnue (à cause des douleurs, on pense qu’il existe une sensibilité normale) – le pied est très exposé au développement d’un ulcère !
Il existe trois formes pertinentes de neuropathie : la neuropathie sensorielle distale symétrique, la neuropathie autonome et la neuropathie motrice.
La neuropathie sensorielle symétrique est silencieuse. La personne concernée ne ressent rien et l’examinateur ne voit rien ! La personne concernée doit donc être activement informée du danger et de la nécessité d’un contrôle régulier par des tiers.
La neuropathie autonome se manifeste par une peau très sèche. La dénervation sympathique peut entraîner une mauvaise évaluation de l’irrigation sanguine de la peau des pieds. Un dysfonctionnement érectile est presque toujours présent également.
La neuropathie motrice entraîne une parésie et une atrophie des muscles du pied. Des troubles de l’architecture du pied avec une mobilité réduite dans les articulations et des charges incorrectes en sont les conséquences.
Cliniquement, les callosités de pression, l’absence de plaintes en cas de changements visibles et les lésions sur les zones soumises à la pression sont des indices qui doivent être pris au sérieux.
Il est possible d’étudier la discrimination thermique (Neurotherm), la sensibilité épicritique (sensation de Spitzrad spitz/stumpf) et le sens vibratoire (diapason de Riedel Seiffer), ainsi que la perception du toucher avec un monofilament de 10 g. Une diminution de la sensibilité est synonyme de danger. Il est donc recommandé de procéder à un suivi étroit et de porter des chaussures appropriées avec des semelles orthopédiques adaptées pour soulager la pression dans les zones à risque.
Conséquences thérapeutiques
La première conséquence thérapeutique lorsque vous constatez un risque pour le pied chez un diabétique est d’informer le patient. Le partenaire doit être impliqué. Le contrôle régulier des pieds par le partenaire est nécessaire, car il existe généralement une rétinopathie et l’autocontrôle de la plante des pieds n’est souvent plus possible. En outre, des mesures prophylactiques devraient être mises en place. Il s’agit notamment de l’orientation vers une équipe de diabétologie ou une consultation de pied diabétique, du contrôle ou de la prescription de chaussures/de semelles orthopédiques adaptées et des soins de la peau (éventuellement de l’utilisation d’une crème hydratante). l’ablation des hyperkératoses, l’assainissement des rhagades du talon, Fig. 4). Les pansements à utiliser sont expliqués dans l’article du Dr Nadia Djerbi et du Dr Severin Läuchli. Par ailleurs, un ulcère guéri ne signifie pas que le syndrome du pied diabétique est guéri. Il reste ! (Fig. 5)
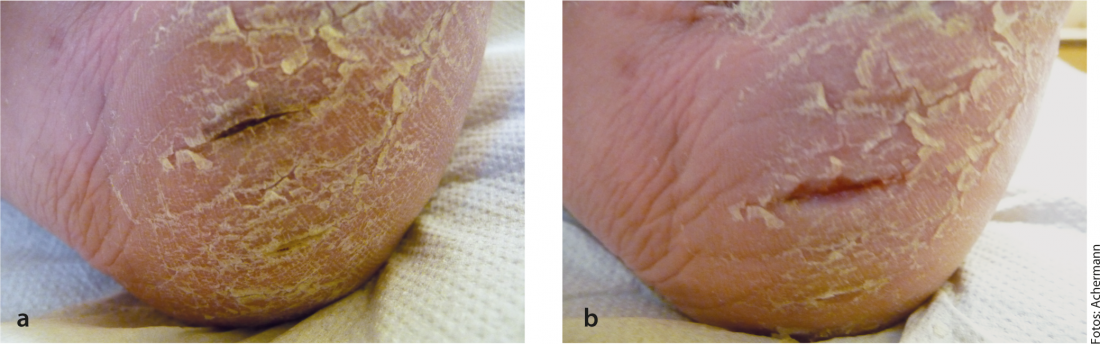
Fig. 4: a) Rhagade du talon, croûte de sang en profondeur. b) Après avoir enlevé les bords durs, on a trouvé en dessous une petite ampoule qui a saigné : ulcère.
Les contrôles a posteriori demeurent. Une personne diabétique souffrant d’un syndrome du pied diabétique ne modifie malheureusement souvent pas son comportement de négligé, elle/il n’a pas de douleurs ! Le métabolisme doit être optimisé par une insulinothérapie et les maladies associées (hypertension artérielle, insuffisance rénale, AOP, maladie coronarienne, insuffisance cardiaque) doivent être traitées en même temps.
Dr. med. Frank Achermann