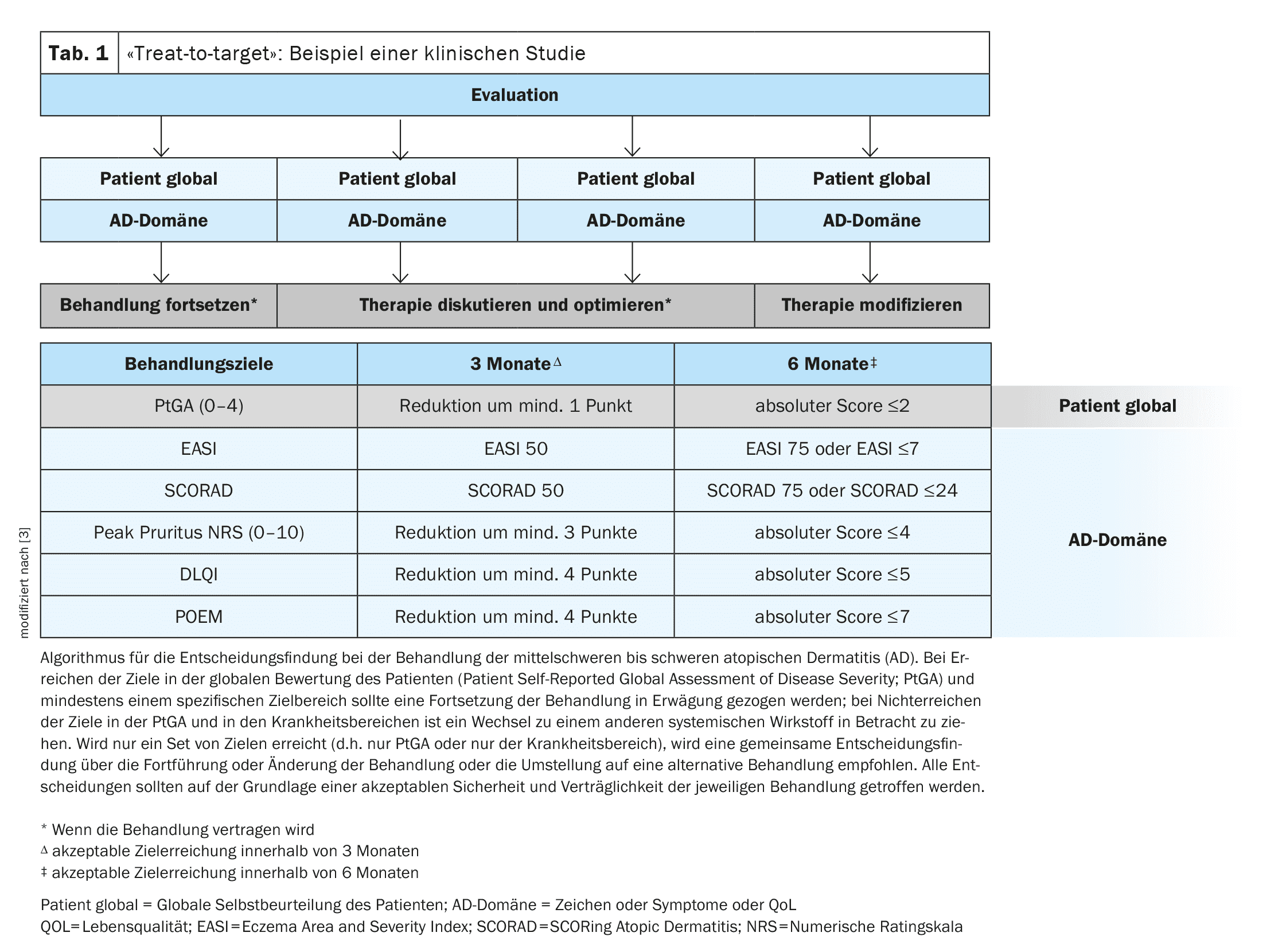
Plusieurs analyses secondaires ont été publiées récemment, comparant et évaluant différents régimes de traitement de la dermatite atopique (DA). Pour évaluer les progrès du traitement à l’aide d’instruments de mesure validés, des études cliniques récentes s’inspirent de l’initiative HOME, comme l’a montré le professeur Spuls, UMC Amsterdam.
Définir et évaluer les objectifs de traitement est un principe de base important pour obtenir les meilleurs soins possibles pour les patients atteints de dermatite atopique (DA), a souligné le professeur Phyllis I. Spuls, dermatologue au Centre médical universitaire (UMC) d’Amsterdam (NL) [1]. L’initiative “Harmonising Outcome Measures for Eczema” (HOME) regroupe les paramètres de résultats recommandés dans le but d’uniformiser l’évaluation des progrès du traitement [2]. Dans une étude de Bruin-Weller et al., une approche “Treat-to-target” a été mise en œuvre, qui présente des parallèles avec l’approche établie pour le psoriasis (tableau 1) [3]. Les instruments de mesure suivants ont été utilisés pour évaluer les paramètres relatifs à la DA à la ligne de base et au cours de l’évolution : EASI (Eczema Area and Severity Index), SCORAD (Scoring Atopic Dermatitis), échelle de notation numérique pour le prurit (Peak Prurit-NRS), DLQI (Dermatology Life Quality Index) et POEM (Patient-Oriented Eczema Measure) [3–6]. Pour chaque paramètre, les données historiques ont été collectées trois et six mois après la ligne de base – ces intervalles correspondent à des périodes appropriées pour évaluer la réponse au traitement [3]. Ces études cliniques et d’autres ont été intégrées dans plusieurs méta-analyses et revues systématiques ultérieures, que l’oratrice a résumées de manière concise [1].
Éducation des patients : les conclusions d’une nouvelle revue Cochrane
Le fait que l’éducation des patients est un facteur important pour le succès du traitement de la MA est également souligné dans les lignes directrices actuelles [7,8]. Une revue Cochrane publiée en 2024 et portant sur les données de 6170 participants issus de 37 études a montré que l’éducation complémentaire des patients au niveau individuel conduit à de meilleurs résultats à court terme par rapport à la seule thérapie standard, tandis que l’éducation des patients dans le cadre d’un groupe a une influence favorable sur les symptômes de la MA à court et à long terme [9]. Outre les informations sur la pathogenèse multifactorielle de la MA et les facteurs déclencheurs tels que les irritants ou le stress, les patients doivent être informés des mesures de base : il est recommandé de prendre chaque jour une douche/un bain court à une température d’eau de 27-30°C afin d’éliminer les particules irritantes pour la peau et les bactéries. Les émollients doivent idéalement être appliqués immédiatement après (“Soak and seal”) afin de prévenir les flashes et de renforcer la barrière cutanée. Les explications sur les topiques anti-inflammatoires sont également importantes, car ils constituent un pilier important du traitement de presque tous les patients atteints de la MA.
Thérapie topique : TCS et TCI encore “frontrunner” actuellement
En Europe, les principaux traitements actuels de la MA sont les corticostéroïdes topiques (TCS) et les inhibiteurs topiques de la calcineurine (TCI), tandis qu’aux États-Unis, le ruxolitinib, un inhibiteur de la Janus kinase (JAK), ainsi que le crisaborol et le roflumilast, des inhibiteurs de la PDE, ont également été approuvés sous forme d’administration topique [10]. Dans l’UE, le crisaborol topique a également reçu une autorisation de mise sur le marché dans l’indication de la MA et le roflumilast devrait être approuvé prochainement .[11]. Une méta-analyse en réseau (NMA) publiée en 2023 compare différents traitements topiques de la DA ; elle inclut les données de 43 123 participants pédiatriques et adultes à l’étude [12]. Une autre NMA a été publiée cette année et a inclus un total de 45’846 participants issus de 291 études [13]. La plupart des études portaient sur des adultes, mais 31 d’entre elles étaient axées sur des enfants de moins de 12 ans. La comparaison indirecte des différents régimes de traitement topique était en faveur des TCS puissants, des inhibiteurs JAK et du tacrolimus 0,1%. Les TCS faibles, les inhibiteurs de la PDE-4 et le tapinarof à 1% se sont avérés comparativement moins efficaces. En outre, il a été constaté que l’utilisation à court terme des TCS n’entraînait pas d’amincissement de la peau, alors que l’utilisation à long terme tendait à le faire.
La luminothérapie : toujours aussi demandée
Une enquête menée auprès de 229 dermatologues dans 30 pays européens a révélé que plus de 80% d’entre eux utilisaient la luminothérapie dans le traitement de la DA [14]. La photothérapie UVB à bande étroite (NB-UVB) avec une longueur d’onde de 311-313 nm est la plus utilisée, selon l’intervenante [1,14]. Les facteurs d’efficacité des UVB-NB dans la MA sont décrits comme suit :
- Effets immunomodulateurs : Suppression de l’immunité cellulaire ; activation de l’immunité innée
- Renforcement du stratum corneum : réduction de la perméabilité aux pathogènes
- Effet antiprurigineux : induction de l’apoptose ; inhibition des cellules de Langerhans et modification de la production de cytokines.
Le professeur Spuls a fait référence à une revue Cochrane publiée en 2021, qui a montré que la NB-UVB était supérieure à un placebo en termes d’IGA, d’EASI et de SCORAD après une période de 12 semaines [15]. Plusieurs efforts internationaux sont en cours pour élargir la base de preuves sur la luminothérapie dans la MA, a déclaré l’orateur [1,16].
Thérapie systémique : les données des registres devraient faciliter le choix du traitement
Il existe aujourd’hui un vaste arsenal de médicaments systémiques différents. Il s’agit d’évaluer les avantages et les risques au cas par cas. Les comorbidités, le statut vaccinal et le mode de vie des patients doivent être pris en compte. Les médicaments biologiques présentent dans l’ensemble un profil de sécurité avantageux, d’autant plus que la conjonctivite, qui est parfois un effet secondaire, peut être bien traitée [17]. Les inhibiteurs JAK oraux nécessitent davantage d’investigations préalables et de mesures de surveillance que les médicaments biologiques. Parmi les traitements systémiques conventionnels, seule la ciclosporine est officiellement autorisée, mais le méthotrexate (MTX), l’azathioprine et le mycophénolate-méfotil ne sont pas si rarement utilisés dans la pratique clinique quotidienne, selon l’oratrice [1]. Dans une NMA publiée en 2024, différents traitements systémiques seront comparés indirectement [18]. Une revue systématique du MTX dans la MA a également été publiée cette année [19]. Enfin, l’oratrice a évoqué l’étude internationale du registre TREAT [20]. L’objectif principal de cette étude est d’évaluer l’efficacité et la sécurité des traitements systémiques de la MA dans une perspective à long terme et dans un contexte réel [1,21].
Congrès : réunion annuelle de l’EADV
Littérature :
- “Hard to identify and treat AD”, Prof. Phyllis I. Spuls, Presentation ID D2T02.2C, EADV Annual Meeting, Amsterdam, 25-28.09.2024.
- Harmonising Outcome Measures for Eczema (HOME), www.homeforeczema.org, (dernière consultation 26.22.2024).
- De Bruin-Weller M, et al : Treat-to-Target in Atopic Dermatitis : An International Consensus on a Set of Core Decision Points for Systemic Therapies. Acta Derm Venereol. 2021 Feb 17;101(2) : adv00402.
- Schmitt J, et al : The Harmonising Outcome Measures for Eczema (HOME) statement to assess clinical signs of atopic eczema in trials. J Allergy Clin Immunol 2014 ; 134(4) : 800-807.
- Légaré S, et al : Sensitivity of clinician-assessed efficacy outcome measurement instruments in trials of topical therapies for atopic dermatitis : a systematic review and meta-analysis. J Eur Acad Dermatol Venereol 2022 ; 36(2) : 196-212.
- Silverberg JI, et al : Validation de cinq résultats rapportés par les patients pour la sévérité de la dermatite atopique chez les adultes. Br J Dermatol. 2020;182(1) : 104-143.
- Wollenberg A, et al : European guideline (EuroGuiDerm) on atopic eczema : part I – systemic therapy. J Eur Acad Dermatol Venereol 2022 ; 36(9) : 1409-1431.
- Wollenberg A, et al : European guideline (EuroGuiDerm) on atopic eczema – part II : non-systemic treatments and treatment recommendations for special AE patient populations. J Eur Acad Dermatol Venereol 2022 ; 36(11) : 1904-1926.
- Singleton H, et al : Educational and psychological interventions for managing atopic dermatitis (eczema). Cochrane Database Syst Rev. 2024 Aug 12;8(8):CD014932
- PharmaWiki, www.pharmawiki.ch,(dernière consultation 27.11.2024).
- Müller S, Maintz L, Bieber T : Traitement de la dermatite atopique : médicaments récemment approuvés et programmes de développement clinique avancés. Allergy 2024 ; 79(6) : 1501-1515.
- Chu AWL, et al : Traitements systémiques pour la dermatite atopique (eczéma) : Systematic review and network meta-analysis of randomized trials. J Allergy Clin Immunol. 2023 Dec ; 152(6) : 1470-1492.
- Lax SJ, et al : Topical anti-inflammatory treatments for eczema : network meta-analysis. Cochrane Database Syst Rev. 2024 Aug 6;8(8) : CD015064.
- Vermeulen FM, et al : The European TREatment of ATopic eczema (TREAT) Registry Taskforce survey : prescribing practices in Europe for phototherapy and systemic therapy in adult patients with moderate-to-severe atopic eczema. British Journal of Dermatology 2020 ; 183(Issue 6) : 1073-1082.
- Musters AH, et al : Phototherapy for atopic eczema. Cochrane Database Syst Rev. 2021 Oct 28;10(10) : CD013870.
- Molla A : A Comprehensive Review of Phototherapy in Atopic Dermatitis : Mechanisms, Modalities, and Clinical Efficacy. Cureus. 2024 Mar 25;16(3):e56890.
- Achten RE, et al : L’affection de la surface oculaire est fréquente dans la dermatite atopique modérée à sévère. Clin Exp Allergy 2022 ; 52(6) : 801-805.
- Drucker AM, et al : Systemic Immunomodulatory Treatments for Atopic Dermatitis. Living Systematic Review and Network Meta-Analysis Update. JAMA Dermatol. 2024;160(9):936-944.
- Caron AGM, et al ; MTX Consensus for AD Survey Study Group. Consensus international sur le dosage du méthotrexate pour les patients atteints de dermatite atopique : une étude eDelphi. J Eur Acad Dermatol Venereol. 2024 Aug 1. doi : 10.1111/jdv.20271.
- TREatment of ATopic eczema Registry Taskforce (TREAT), https://treat-registry-taskforce.org,(dernière consultation 27.11.2024).
- Spuls PI, et al : The International TREatment of ATopic Eczema (TREAT) Registry Taskforce : An Initiative to Harmonize Data Collection across National Atopic Eczema Photo- and Systemic Therapy Registries. J Invest Dermatol 2017 ; 137(9) : 2014-2016.
DERMATOLOGIE PRAXIS 2024 ; 34(6) : 34-35 (publié le 13.12.24, ahead of print)