Le vertige positionnel bénin ou, plus correctement, le vertige positionnel paroxystique bénin (VPPB) est la cause la plus fréquente de vertige, avec des valeurs de 20 à 30 % de tous les patients qui consultent un médecin pour des vertiges. Comme il peut être traité dans une large mesure par des manœuvres simples de positionnement et qu’il peut être guéri dans de nombreux cas, presque tous les médecins devraient être en mesure de soulager leurs patients de cette pathologie très désagréable. L’article suivant donne des conseils sur le diagnostic et le traitement.
Selon une étude de Brevern et al. En 2007 [1], sur 1003 patients interrogés, seuls 8 % ont reçu un traitement efficace contre le vertige positionnel paroxystique bénin (VPPB). Pour un bon traitement, il faut avant tout identifier précisément le canal semi-circulaire concerné afin de pouvoir effectuer la manœuvre de libération optimale pour ce canal semi-circulaire. En outre, si l’anamnèse révèle un BPLS relativement typique, mais que le nystagmus est absent ou atypique, il faut également penser aux diagnostics différentiels possibles (tab. 1) . Le BPLS ne doit en aucun cas être confondu avec d’autres troubles de l’équilibre comme la maladie de Menière ou la vestibulopathie aiguë, car la distinction est en principe simple.

Pathologie du BPLS
Le BPLS est déclenché par des otoconies, c’est-à-dire des corps cristallins de petite taille (5-35 μm) composés principalement de carbonate de calcium, qui siègent sur la macula de l’utricule et y amplifient la perception de la gravité et de l’accélération linéaire. Lorsque ces particules se détachent, elles peuvent tomber dans les arcades ouvertes sur l’utricule. Cela concerne dans 80 à 90% des cas un arc postérieur vertical, dans environ 10% un arc horizontal et rarement un arc antérieur vertical. Dans les arcades, ils sont toujours attirés par la gravité vers le point le plus bas de l’arcade et leur descente déclenche un mouvement de liquide qui dévie la cupule. Cela est interprété par le cerveau comme une stimulation du canal semi-circulaire correspondant et est ressenti comme un vertige rotatoire, car les canaux semi-circulaires mesurent les mouvements de rotation de la tête. Ce vertige rotatoire ne dure que le temps où les particules déclenchent un flux de liquide qui dévie la cupule. Le vertige rotatoire, tout comme le nystagmus que l’on peut observer, sont donc de courte durée. Ce n’est que lorsque les particules adhèrent à une cupule, ce qui arrive rarement et n’a été décrit jusqu’à présent que pour des arcades horizontales, que le vertige et le nystagmus durent longtemps. Comme il faut également peu de temps pour que les particules déclenchent un flux, il y a très souvent une latence de quelques secondes avant l’apparition de vertiges et de nystagmus. Souvent, cette latence est indiquée comme étant beaucoup plus courte, voire absente, pour les arcades horizontales, mais cela peut également se produire pour les arcades postérieures.
Diagnostic
Pour diagnostiquer le BPLS, il est d’abord important de disposer d’une anamnèse précise. La question de savoir si les vertiges sont permanents ou intermittents est souvent mal posée, car de nombreux patients ressentent des vertiges à chaque mouvement de la tête. Comme ils effectuent ces mouvements très souvent, ils décrivent les vertiges comme étant continus. Ici, la question du déclenchement par des changements de position de la tête est particulièrement importante. Si cela est confirmé, il faut alors demander spécifiquement si les vertiges sont provoqués par la position couchée dans le lit et la rotation de la tête. Si une seule rotation de la tête d’un côté est indiquée comme déclencheur, le canal semi-circulaire postérieur est probablement affecté du côté vers lequel la rotation est effectuée. Si des vertiges sont signalés lorsque la tête est tournée des deux côtés en position couchée, il convient de suspecter un canal artériel horizontal, car la canalolithiase d’un canal artériel horizontal entraîne toujours un BPLS dans les deux sens. Cependant, le vertige est généralement plus fort lorsque la tête est tournée du côté malade, car dans ce cas, les canalolithes ruissellent sur la cupule, ce qui correspond à une stimulation. Celle-ci déclenche toujours une réponse plus forte qu’une inhibition, selon la deuxième loi d’Ewald. Toutefois, l’anamnèse ne permet de confirmer que la présomption du canal semi-circulaire concerné. L’examen clinique est déterminant. Pour cela, il existe la manœuvre de Dix-Hallpike [2] pour les arcades verticales et la manœuvre “Barbecueman” [3] pour les arcades horizontales (figures 1 et 2).
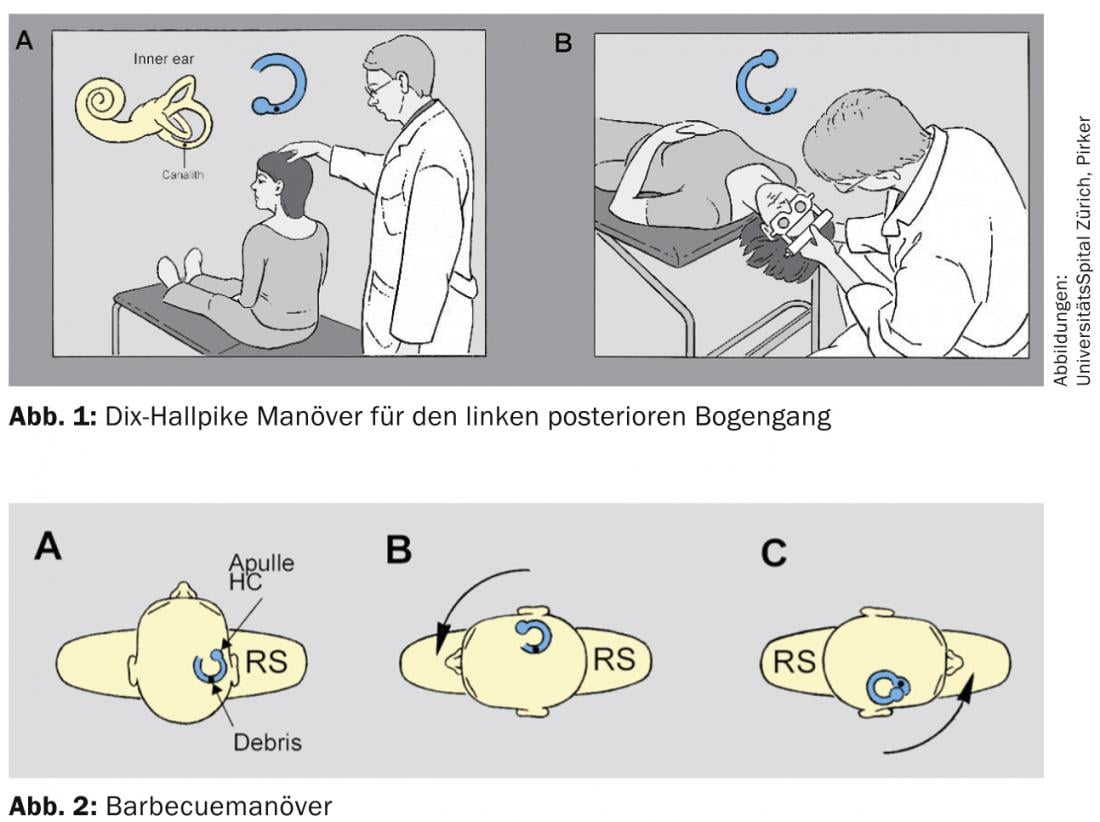
Manœuvre de Dix-Hallpike pour le canal semi-circulaire postérieur gauche : lorsque le canal semi-circulaire postérieur est affecté, la manœuvre de Hallpike entraîne un nystagmus essentiellement rotatoire, c’est-à-dire que les yeux tournent autour de l’axe visuel, la direction du mouvement du pôle supérieur de l’œil déterminant la direction du nystagmus lors de la phase rapide. En cas de canalolithisis du canal postérieur gauche, le pôle supérieur de l’œil bat donc vers l’oreille située en bas.
Manœuvre de Barbecues : En cas de canalolithiase d’un arc horizontal, la rotation de la tête des deux côtés provoque un nystagmus à battement horizontal. Celui-ci est dans la plupart des cas géotrope, c’est-à-dire qu’il bat des deux côtés en direction du sol. Il change également de direction de frappe en fonction de la position de la tête. Le côté où le nystagmus bat plus fort et où les vertiges sont généralement plus importants est le côté affecté. Même en plaçant le patient sur le dos, la tête droite, il est fréquent d’observer un léger nystagmus horizontal. Celui-ci indique généralement déjà le côté concerné. Au moins, le côté vers lequel celui-ci frappe est généralement le côté concerné.
Important : un nystagmus presque purement torsionnel est en faveur du canal semi-circulaire postérieur de l’oreille inférieure. En se redressant, ce nystagmus torsionnel se modifie en sens inverse. Le nystagmus horizontal est en faveur d’un arcade horizontale.
Dans de rares cas, le canal semi-circulaire postérieur et le canal semi-circulaire horizontal des deux côtés sont également affectés, ce qui peut provoquer un nystagmus mixte. En fonction de l’anamnèse, nous examinons toujours en premier lieu le canal semi-circulaire présumé concerné. Si le diagnostic de canalolithiase est confirmé, nous procédons immédiatement à la manœuvre de libération après la manœuvre diagnostique. Si le nystagmus n’est pas typique d’une canalolithiase du canal semi-circulaire correspondant, il est tout de même possible de mener la manœuvre de libération à son terme, mais il faut penser aux diagnostics différentiels. Si les symptômes ne s’améliorent pas après de vaines manœuvres de dégagement, il convient de toujours envisager les diagnostics différentiels (tab. 1) et/ou d’adresser le patient à un spécialiste approprié.
Traitement
Après le diagnostic de l’arcade concernée :
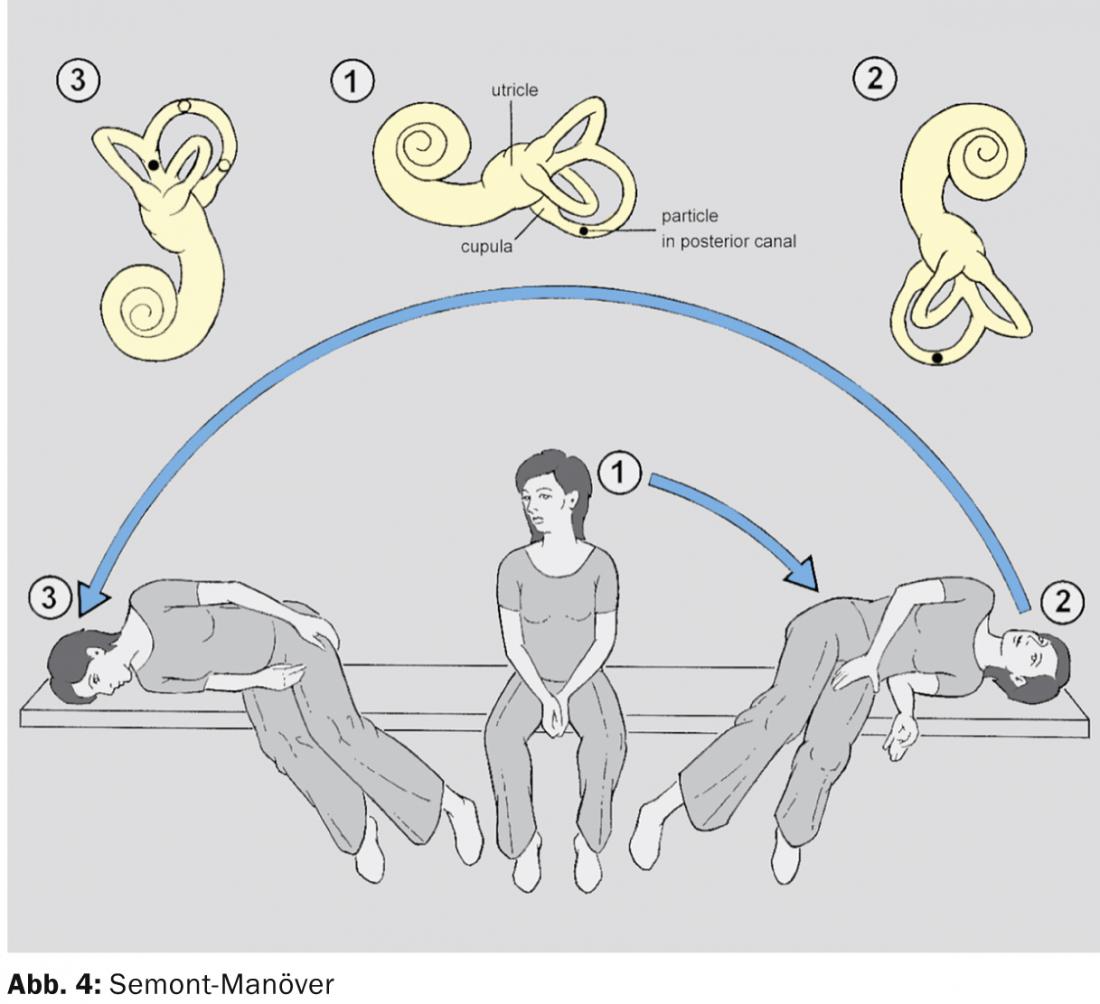
Arcade postérieure : il existe la manœuvre d’Epley [4] et la manœuvre de Semont [5] (Fig. 3 et 4).
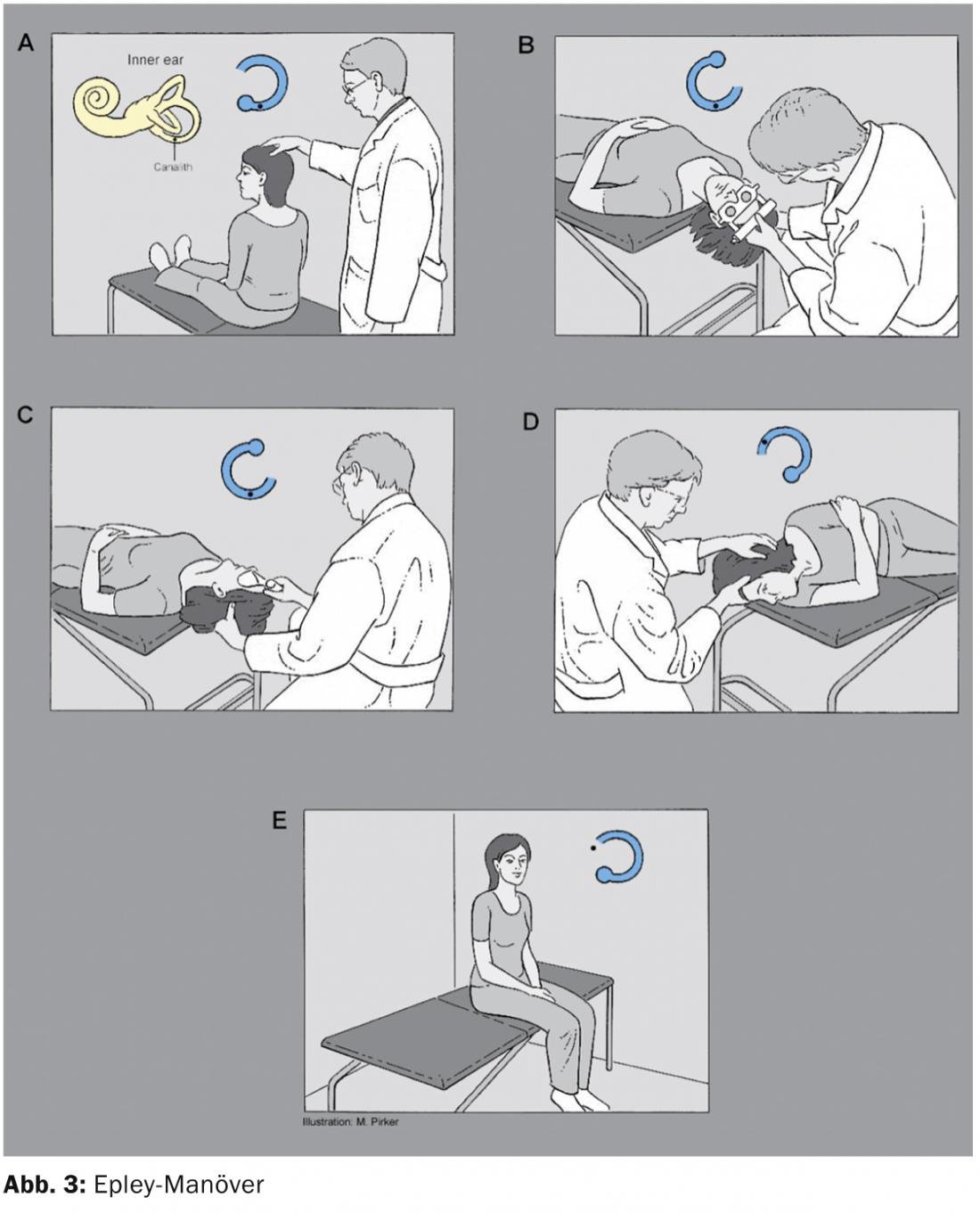
Les deux ont des taux de guérison à peu près équivalents. La manœuvre de Semont nécessite toutefois un stockage rapide d’un côté à l’autre, tandis que la manœuvre d’Epley peut également être effectuée lentement. La manœuvre de Semont est souvent utilisée dans les pays francophones, mais la manœuvre d’Epley l’est le plus souvent dans les pays anglophones et germanophones. De même, lorsque le patient répète lui-même la manœuvre de positionnement, il commet moins d’erreurs avec la manœuvre d’Epley.
La manœuvre d’Epley peut aussi être facilement répétée par le patient lui-même à la maison si le traitement chez le médecin n’a pas été efficace immédiatement ou en cas de récidive, qui se produit plus souvent au cours des premières semaines.
Dans le positionnement selon Semont, il faut veiller à ce que la position de la tête reste la même dans toutes les positions du corps, c’est-à-dire qu’en cas de canalolithiase du canal postérieur gauche, la tête doit toujours être tournée de 45° vers la droite. Cela signifie que dans la première position latérale, le patient regarde vers le haut, dans la seconde vers le bas. Cela est très souvent mal fait lorsque les patients répètent eux-mêmes la manœuvre, c’est pourquoi nous préférons la manœuvre d’Epley.
Des modifications ou des variations des manœuvres ont été décrites, mais de meilleurs résultats que les manœuvres originales n’ont pas encore été démontrés. De même, la vibration du mastoïde pendant le stockage, censée également détacher les particules qui adhèrent encore au mur, n’a jusqu’à présent apporté aucun avantage démontrable. Plusieurs études ont examiné une certaine restriction de position après une manœuvre de réduction réussie afin de réduire le taux de récidive. Toutes les études n’ont pas montré de succès significatif, mais une nouvelle analyse globale de toutes ces études a révélé un effet significatif de l’évitement de certaines positions. En conséquence, les patients devraient dormir avec la tête légèrement surélevée pendant quelques jours [6].
Voie arquée horizontale : après avoir diagnostiqué la voie arquée affectée, celle-ci est traitée par la manœuvre de réduction de Lempert [7] ou par une manœuvre de Guffoni [8]. Le nystagmus géotropique affecte le côté où les vertiges et/ou le nystagmus sont plus prononcés. En cas de nystagmus apogeotrope, il faut d’abord essayer de le transformer en nystagmus géotrope en tournant la tête de manière répétée de gauche à droite et vice versa, ce qui peut également être traité par la manœuvre de Lempert (Fig. 5).
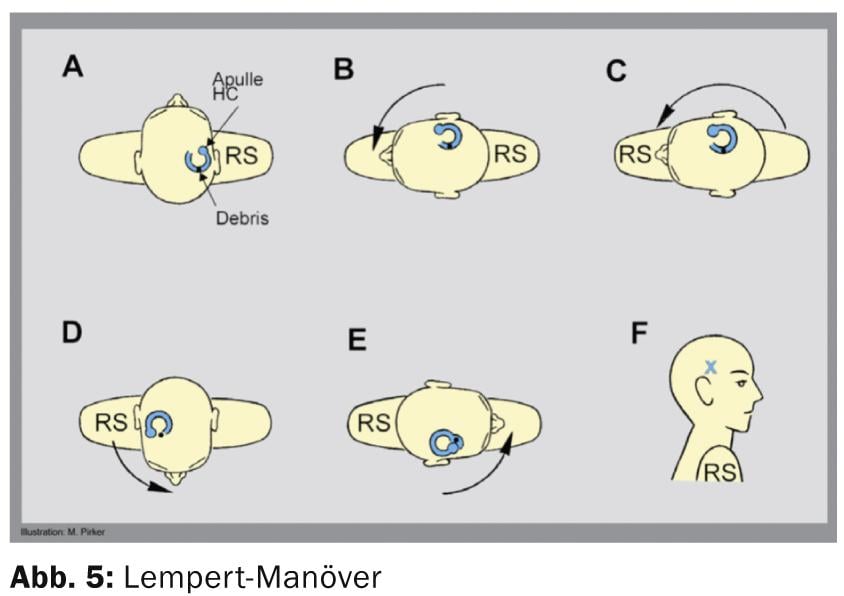
En cas d’échec de la manœuvre Lempert ou initiale, la manœuvre Gufoni peut également être effectuée. Celui-ci s’applique aussi bien au nystagmus positionnel horizontal géotropique qu’au nystagmus positionnel horizontal apogeotropique. Il faut simplement faire attention à la position dans laquelle le nystagmus est plus important, c’est-à-dire lorsque la tête est tournée vers la droite ou vers la gauche. Dans tous les cas, la manœuvre de Gufoni doit être effectuée du côté où le nystagmus de positionnement est faible. En cas de nystagmus de positionnement géotropique, le patient s’allonge donc d’abord sur le côté sain et, après une dizaine de secondes, tourne sa tête d’environ 45° vers le bas. Il reste dans cette position pendant environ 30 secondes et peut ensuite se redresser. Cette manœuvre a montré un taux de guérison de 67% dans une étude de Casani et al [9].
En cas de nystagmus apogeotrope, le patient s’allonge sur le côté affecté, c’est-à-dire également sur le côté où le nystagmus est le plus faible. Après 10 à 30 secondes, il tourne ensuite sa tête à 45° vers le haut et reste dans cette position pendant environ deux minutes.
Si la manœuvre de Gufoni échoue également, on peut demander au patient de rester allongé sur l’oreille saine le plus longtemps possible, au moins trois heures selon notre expérience, bien que la littérature mentionne 12 heures, ce qui semble difficile à tenir. Ce traitement est décrit comme une “position prolongée forcée”. Elle est souvent efficace même après plusieurs manœuvres de positionnement infructueuses. Une récupération de plus de 90% a été décrite dans une étude portant sur 35 patients [10]. Nous conseillons aux patients de s’endormir sur le côté sain et, si possible, de rester allongés sur ce côté. Elle peut bien entendu être effectuée dès le début, en plus des manœuvres de positionnement.
PD Dr. med. Stefan Hegemann
Dr. med. Arianne Monge Naldi
Littérature :
- Von Brevern M, et al : Epidemiology of benign paroxysmal positional vertigo : a population based study. J Neurol Neurosurg Psychiatry 2007 ; 78 : 710-715.
- Dix MR, Hallpike CS : The pathology symptomatology and diagnosis of certain common disorders of the vestibular system. Proc R Soc Med 1952 ; 45 : 341-354.
- Baloh RW, Jacobson K, Honrubia V : Variation du canal semi-circulaire horizontal du vertige positionnel bénin. Neurology 1993 ; 43 : 2542-2549.
- Epley JM : The canalith repositioning procedure : for treatment of benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 1992 ; 107 : 399-404.
- Semont A, Freyss G, Vitte E : Curing the BPPV with a liberatory maneuvre. Adv Otorhinolaryngol 1988 ; 42 : 290-293.
- Hunt WT, Zimmermann EF, Hilton MP : Modifications of the Epley (canalith repositioning) manoeuvre for posterior canal benign paroxysmal positional vertigo (BPPV). Cochrane Database Syst Rev 2012 ; 18 ; 4:CD008675.
- Lempert T : Vertige positionnel horizontal bénin. Neurology 1994 Nov ; 44 : 2213-2214.
- Gufoni M, Mastrosimone L, Di Nasso F : Manœuvre de repositionnement dans le vertige paroxystique bénin du canal semi-circulaire horizontal. Acta Otorhinolaryngol Ital 1998 ; 18 : 363-367.
- Casani AP, et al : The treatment of horizontal canal positional vertigo : our experience in 66 cases. Laryngoscope 2002 ; 112 : 172-178.
- Vannucchi P, Giannoni B, Pagnini P : Traitement du vertige positionnel paroxystique bénin du canal semi-circulaire horizontal. J Vestib Res 1997 ; 7 : 1-6.
CONCLUSION POUR LA PRATIQUE
- Une anamnèse précise est essentielle pour le diagnostic du BPLS. L’examen clinique qui s’ensuit doit confirmer la présomption de l’arcade concernée (manœuvre de Dix-Hallpike pour les arcades verticales, “manœuvre de Barbecue” pour les arcades horizontales).
- Avec les manœuvres de positionnement décrites (Epley, Semont, Lempert, Gufoni), il existe un taux de guérison de >90% des personnes concernées après environ trois jours.
- En cas de troubles persistants, nous vous recommandons de vous adresser à une consultation spécialisée.
PRATIQUE DU MÉDECIN DE FAMILLE 2014 ; 9(3) : 16-20