Les troubles cognitifs chez les personnes âgées peuvent avoir de nombreuses causes qu’il convient de clarifier avant de pouvoir diagnostiquer une démence. Une fois ces causes exclues, il faut évaluer l’intensité du trouble cognitif. Si celle-ci est suffisamment sévère pour permettre de diagnostiquer une démence (vs. trouble cognitif léger), il convient d’examiner plus avant de quel type de démence, vasculaire ou neurodégénérative (principalement la maladie d’Alzheimer, la démence à corps de Lewy ou la démence frontotemporale) il s’agit.
Les troubles cognitifs chez les personnes âgées peuvent avoir de nombreuses causes (notamment la dépression sénile, le délire) qu’il convient de clarifier avant de pouvoir diagnostiquer une démence. Une fois ces causes exclues, il faut évaluer l’intensité du trouble cognitif. Si celle-ci est suffisamment sévère pour permettre de diagnostiquer une démence (vs. trouble cognitif léger), il convient d’examiner plus avant de quel type de démence, vasculaire ou neurodégénérative (principalement la maladie d’Alzheimer, la démence à corps de Lewy ou la démence frontotemporale) il s’agit. Un traitement antidémence spécifique, composé de mesures médicamenteuses et non médicamenteuses, peut alors être mis en place. Le fait de commencer le traitement le plus tôt possible augmente les chances d’une stabilité à long terme du patient dans son environnement habituel.
Troubles cognitifs et démence
Les démences sont caractérisées par des troubles des performances cognitives, une limitation du fonctionnement quotidien et par l’apparition de symptômes comportementaux et psychologiques, appelés symptômes secondaires de démence (SCPD), indépendamment de la cause sous-jacente du trouble cognitif. Dans un premier temps, lorsqu’une démence est suspectée, il est donc important d’évaluer la présence et l’ampleur des symptômes dans ces trois domaines (troubles cognitifs, fonctionnement quotidien, SCPD). Il est notamment très important, dans la perspective du développement d’une démence, de détecter le plus tôt possible un trouble cognitif. Cela se fait en premier lieu par un examen neuropsychologique, qui reste l’étalon-or du diagnostic de démence. Toutes les cliniques de la mémoire utilisent la batterie de tests CERAD qui, outre l’évaluation des fonctions d’apprentissage et de mémoire, évalue d’autres domaines cognitifs tels que la visuoconstruction et les fonctions linguistiques.
Si l’on examine les personnes âgées qui déclarent subjectivement des troubles cognitifs à l’aide de la batterie de tests CERAD, on trouve soit des résultats discrets, soit des résultats qui indiquent déjà un trouble cognitif significatif mais qui ne s’accompagnent pas d’une limitation dans la vie quotidienne, et des pertes cognitives significatives avec une limitation du fonctionnement quotidien. Ce n’est que lorsque les deux zones sont affectées de manière significative que l’on peut suspecter une démence. Si, en cas de troubles cognitifs objectivement démontrables, il n’y a pas encore de pertes dans la vie quotidienne, on parle de troubles cognitifs légers. Un peu plus de la moitié de ces patients développent une démence dans les années qui suivent, environ 30 à 40% une démence d’Alzheimer (figure 1) [3,7].
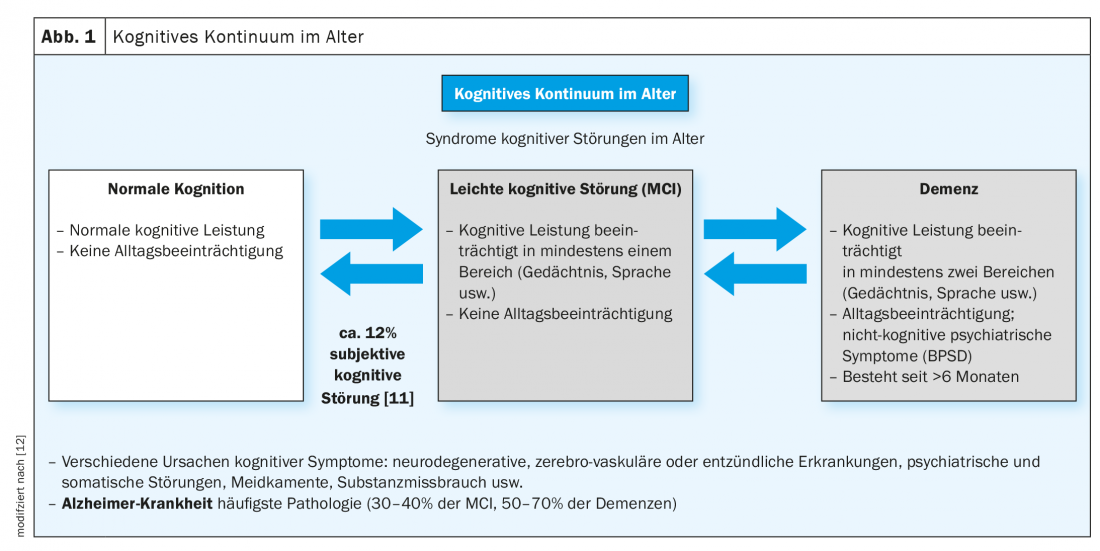
C’est pourquoi il est fortement recommandé de bien surveiller ces patients par la suite. Indépendamment du développement initial d’une démence, la dépression et les troubles du sommeil, ainsi que les médicaments (parmi divers autres facteurs), peuvent également induire le tableau d’un trouble cognitif léger, qui est alors généralement réversible.
Dans le groupe des personnes âgées dont les performances cognitives n’ont pas été affectées par l’examen neuropsychologique, on trouve environ 12% qui se plaignent néanmoins d’une perturbation de leurs performances cognitives (souvent la mémoire et les fonctions exécutives), c’est-à-dire qui déclarent un trouble cognitif subjectif [11]. Les démences se développant également dans ce groupe, l’attention s’est portée sur les personnes souffrant de troubles cognitifs subjectifs. Il est possible, entre autres, qu’il s’agisse de personnes ayant une capacité intellectuelle élevée, qui viennent d’un niveau initial élevé avec une réserve cognitive importante et dont les performances cognitives relativement réduites ne sont pas encore détectées par les tests comme étant remarquables, même si le processus de progression du déclin cognitif a déjà commencé. [12].
Diagnostic des démences
Tout d’abord, il est important de détecter les personnes susceptibles de présenter des troubles cognitifs (case finding). Les “red flags” en sont une indication, tant pour les proches ou l’environnement social que pour les médecins généralistes, chez qui les patients atteints de démence débutante apparaissent souvent en premier ou sont découverts. Dans le cabinet du médecin généraliste, en plus d’une anamnèse précise et surtout d’une anamnèse par des tiers, un Mini Mental State Test combiné à un test de l’horloge ou – en raison de sa plus grande sensibilité – un test d’évaluation cognitive de Montréal (MoCA) devrait être utilisé comme procédure de dépistage et un laboratoire de base et si possible une imagerie structurelle devraient être effectués. Si les indicateurs rouges, l’anamnèse et les examens de dépistage révèlent des signes de troubles cognitifs et/ou comportementaux, il convient de procéder à des investigations supplémentaires, de préférence dans une clinique de la mémoire (figure 2) [1,2,7].
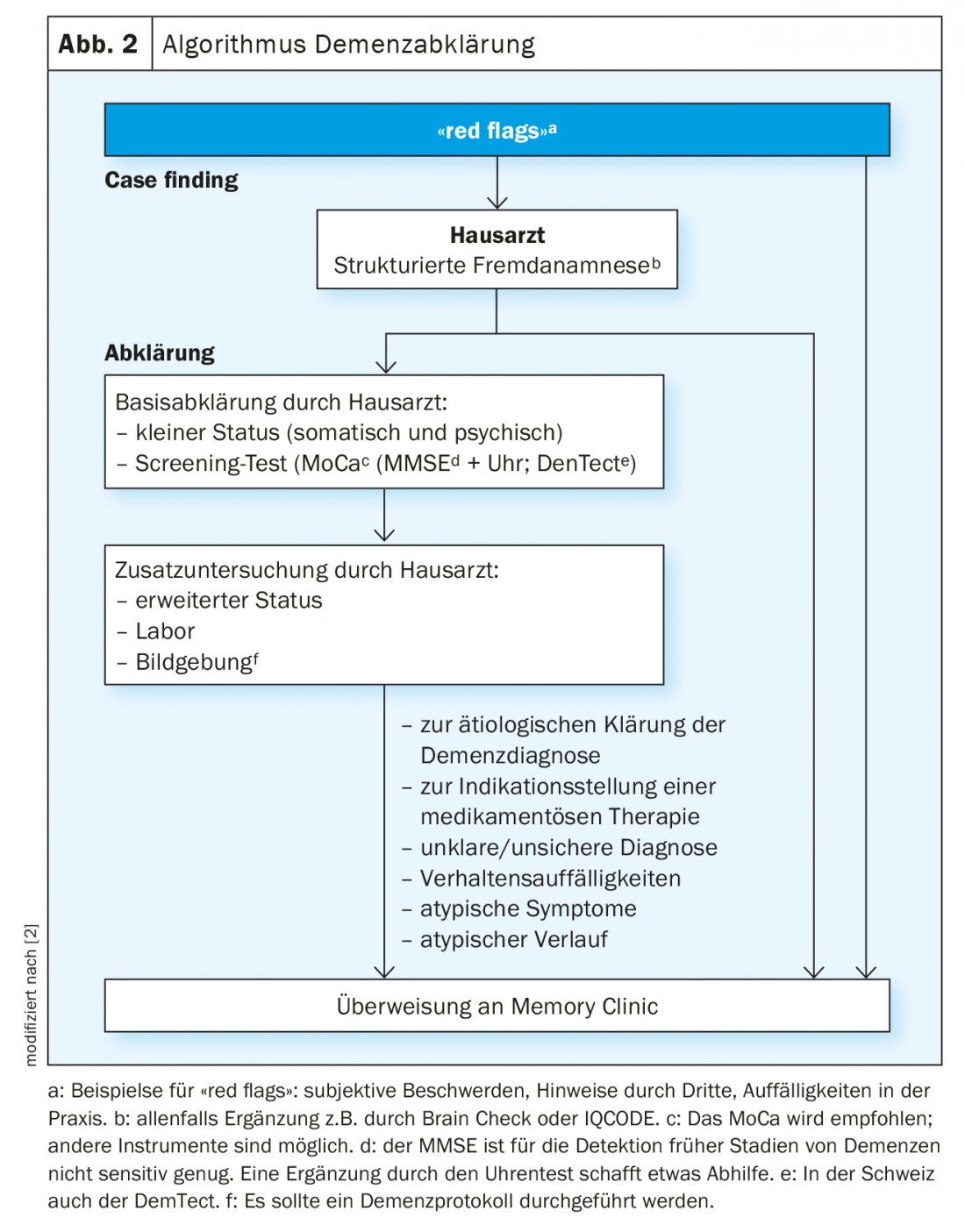
Les lignes directrices actuelles (lignes directrices S3 du DGPPN, Les recommandations des Swiss Memory Clinics pour le diagnostic des démences) donnent des indications précises sur les examens diagnostiques nécessaires et leur utilisation en cas de suspicion de démence [3].
Dans la clinique de la mémoire, un médecin spécialiste (psychiatre de la vieillesse, gériatre, neurologue) et un neuropsychologue procèdent alors à une évaluation interdisciplinaire approfondie. D’autres spécialistes formés à la médecine de la vieillesse (gérontologue, conseiller social, etc.) peuvent être consultés. En particulier, les cliniques de la mémoire effectuent une évaluation précise des activités quotidiennes et permettent de poser et de réaliser des indications pour des examens plus spécifiques tels que la ponction de liquide céphalorachidien liée à la démence ou l’imagerie fonctionnelle. Ce diagnostic approfondi à la Clinique de la Mémoire permet de déterminer avec précision le niveau de performance du patient ainsi que les causes sous-jacentes possibles du trouble cognitif détecté, dans le but d’établir un diagnostic différentiel précis.
Dans le cadre de l’évaluation du niveau de performance et de la détection d’autres symptômes, en particulier des SCPD, il est également possible de discuter de questions liées à la vie quotidienne telles que l’aptitude à conduire, la poursuite éventuelle d’une activité professionnelle ou d’une rente AI, le mandat de prévoyance et les stratégies de gestion du quotidien.
Enregistrement BPSD
Pour l’évaluation des SCPD, il faut procéder à une caractérisation/évaluation subjective des SCPD par le patient et à une évaluation externe par les proches ou les soignants qui connaissent bien le patient, ainsi qu’à une évaluation de la charge de travail liée aux SCPD pour les proches/soignants. Dans la mesure du possible, il convient d’observer les interactions comportementales entre le patient et son accompagnateur et de pondérer les informations dans le cadre de l’établissement du diagnostic. Le patient et sa famille doivent être informés des SCPD découverts et, si nécessaire, être orientés vers un spécialiste (par ex. service ambulatoire de psychiatrie de l’âge avancé, service de consultation et de liaison de psychiatrie de l’âge avancé) pour un traitement ultérieur des SCPD [2,5].
Diagnostic et diagnostic différentiel des démences
L’objectif essentiel de la poursuite du diagnostic, en cas de constatation d’un trouble cognitif, devrait toujours être la clarification du diagnostic avec les questions suivantes :
- S’agit-il d’une démence ?
Si oui
- De quel type de démence s’agit-il ?
Il faut d’abord déterminer si une autre cause que la démence n’est pas responsable du trouble cognitif (figure 3).
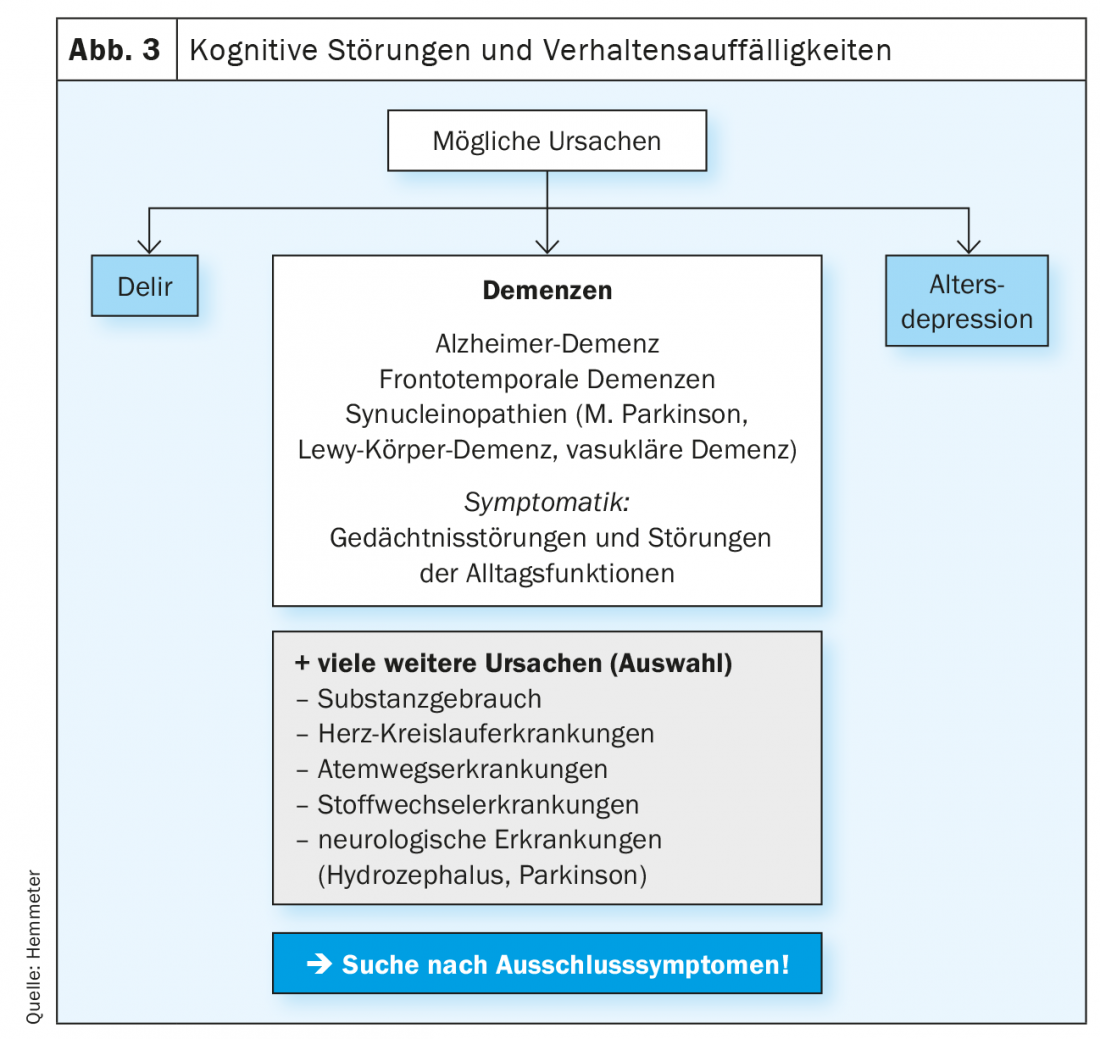
Le diagnostic différentiel le plus courant avec la démence dans les troubles cognitifs chez les personnes âgées est la dépression chez les personnes âgées, car ces patients peuvent également présenter des troubles cognitifs prononcés qui ressemblent à ceux de la démence à un stade précoce. D’autre part, l’apparition d’un syndrome dépressif chez les personnes âgées peut également être considérée comme un symptôme psychique (SCPD) d’une démence débutante, dans la mesure où les patients présentant des troubles cognitifs croissants ont du mal à s’orienter dans la vie quotidienne et qu’il peut en résulter un retrait social avec une humeur anxieuse et dépressive.
Une démence, en particulier une démence d’Alzheimer, peut également se développer chez les patients présentant des troubles dépressifs récurrents connus depuis longtemps, car les troubles dépressifs récurrents constituent un facteur de risque pour le développement ultérieur d’une démence d’Alzheimer. Souvent, cette question diagnostique ne peut pas être résolue dans la coupe transversale, mais résulte d’une certaine évolution de la maladie et du traitement (traitement antidépresseur) [1].
Le délire est un autre diagnostic différentiel important de la démence. Cette question ne se pose souvent qu’à un stade avancé de la démence, car, outre l’âge, la présence d’une démence constitue le plus grand facteur de risque de développement d’un délire chez les personnes âgées. Mais souvent, ces patients ne se font remarquer que par un délire, car le trouble cognitif et son ampleur n’ont souvent pas été identifiés avant l’apparition du délire. Un délire peut également survenir au stade précoce d’une démence, ou indépendamment de celle-ci, et doit alors être évalué conformément aux recommandations de traitement du délire de la SSPA [9].
Le diagnostic différentiel se fait avec d’autres causes somatiques qui peuvent conduire à des syndromes démentiels, appelés démences secondaires. Il s’agit notamment de l’hydrocéphalie, des troubles cardiovasculaires et endocriniens, de l’inflammation, de l’alcool et de l’utilisation de substances, ainsi que des médicaments qui détériorent la fonction cognitive. Toutes ces causes (et d’autres possibles) doivent faire l’objet d’un diagnostic différentiel précis.
Une fois que ces causes possibles ont été clarifiées et qu’une dépression liée à l’âge, un délire et d’autres causes somatiques ont été exclus comme étant à l’origine des troubles cognitifs, il s’agit de déterminer de quelle forme de démence il s’agit. En principe, deux processus différents entrent en ligne de compte pour la neurodégénérescence dans les démences, une diminution de l’irrigation sanguine cérébrale conduisant à une démence vasculaire ou une perturbation des processus métaboliques cérébraux associés à des dépôts de protéines (intra- et/ou extracellulaires) conduisant à une neurodégénérescence au sens des démences neurodégénératives. Bien entendu, les deux processus peuvent également se produire ensemble (sous forme de démence mixte).
Ces processus sont associés à différents symptômes neuropsychiatriques qui doivent être clarifiés dans le cadre du processus de diagnostic. S’il existe des indices de démence neurodégénérative (ou mixte), il faut déterminer s’il s’agit d’une démence d’Alzheimer, d’une démence appartenant au domaine des synnucléinopathies (maladie de Parkinson, démence à corps de Lewy) ou des démences fronto-temporales (souvent associées à des syndromes parkinsoniens atypiques) (Fig. 3).
Les chutes, les hallucinations, les troubles du sommeil paradoxal et la sensibilité accrue aux neuroleptiques sont des signes cliniques de la démence à corps de Lewy ou de la maladie de Parkinson, tandis que les troubles du langage (aphasie motrice ou sémantique) et du comportement peuvent être des signes cliniques de la démence frontotemporale. Cette clarification du diagnostic différentiel et social est importante pour la mise en place d’un traitement spécifique, le plus optimal possible.
Thérapie
Il existe des thérapies médicamenteuses et non médicamenteuses pour traiter la démence. Il faut également distinguer les thérapies ciblant le trouble cognitif central et les thérapies utilisées pour traiter les SCPD. (Fig. 4). Il convient de souligner que le traitement médicamenteux par antidémence n’est autorisé que pour le traitement de la maladie d’Alzheimer, bien qu’il existe des indications selon lesquelles les patients atteints de la maladie de Lewy ou de la maladie de Parkinson, ainsi que les patients atteints de démence vasculaire, peuvent également bénéficier de l’administration d’un inhibiteur de la cholinestérase.
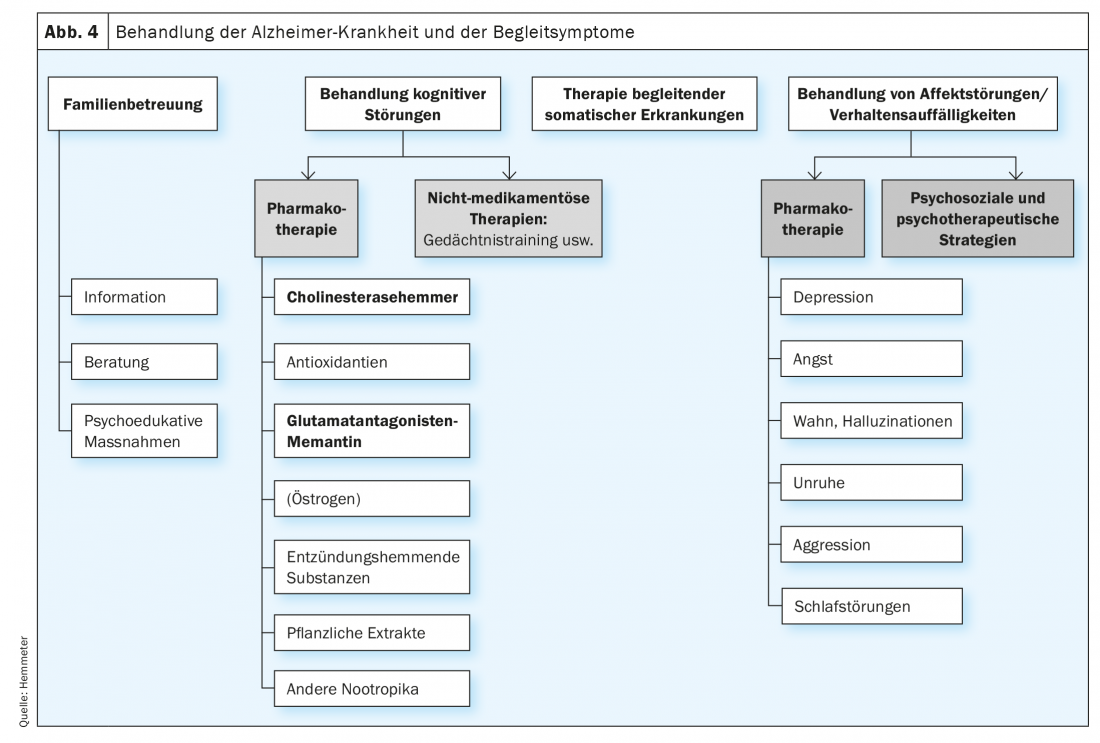
Options thérapeutiques médicamenteuses
Pour le traitement des troubles cognitifs dans la démence, en particulier dans l’indication de la maladie d’Alzheimer, seuls quatre médicaments, trois inhibiteurs de la cholinestérase (démence légère et modérée) et l’antagoniste du glutamate, la mémantine (démence modérée et sévère), ont été autorisés depuis de nombreuses années, mais ils ont eux-mêmes des effets positifs sur les symptômes comportementaux et psychologiques de la démence (SCPD) [4,5].
Alors que les inhibiteurs de la cholinestérase et la mémantine peuvent (temporairement) arrêter ou retarder la progression des troubles cognitifs, les SCPD peuvent être bien traités dans de nombreux cas. L’objectif doit toujours être la réduction de la symptomatologie, de sorte que ces patients puissent être réintégrés facilement dans leur environnement d’origine (domicile, maison de retraite).
Le traitement des SCPD repose principalement sur les antidépresseurs et les antipsychotiques, qui doivent être associés à un antidémence en cas de diagnostic. En règle générale, lors de l’utilisation d’antidépresseurs et d’antipsychotiques, il convient d’éviter les substances ayant des effets anticholinergiques et extrapyramidaux moteurs. Il faut également faire attention à une éventuelle augmentation de la conduction (temps QTc) et à une hyponatrémie (ISRS) qui peut entraîner des états de confusion.
L’utilisation spécifique et toujours prudente de ces substances dans les SCPD (surtout délire, dépression, anxiété, agitation, troubles du sommeil) peut – avec des thérapies non médicamenteuses – conduire à une nette amélioration et à une stabilisation des patients. Cependant, il faut toujours tenir compte des effets secondaires et des comorbidités souvent présentes chez les personnes âgées, qui peuvent limiter l’utilisation de ces substances.
Options thérapeutiques non médicamenteuses
Il existe aujourd’hui de nombreuses options thérapeutiques non médicamenteuses, en particulier pour le traitement des SCPD, dont un aperçu est présenté par Savaskan et al 2014 (Fig. 5) [5]. Ils peuvent être utilisés pour toutes les formes de démence, en fonction de la disponibilité, mais surtout de la situation individuelle du patient, de ses ressources et de ses possibilités. Les méthodes non médicamenteuses peuvent notamment conduire à une amélioration de l’ESPT, elles doivent toujours être utilisées avant un traitement médicamenteux ou au moins en même temps qu’un traitement médicamenteux.
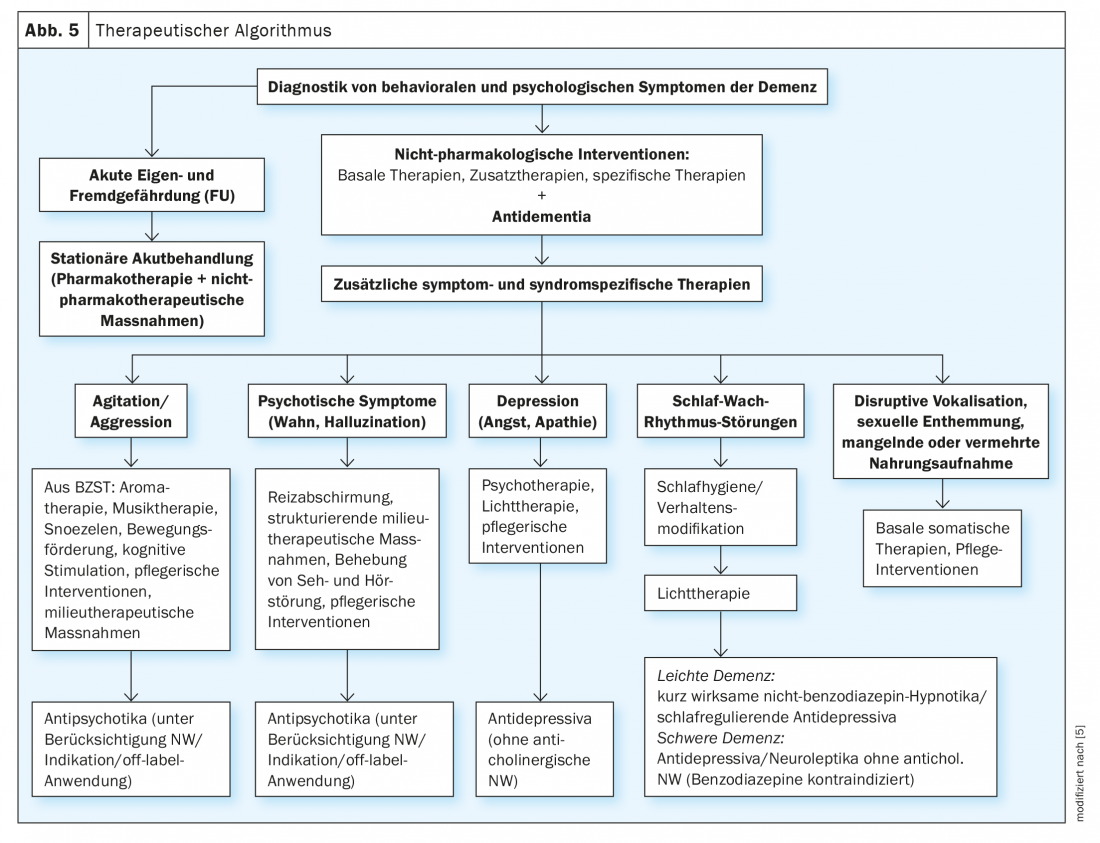
Il est particulièrement important de stabiliser le rythme circadien jour/nuit, avec des heures de sommeil et d’éveil fixes et constantes, ainsi que des heures fixes de prise de nourriture et d’activités, qui servent également de repères temporels. Cette gestion comportementale peut être soutenue par la luminothérapie le matin (pour avancer le rythme circadien si le patient ne trouve pas le sommeil le soir) ou le soir (si le patient dort déjà tôt), de sorte que la pression du sommeil soit épuisée au milieu de la nuit.
L’activité physique sous forme de course à pied ou d’exercices de tonification et d’équilibre n’améliore pas la cognition en soi, mais elle peut améliorer les SCPD et surtout stabiliser le rythme circadien [8,10].
Troubles cognitifs légers et subjectifs – Options thérapeutiques
Comme les patients atteints de troubles cognitifs légers n’ont pas encore de limitations dans leur vie quotidienne, il n’y a pas d’indication pour un traitement médicamenteux. C’est pourquoi les thérapies non médicamenteuses telles que l’entraînement de la mémoire, l’activité physique, la régulation du sommeil et l’entraînement aux activités quotidiennes (skills) peuvent être utilisées en priorité. Il faut toutefois garder à l’esprit qu’un trouble cognitif léger peut cacher un début de démence ainsi que d’autres maladies (somatiques et psychiques, par exemple la dépression), ces patients doivent être vus et guidés par un médecin et l’évolution doit être contrôlée. Une option médicamenteuse à ce stade peut être l’administration de Ginkgo biloba, qui n’est certes pas indiqué dans la démence, mais dont certaines études indiquent qu’il peut améliorer les performances cognitives et les troubles du comportement. Il en va de même pour les troubles cognitifs subjectifs, qui peuvent, au moins dans certains cas, être associés à un début d’évolution progressive vers la démence.
Prévention
Pour les démences, on trouve des facteurs de risque influençables et non influençables. L’âge, les antécédents familiaux positifs, le sexe féminin et d’autres facteurs génétiques comme l’apolipoprotéine E ne sont pas modifiables. En revanche, de nombreux facteurs de risque sont modifiables et peuvent donc servir d’approche pour la prévention. Il s’agit notamment de la consommation d’alcool et de tabac, de l’hypercholestérolémie, du diabète sucré, de l’hypertension artérielle, des maladies coronariennes, de l’insuffisance cardiaque et de l’obésité, mais aussi d’un faible niveau d’éducation et d’une faible activité cognitive et physique (liste non exhaustive).
L’abstinence d’alcool et de tabac, l’activité cognitive jusqu’à un âge avancé et, en particulier, l’activité physique et le sport, qui permettent également de réduire les facteurs de risque cardiovasculaires et métaboliques, sont donc des éléments importants qui permettent de réduire le risque de survenue ultérieure d’une démence [6].
Messages Take-Home
- Les troubles cognitifs peuvent avoir de nombreuses causes, qu’il s’agisse de maladies mentales ou physiques. C’est pourquoi un diagnostic différentiel large est d’une grande importance.
- Les troubles cognitifs légers, tout comme les troubles cognitifs subjectifs, peuvent évoluer de manière progressive vers une démence. Ces patients doivent être bien examinés et leur évolution doit être suivie.
- Les diagnostics différentiels les plus fréquents des démences sont la dépression sénile et le délire.
- Le diagnostic de base de la démence peut être effectué par le médecin généraliste, mais les examens plus approfondis pour le diagnostic différentiel, en particulier le type de démence, devraient être effectués dans une clinique de la mémoire.
- Pour le traitement de la démence, il existe des thérapies médicamenteuses et non médicamenteuses qui peuvent notamment avoir un effet positif sur les SCPD, mais aussi retarder la progression de la démence neurodégénérative.
- L’activité physique et mentale jusqu’à un âge avancé peut réduire les facteurs de risque modifiables de la démence (comme le diabète de type II et les maladies cardiovasculaires).
Littérature :
- Hatzinger M, Hemmeter U, Hirsbrunner T, et al. : Recommandations pour le diagnostic et le traitement de la dépression chez les personnes âgées. Praxis (Berne 1994). 2018 Jan;107(3) : 127-144.
- Bürge M, Bieri G, Brühlmeier M, et al. : Les recommandations des Swiss Memory Clinics pour le diagnostic des démences Pratique 2018 ; 107(8) : 435-451.
- Ligne directrice S3 sur la démence – version longue, DGPPN 2016. www.awmf.org/uploads/tx_szleitlinien/038-013l_S3-Demenzen-2016-07.pdf
- Frisoni G, Annoni JM, Becker St : Position Statement on Anti-Dementia Medication for Alzheimer’s Disease by Swiss Stakeholders. Clin Transl Neurosci 2021 ; 5 : 14. https://doi.org/10.3390/ctn5020014
- Savaskan E, Bopp-Kistler I, Buerge M, et al : Recommendations for diagnosis and therapy of behavioral and psychological symptoms in dementia (BPSD)]. Praxis, 2014 ; 103(3).
- Norton S, Matthews FE, Barnes DE, et al : Potential for primary prevention of Alzheimer’s disease : an analysis of population-based data. Lancet Neurol 2014;13(8) : 788-794
- Hemmeter U, Strnad J, Decrey-Wick H : Développement de recommandations dans les domaines du dépistage, du diagnostic et du traitement pour les soins primaires, sous-projet 6.1. de la Stratégie nationale en matière de démence, OFSP, lien : www.bag.admin.ch/bag/de/home/themen/strategien-politik/nationale-gesundheitsstrategien/nationale-demenzstrategie.html
- Hoffmann K, et al : Aerobic exercise in Alzheimer’s disease, Journal of Alzheimer’s Disease 2016 ; 50 : 443-453.
- Savaskan E, Baumgartner M, Georgescu D, Hafner M, Hasemann W, Kressig RW, Popp J, Rohrbach E, Schmid R, Verloo H. : Recommandations pour la prévention, le diagnostic et le traitement du delirium chez les personnes âgées. Praxis (Berne 1994). 2016 août ; 105(16) : 941-952.
- Hemmeter UM, Ngamsri T : Activité physique et santé mentale chez les personnes âgées. Praxis (Berne 1994) : 2022 ; 110(4) : 193-198.
- Subjective cognitive decline d A public health issue. Disponible à l’adresse suivante : www.cdc.gov/aging/agingdata/docs/subjective-cognitive-decline-508.pdf. Accessed August 3, 2020
- Mistridis P, Mata J, Neuner-Jehle S, et al. : Utilisez-le ou perdez-le ! L’activité cognitive comme facteur de protection contre le déclin cognitif associé à la maladie d’Alzheimer. Swiss Med Wkly. 2017 Mar 1 ; 147 : w14407.
InFo NEUROLOGIE & PSYCHIATRIE 2022 ; 20(6) : 8-13











