L’ostéochondrose disséquante est une maladie circonscrite de l’os sous-chondral avec une perturbation localisée de la circulation sanguine, qui est souvent la conséquence d’une charge mécanique répétitive excessive. Les sites de prédiction sont des zones de structures articulaires convexes caractérisées par une vascularisation critique.
Les articles précédents axés sur les douleurs articulaires du genou ont traité des altérations du cartilage et des lésions du ménisque comme causes possibles des symptômes. L’ostéochondrose disséquante (OD) peut être incluse dans cette série. Le tableau clinique se caractérise par une fragmentation du cartilage articulaire en même temps que de l’os sous-chondral. On distingue cinq stades (tableau 1), qui sont très facilement vérifiables par IRM [1]. La classification en stades, en vigueur depuis l’introduction de l’IRM comme méthode de routine dans le diagnostic par imagerie, est toujours valable aujourd’hui.
La stadification de l’OD est d’une grande importance, car la planification du traitement ultérieur en dépend. Aujourd’hui, les stades avancés, en particulier IV et V, ne sont plus vus que relativement rarement, car en cas de douleurs correspondantes dans l’articulation du genou, les tomographes par IRM disponibles sur l’ensemble du territoire permettent de visualiser rapidement, de manière non invasive et sans rayonnement ionisant, les lésions articulaires intra-articulaires dans tous les groupes d’âge, afin d’établir un diagnostic différentiel et de mettre en place un traitement adéquat. Le dépistage précoce est très important, car chez les patients généralement jeunes, les défauts des surfaces articulaires peuvent conduire à une arthrose précoce [2,3]. L’aperçu 1 présente les principaux aspects cliniques de l’ostéochondrose disséquante. Elle peut également se produire au niveau d’autres articulations, telles que la cheville (talus), le coude (condyle) ou la tête humérale [4].

Au niveau du genou, le diagnostic différentiel doit se faire avec la maladie d’Ahlbäck lorsqu’il s’agit de patients âgés. La localisation de la fragmentation ostéochondrale est également différente : alors que l’OD se situe principalement dans la partie médiale du condyle fémoral interne, l’Ahlbäck concerne principalement la zone de contrainte principale située plus en périphérie [5].
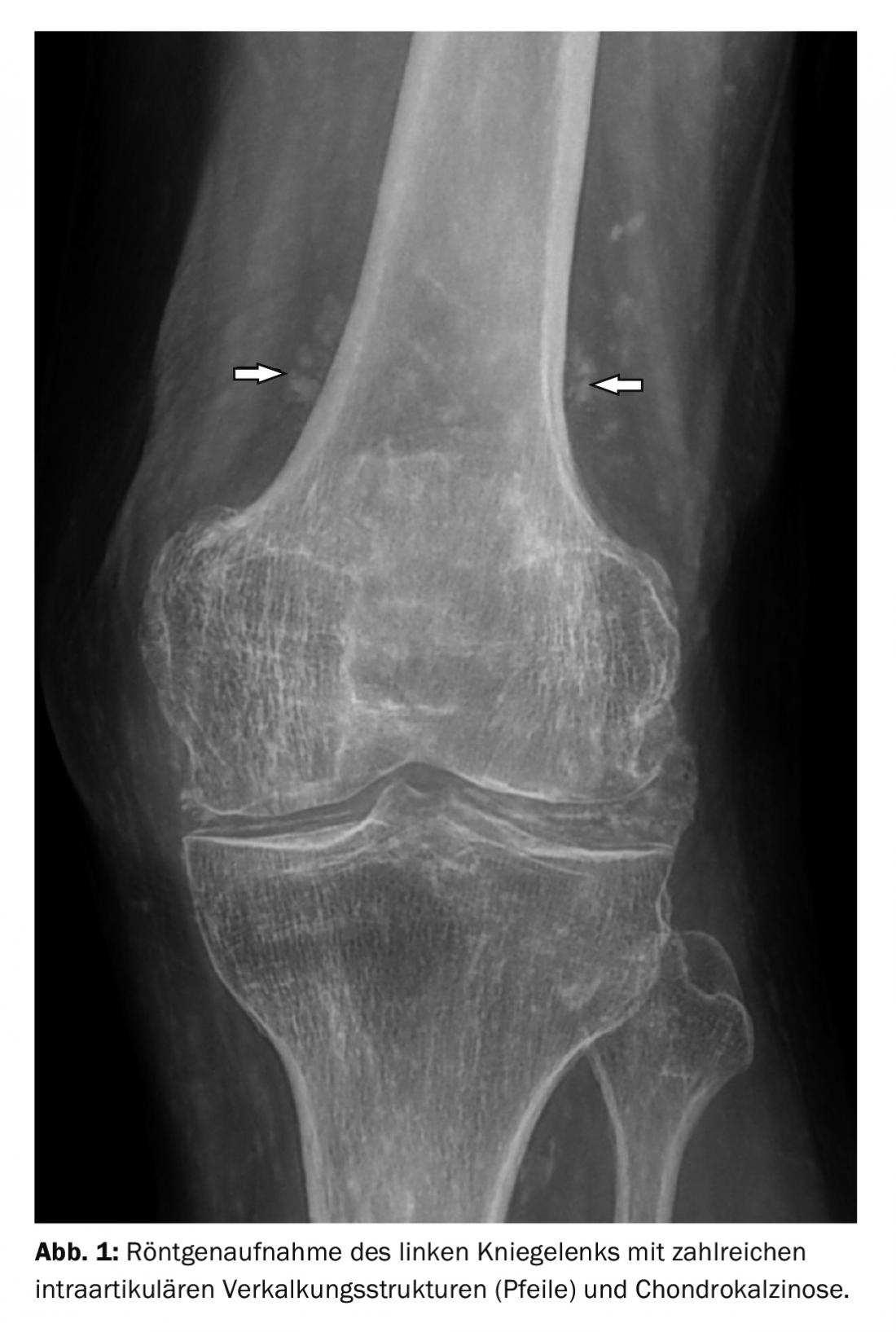
Les radiographies ne sont pas appropriées pour le diagnostic précoce de l’OD. L’œdème spongieux initial (stade 1) ou la démarcation (stade 2) échappe à la détection. Les modifications tardives, telles que le “lit de souris” ou la “souris articulaire”, peuvent être documentées par radiographie, ainsi que les fragments de cartilage calcifiés libres (Fig. 1).
Les examens tomodensitométriques peuvent détecter les foyers d’OD détachés et localiser avec certitude les fragments ostéochondraux déjà luxés intra-articulaires.
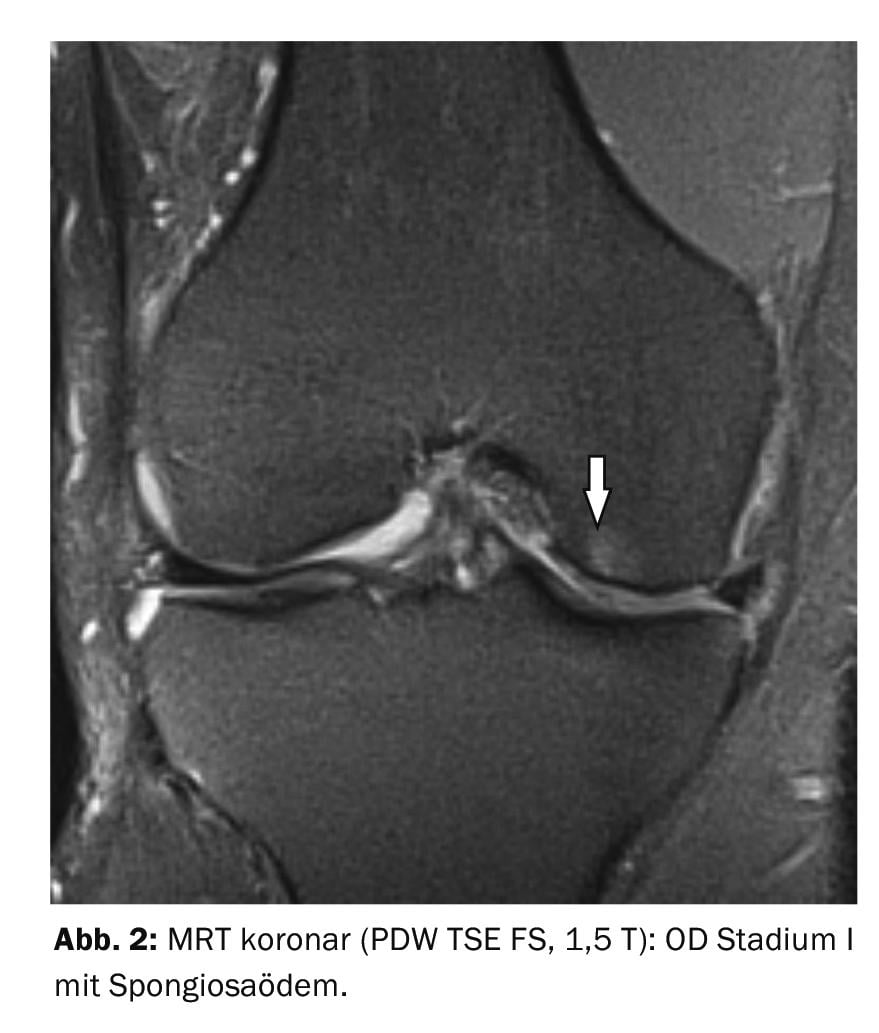
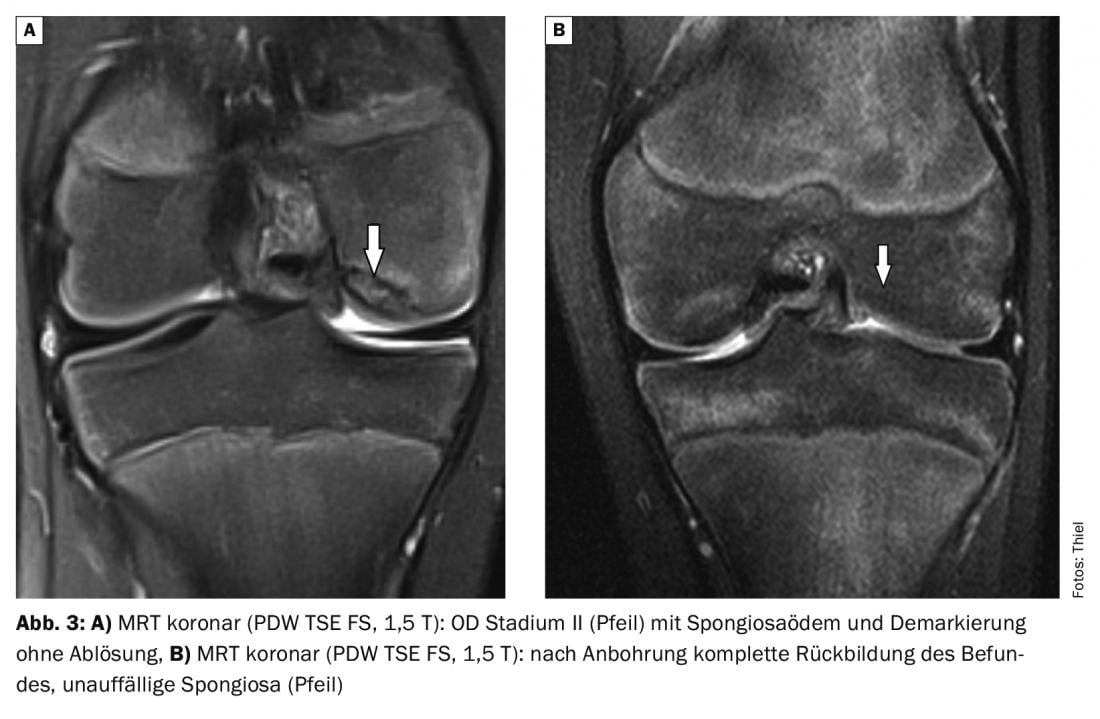
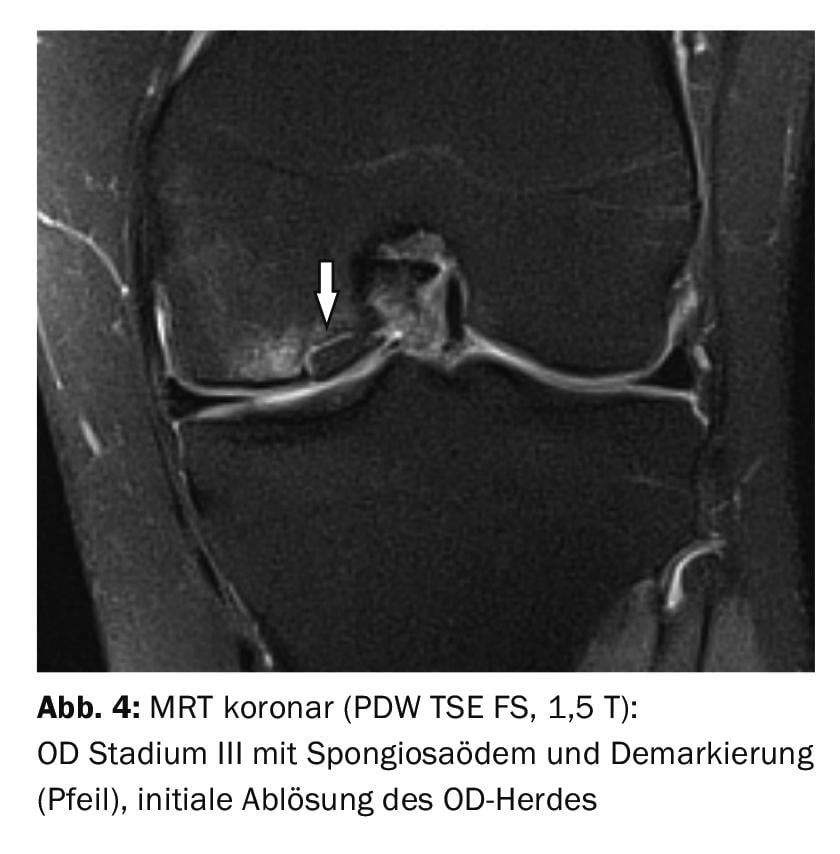
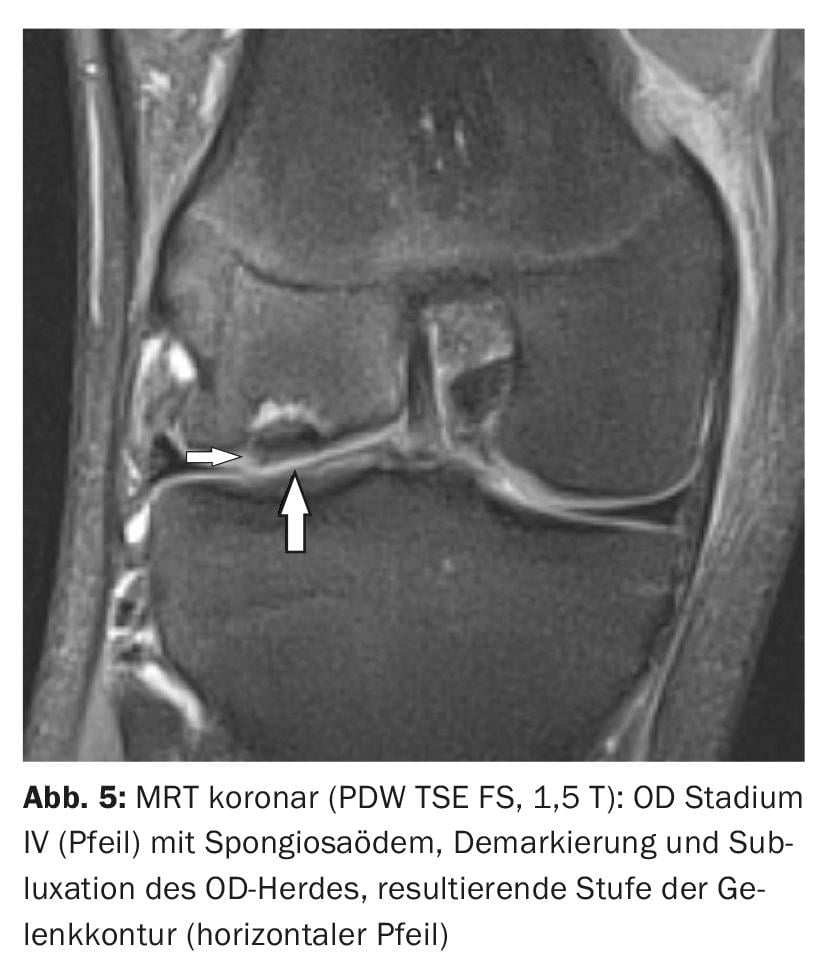
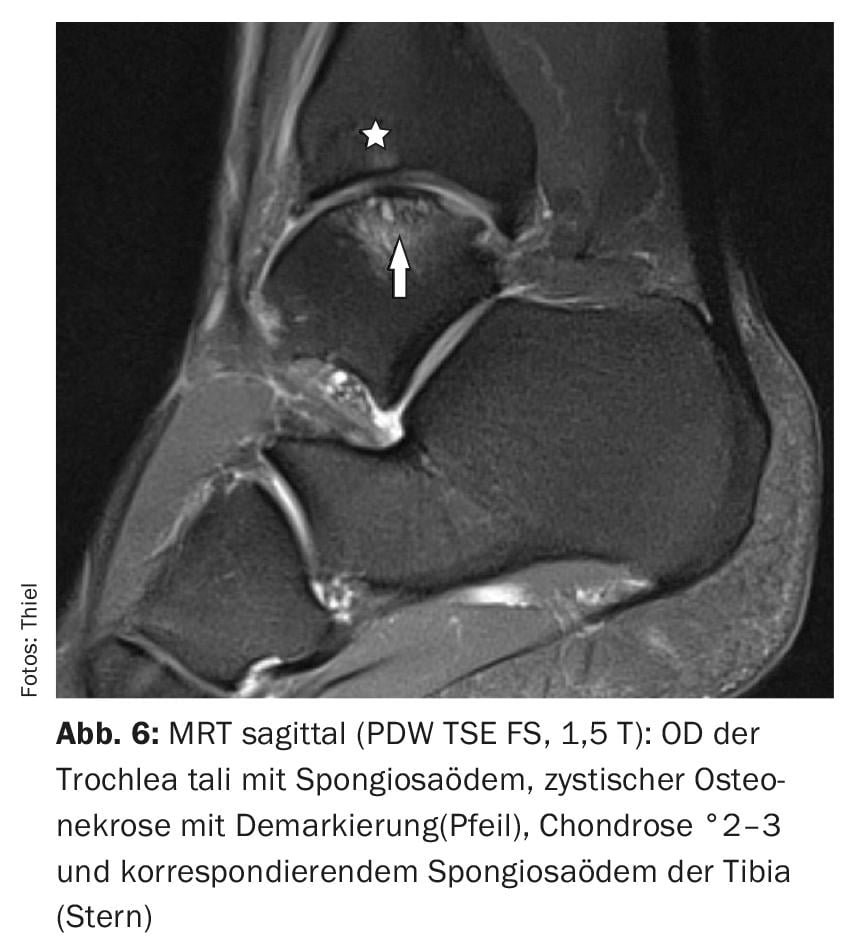
L’IRM permet de distinguer très facilement les différents stades de l’OD (fig. 2 à 6) . Les contrôles de l’évolution pendant ou après la fin du traitement sont également du domaine de l’imagerie par résonance magnétique. L’application d’un produit de contraste par voie intraveineuse permet d’évaluer plus précisément la vitalité des structures osseuses et les modifications inflammatoires intra-articulaires concomitantes.
Études de cas
Dans l’ étude de cas 1 , un patient de 88 ans présentant des douleurs et un gonflement du genou présente de nombreuses formations calcifiées intra-articulaires compatibles avec de petits fragments de cartilage calcifiés (Fig. 1). Chondrocalcinose médiale et latérale, mais pas de signes radiologiques d’ostéochondrose disséquante ou de maladie d’Ahlbäck. Une OD de stade I en Cas 2 (douleurs liées à l’effort) montre un œdème spongieux sans marquage ou altération du cartilage ou de la lame limite du condyle fémoral (Fig. 2). Étude de cas 3 : Evolution d’une OD de stade II chez un jeune homme de 19 ans (limitation douloureuse des mouvements) et contrôle après forage (Illustration 3A et 3B) avec harmonisation de la structure spongieuse environ 9 mois après l’intervention. Les cas 4 et 5 démontrent une OD de stade III (17 ans, homme ; détachement complet) et IV (20 ans, homme ; subluxation du fragment ostéochondral). Une OD de la trochlée talienne à titre de comparaison dans l’exemple de cas 6. Il y avait à chaque fois des douleurs, une limitation des mouvements et un gonflement des articulations.
Messages Take-Home
- L’ostéochondrose disséquante et la maladie d’Ahlbäck sont des ostéonécroses aseptiques. L’imagerie diagnostique de choix est l’IRM.
- Ils ne présentent pas de différences significatives en termes d’aspect morphologique, mais doivent être différenciés en termes de localisation et d’âge principal de manifestation.
- Les symptômes dépendent du stade de la maladie et peuvent aller jusqu’à des blocages articulaires récurrents, des douleurs intenses et un gonflement dû à l’épanchement, ainsi qu’une limitation de la capacité de charge de l’articulation.
- Le traitement de l’OD est conservateur au stade initial et chirurgical au plus tard lors de la formation d’un fragment ostéochondral complètement isolé ou luxé.
- L’IRM est le gold standard pour les contrôles post-thérapeutiques.
Littérature :
- Reiser M, Nägele M (éd.) : Aktuelle Gelenkdiagnostik. Stuttgart, New York : Georg Thieme Verlag 1992 ; 39-42.
- Accadbled F, Vial J, Sales de Gauzy : Osteochondritis dissecans. Orthop Traumatol Surg Res 2018 ; 104(1S) : S97-S105.
- König H : Imagerie par résonance magnétique (IRM) de l’articulation du genou. Constance : Schnetztor-Verlag GmbH 1992 ; 35-38.
- Burgener FA, Meyers SP, Tan RK, Zaunbauer W : Diagnostic différentiel en IRM. Stuttgart, New York ; Georg Thieme Verlag, 2002 : 360.
- Glaser C : Pratique de l’imagerie préopératoire du cartilage. Radiologie up2date. 2, 2009 : 103-113.
PRATIQUE DU MÉDECIN DE FAMILLE 2021 ; 16(3) : 35-37











