Les modifications muqueuses malignes ou prémalignes du tractus gastro-intestinal peuvent généralement être éliminées de manière curative par endoscopie. Les résections endoscopiques reposent sur de nombreuses innovations techniques ; les résections sont sûres et permettent un diagnostic et un pronostic définitifs. Un grand nombre d’interventions chirurgicales peuvent être évitées grâce aux résections endoscopiques. En même temps, la résection endoscopique permet de très bien sélectionner les patients qui doivent vraiment être opérés. Les résections endoscopiques sont des interventions rares, font partie de la “médecine hautement spécialisée” et devraient être limitées à quelques spécialistes.
Les tumeurs du tractus gastro-intestinal tubulaire représentent une part substantielle des affections malignes. Ces tumeurs se développent dans toutes les parties du tube digestif, de la bouche à l’anus, à partir de dysplasies de la surface muqueuse. Les dysplasies ne sont parfois détectables qu’histologiquement, mais dans de nombreux cas, elles sont également visibles par endoscopie, surtout si l’on utilise des appareils et des techniques de coloration modernes. L’accès endoscopique permet une détection précoce et un traitement local des lésions malignes et prémalignes. Ce grand avantage par rapport aux organes solides peut et doit être exploité.
L’endoscopie du tractus gastro-intestinal est passée d’un outil de diagnostic à une méthode offrant des possibilités thérapeutiques très efficaces. La base en était d’une part les énormes améliorations des qualités optiques, qui étaient la condition préalable à la détection et à la délimitation des lésions, et d’autre part de nombreux appareils supplémentaires permettant une résection sûre.
Les techniques endoscopiques de résection
La résection endoscopique consiste essentiellement à éliminer les altérations de la muqueuse en la séparant dans la couche sous-muqueuse, sans provoquer de perforation. Cela est possible parce que le tissu conjonctif de la sous-muqueuse permet de séparer facilement la muqueuse de la couche musculaire, la muscularis propria. Il y a plusieurs dizaines d’années, on a commencé à utiliser une anse électrique pour retirer les polypes du côlon qui étaient confinés à la muqueuse. Au début, la technique était limitée aux petits polypes, mais il est désormais possible de retirer des zones de dix centimètres ou plus de l’œsophage, de l’estomac, du côlon et du rectum. La résection à l’anse a été complétée par des procédures de résection endoscopique de la muqueuse : la résection endoscopique de la muqueuse (EMR) et la dissection endoscopique de la sous-muqueuse (ESD). Les résections endoscopiques de la paroi complète constituent un autre développement.
Au lieu d’une résection, la muqueuse altérée peut également être retirée par des procédures ablatives. La muqueuse est alors détruite par l’énergie thermique. Celle-ci peut être appliquée sous forme d’énergie photodynamique, de radiofréquence ou de cryothérapie. L’inconvénient majeur est qu’il est alors impossible de réaliser une histologie complète des tissus.
Qu’est-ce qui peut et doit être réséqué par endoscopie ?
La résection endoscopique doit être proposée pour le traitement de toutes les modifications dysplasiques de la muqueuse de l’ensemble du tractus gastro-intestinal tubulaire, qu’il s’agisse de dysplasies de bas ou de haut grade. Les carcinomes préexistants peuvent être réséqués par endoscopie s’ils sont limités à la muqueuse. Selon l’organe et le type de carcinome, ceux qui ont envahi la sous-muqueuse peuvent également être enlevés correctement par endoscopie du point de vue oncologique (tab. 1).
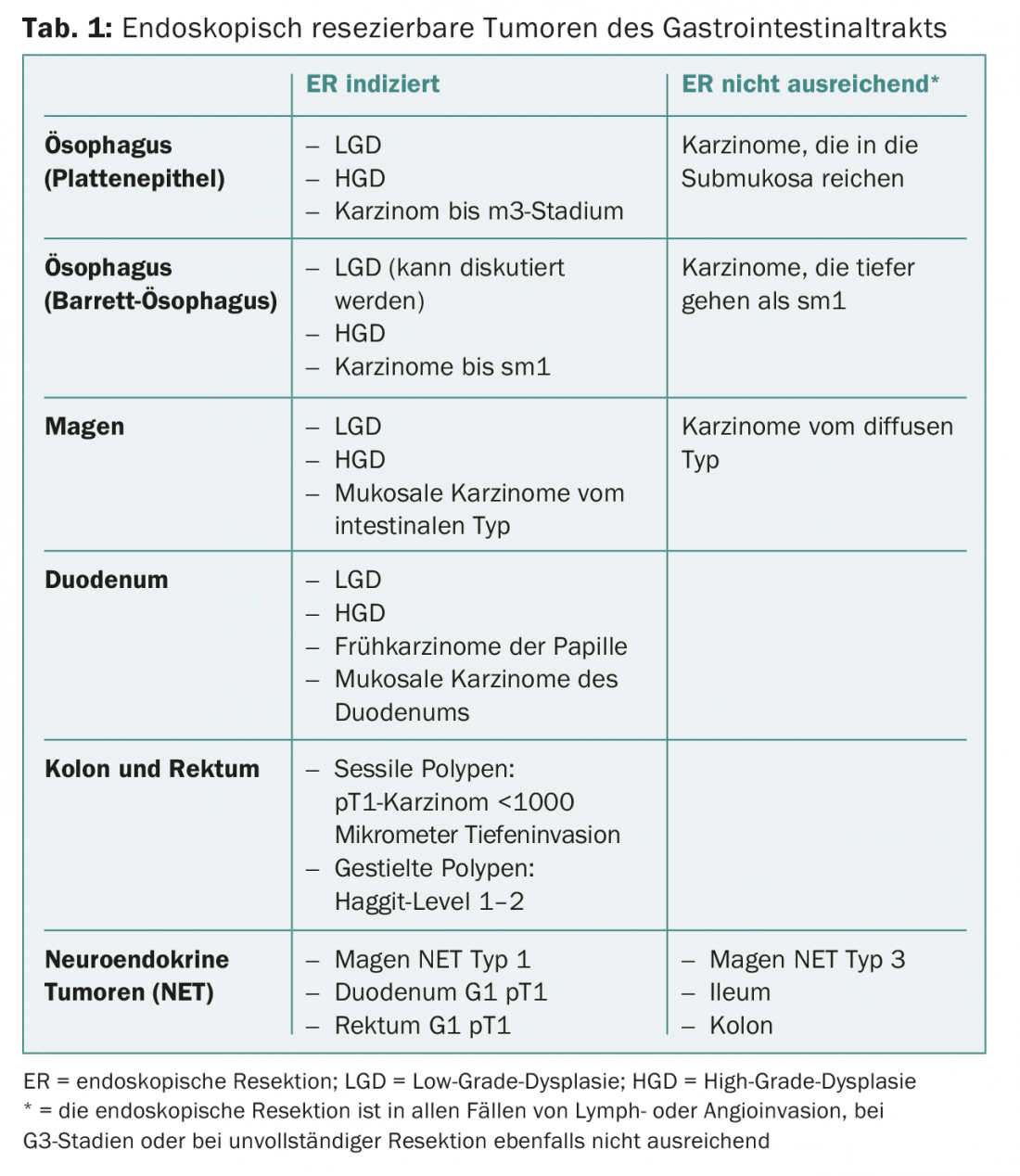
Les carcinomes pénétrant plus profondément nécessitent généralement une résection chirurgicale correcte sur le plan oncologique avec ablation des ganglions lymphatiques régionaux, car la fréquence de leur atteinte augmente proportionnellement à la profondeur de pénétration. La résection de la paroi complète, nouvellement disponible, permettrait de retirer complètement les carcinomes de haut grade. Toutefois, en raison de l’absence d’ablation des ganglions lymphatiques, cette méthode ne s’applique qu’aux patients pour lesquels une résection chirurgicale correcte est trop risquée. Cependant, pour ces patients, cette méthode est une technique mini-invasive très attrayante.
Les techniques de résection de la muqueuse ont été développées pour les cancers précoces dont l’extension en épaisseur ne dépasse que peu la surface de la muqueuse. Cependant, dans le côlon en particulier, les cancers précoces peuvent être cachés dans des polypes parfois très volumineux. Jusqu’à présent, la résection endoscopique de ces polypes était limitée par leur taille. En particulier, les risques de saignement et de perforation limitaient la résection endoscopique. Des techniques plus récentes permettent désormais de prévenir les perforations et les hémorragies, de sorte que même les très gros polypes coliques peuvent être réséqués en toute sécurité.
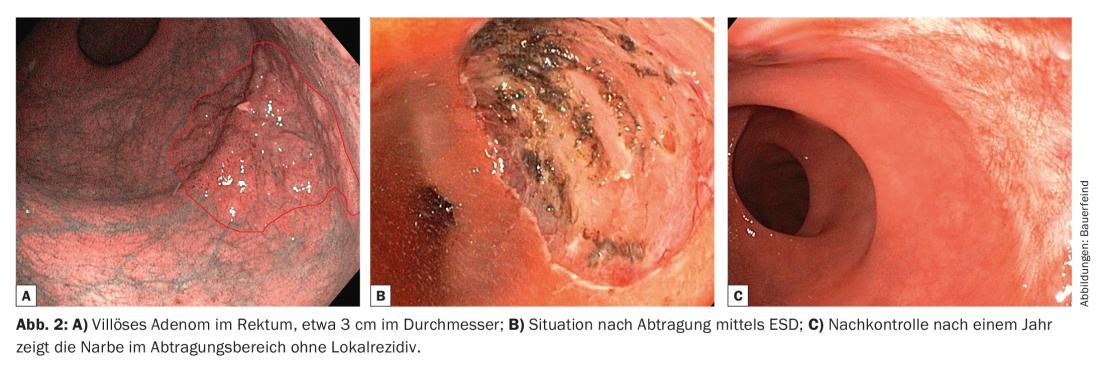
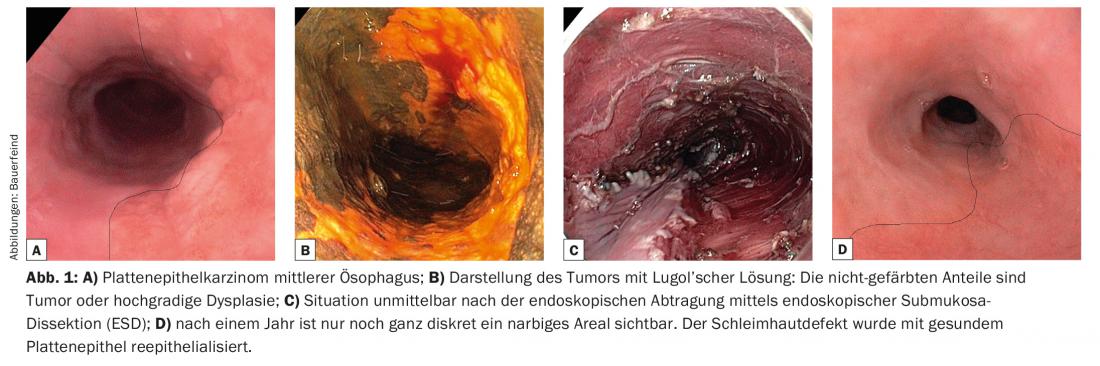
Des exemples de résections dans différentes parties du tractus gastro-intestinal sont présentés dans les figures 1 et 2.
Avantages et risques de la résection endoscopique de tumeurs
Le principal avantage de la résection endoscopique est bien sûr d’éviter un traitement chirurgical beaucoup plus invasif et coûteux. Cependant, le staging exact de la dysplasie ou du supposé cancer précoce n’est généralement pas connu avant l’intervention. Seule une résection endoscopique complète d’une pathologie luminale permet une classification histologique correcte. Ainsi, la résection endoscopique permet non seulement une éventuelle guérison complète, mais surtout un diagnostic précis. Dans de nombreux cas, cela entraîne une révision du diagnostic biopsique préalable, généralement vers le haut. On sait par exemple, à partir des résections endoscopiques de dysplasie de haut grade de l’œsophage de Barrett qui sont désormais pratiquées de manière routinière, que dans jusqu’à 30% des cas, après une résection endoscopique, il existait en fait déjà un carcinome non connu au préalable. Le staging histologique correct après la résection endoscopique permet donc de décider si un traitement oncologique suffisant a déjà été effectué ou si un traitement chirurgical, une chimiothérapie ou une radiothérapie sont également nécessaires.
Le principal risque de la résection endoscopique est la perforation pendant ou après l’intervention. Une perforation transforme, du moins formellement, un carcinome jusque-là limité à la lumière en un carcinome T4. Dans certains cas, cela conduit à des mesures de suivi thérapeutique inutilement agressives. Il convient toutefois de préciser qu’il existe trop peu de données démontrant une détérioration pertinente du pronostic dans ces cas. En théorie, on pourrait également supposer que la manipulation mécanique d’un carcinome – quelque chose que les chirurgiens évitent à tout prix – entraîne une augmentation du nombre de métastases. Selon , les nombreuses données relatives aux polypes coliques réséqués par voie endoscopique ne semblent pas l’indiquer. Néanmoins, la prévention de la perforation doit être un objectif essentiel pour le gastro-entérologue endoscopique. Si une perforation se produit, il doit être en mesure de la maîtriser par endoscopie.
Qui doit pratiquer des résections endoscopiques ?
Les résections muqueuses endoscopiques sont des interventions rares. Elles concernent des tumeurs telles que le cancer de l’œsophage, dont le traitement par les chirurgiens est désormais heureusement limité par les règlements de la médecine hautement spécialisée à quelques centres disposant d’un nombre de cas suffisamment élevé. Le curriculum du gastro-entérologue ne comprend pas de formation aux techniques de résection endoscopique. Toutefois, un règlement sur la formation des gastroentérologues interventionnels est en cours d’élaboration. Comme pour les interventions chirurgicales, le succès de l’endoscopie est défini par le nombre de cas. Tant qu’il n’existe pas de réglementation officielle, il est de la responsabilité des médecins référents de soutenir une limitation à quelques centres.
Résultats à long terme de la résection endoscopique de tumeurs
Pour aucun des cancers intestinaux précoces, il n’existe d’études randomisées comparant le traitement chirurgical au traitement endoscopique. Si l’on prend des comparaisons historiques, la survie sans tumeur semble être équivalente avec les deux méthodes. L’avantage de l’endoscopie est que la mortalité et la morbidité postopératoires sont beaucoup plus faibles. Il ne faut pas s’attendre à des études randomisées à l’avenir, car les méthodes endoscopiques sont de plus en plus répandues. De plus, il existe un écart considérable entre la chirurgie et l’endoscopie en termes de degré d’invasion ; il sera difficile de randomiser les patients. La résection endoscopique doit également être considérée comme une première étape avant une éventuelle intervention chirurgicale. C’est pourquoi une coopération étroite et harmonieuse entre ces deux disciplines hautement spécialisées est souhaitable pour une prise en charge optimale de ces patients.
InFo ONKOLOGIE & HÄMATOLOGIE 2016 ; 4(4) : 26-28